Основные симптомы:
- Бледность кожи
- Боль в животе
- Боль в области анального отверстия
- Запор
- Изменение частоты сердцебиения
- Кровь в кале
- Нарушение сна
- Натуживание при дефекации
- Ощущение переполненности кишечника
- Перепады настроения
- Повышенное газообразование
- Потеря аппетита
- Редкие позывы к дефекации
- Сухость каловых масс
- Твердость каловых масс
- Тошнота
- Тяжесть в животе
- Увеличение объемов живота
- Урчание в животе
- Чувство отвращения от еды
Копростаз — каловый застой, отчего происходит полная или частичная закупорка просвета толстого кишечника. Заболевание развивается как у взрослых, так и у детей. Лечение может назначать только врач после диагностики.
- Этиология
- Классификация
- Симптоматика
- Диагностика
- Лечение
- Профилактика и прогноз
Патология практически никогда не возникает в качестве самостоятельного заболевания, а прогрессирует на фоне протекания иных аномалий гастроэнтерологического или эндокринологического характера. Существует несколько физиологических предрасполагающих факторов.
Основополагающим внешним признаком выступает невозможность самостоятельно осуществить акт дефекации. Клиническая картина включает болевые ощущения, тяжесть и урчание в кишечнике, изменения общего самочувствия больного.
Процесс диагностирования в обязательном порядке должен носить комплексный подход и включать широкий спектр лабораторно-инструментальных обследований, манипуляции первичной диагностики, проводимые клиницистом.
Лечение патологии начинается с применения консервативных методик — приема медикаментов и клизм. В случаях формирования твердых каловых камней показано хирургическое вмешательство.
Согласно международному классификатору болезней МКБ-10 кишечный застой кала имеет отдельное значение — код К59.0.
Этиология
Стать причиной патологии может большое количество неблагоприятных предрасполагающих факторов. Наиболее часто провокаторами становятся заболевания, которые негативно влияют на кишечник. Среди них стоит выделить:
- СРК;
- дисбактериоз кишечника и дивертикулы;
- долихоколон, мегаколон, долихосигму и иные патологические состояния, которые приводят к изменению объемов некоторых отделов органа в большую сторону;
- протекание воспалительных, инфекционных или патологических процессов данной локализации;
- нарушение функционирования кишечных сфинктеров.
Спровоцировать кишечную непроходимость могут заболевания, связанные с иными внутренними органами и системами:
- сахарный диабет и иные болезни эндокринной системы;
- нарушение метаболизма;
- язвенная болезнь;
- панкреатит;
- холецистит;
- гастрит;
- язвенный колит;
- внешние и внутренние геморроидальные узлы;
- заболевания сердечно-сосудистой системы и ЦНС;
- полинейропатии;
- портальная гипертензия;
- отравление;
- обезвоживание организма.
Расстройству подвержен каждый человек, отчего лица преклонного возраста не исключение. В таких ситуациях провокаторами могут служить:
- совершенно нормальный процесс старения;
- наличие большого количества хронических заболеваний;
- дисфункция нервной регуляции кишечника.
Синдром копростаза у детей наиболее часто появляется из-за таких факторов:
- ферментативная недостаточность;
- пищевая аллергия;
- врожденные патологии, например, болезнь Гиршпрунга;
- непереносимость лактозы;
- сугубо детские заболевания, в частности рахит;
- длительный отказ от еды;
- питание, не соответствующее возрастной категории ребенка;
- стрессовые ситуации в семье, детском саду или школе.
Среди представительниц женского пола состояние диагностируется чаще. Это обуславливается влиянием таких специфических причин:
- гормональный дисбаланс, возникающий на фоне вступления в постменопаузальный период;
- период внутриутробного развития плода, во время чего увеличивающаяся в размерах матка, как и растущий ребенок, приводит к сдавливанию и смещению внутренних органов, что вызывает кишечную непроходимость;
- погоня за идеальной фигурой, что вынуждает женщин придерживаться строгих диет;
- родовая деятельность — провоцирует ослабление мышц тазового дна;
- протекание критических дней;
- передозировка гормональными лекарственными препаратами.
Иногда копростаз формируется на фоне физиологических источников, т. е. тех, которые не имеют патологической основы. Такая категория предрасполагающих факторов совмещает:
- злоупотребление спиртными напитками и табакокурением;
- длительный отказ от еды с последующим перееданием;
- прием внутрь холодных блюд и напитков;
- употребление недостаточного объема жидкости — в сутки человеку необходимо выпивать в среднем 2 литра воды;
- психоэмоциональные стрессы;
- физическое переутомление;
- малоподвижный образ жизни.
Примечательно, что не исключается влияние генетической предрасположенности к болезни и формированию каловых конкрементов.
Копростаз
Кишечная непроходимость у детей до года симптомы
После проведения операции по поводу непроходимости кишечника у ребенка в 5 лет или в другом возрасте, детишкам показано диетическое питание в течение длительного периода. Эта вынужденная мера способствует нормализации пищеварения и восстанавливает работу кишечника. Доказано, что каждый четвертый случай этого недуга вызван неправильным питанием.
Важно помнить, что при закупорке кишки (в острой фазе) малышу противопоказан любой прием пищи. В течение первых суток после операции, их также не кормят, на вторые – дают жидкую еду. При кишечной непроходимости доктора рекомендуют:
- Есть небольшими порциями восемь раз в день.
- Вся еда перетирается до кашицеобразного состояния и употребляется в теплом виде.
- Калорийность в течение первых дней – 600, до 1000 ккал – через семь дней после операции.
Разрешаются следующие продукты:
- кисели;
- желе;
- каши;
- слизистые отвары;
- кислое молоко;
- фруктовое желе;
- нежирный бульон из птицы;
- протертые овощи;
- омлет;
- паровые тефтели.
В течение года запрещены продукты, вызывающие брожение. Кроме того, ограничивается употребление соли. Несоблюдение диеты увеличивает риск рецидива недуга.
Что такое кишечная непроходимость и по каким причинам она возникает у детей?
Кишечной непроходимостью называют частичное или полное нарушение перемещения перевариваемой пищи и каловых масс по кишечнику, связанное со сбоем в двигательной функции кишечника или с возникновением механического препятствия. Кишечная непроходимость бывает:
- врожденной – возникает из-за аномалий развития кишечного тракта;
- приобретенной, которая, в свою очередь, делится на механическую и динамическую.
Врожденная непроходимость кишечника у новорожденных связана с аномальным развитием плода или заболеванием. Основным симптомом является отсутствие стула, ведь он должен появиться у младенца сразу после рождения. Кишечник малыша в утробе матери заполнен жидкостью, которая после появления ребенка на свет выделяется в виде первичного кала – мекония.
Приобретенная форма характерна для детей постарше, ведь она появляется вследствие перенесенных заболеваний. Возникает внезапно, часто можно точно определить момент возникновения патологии. Непроходимость сопровождается сильными болями, вздутием живота (чаще – асимметричным), рвотой.
Существуют и иные факторы, способствующие возникновению патологии:
- нарушение режима питания грудничка (раннее или слишком позднее введение прикорма), воспалительные заболевания кишечного тракта;
- попадание в кишечник инородного тела;
- затвердевание каловых масс с образованием камней, вызванное неправильным рационом питания или нарушением пищеварения;
- хирургические вмешательства;
- заворот кишок.
Все случаи кишечной непроходимости сопровождаются выраженной симптоматикой. При первом же подозрении на возникновение патологии следует обратиться к врачу.
Лечение болезни у малыша
Если Вы заметили признаки кишечной непроходимости у ребенка, не давайте ему еды и лекарств, до того момента как его не осмотрит врач.
Неотложная медицинская помощь требуется, чтобы избежать обезвоживания и тяжелого шока, а также чтобы предотвратить инфекцию, которая может возникнуть, когда часть кишечника отмирает из-за недостатка крови.
Обследование малыша на наличие заболевания кишечника проводится хирургом. При возникновении осложнений необходимо хирургическое вмешательство.
Для лечения кишечной непроходимости, врач может назначить:
- Воздушная клизма или клизма с барием. Это одновременно и диагностическая процедура и лечение. Если клизма работает, дальнейшее лечение, как правило, не требуется. Эта процедура очень эффективна у детей.
- Хирургия. Если кишечник разрывается, или с помощью клизм не удается расправить кишечник, необходима операция. Хирург освободит часть кишечника, которая завернулась, устранит непроходимость (обструкцию) и, при необходимости, удалит отмершую часть кишечной ткани.
Если болезнь кишечника не находится в острой, запущенной стадии, назначается консервативная терапия. Она состоит из комплекса процедур по удалению из кишечника застоявшихся каловых масс и очищению организма от вредных веществ и токсинов.
Малышу также могут назначаться такие процедуры:
- Для прекращения рвотного процесса проводится промывание желудка через специальный зонд;
- Внутривенно вводят медикаменты, которые способствуют восстановлению водно-солевого баланса;
- Противорвотные, обезболивающие и спазмолитические медикаментозные препараты;
- При успешном лечении малышу могут назначить лекарство прозерин, который стимулирует правильную деятельность кишечника.
Осложнения и прогнозы для ребенка
Самое страшное осложнение при непроходимости кишечника у ребенка – это смерть. При прогрессировании аномалии организм подвергается интоксикации. Существенно нарушается кровоснабжение органов пищеварения, в итоге разрушаются и отмирают ткани кишечной стенки. Как токсины, так и вода и питательные вещества перестают проникать в кровоток.
Кроме того, встречаются и другие, менее опасные, но довольно серьезные осложнения: почечная недостаточность, сильное обезвоживание, сбой в работе жизненно важных систем.
Если содержимое кишечника остановлено определенным препятствием, детский организм забирает из просвета кишки больше жидкости, чем положено. Область животика становится болезненной. Кожа на нем натянутая, сухая и блестящая. В дополнение к этому частая рвота вызывает обезвоживание и дисбаланс химических элементов в крови.
Прогноз зависит от того, насколько быстро родители обратятся к врачу, правильной диагностики и полноты оказанной медпомощи. Неблагоприятный исход возможен при поздно выявленной патологии, неоперабельных опухолях. При спаечных процессах вероятны рецидивы в будущем.
Особенности лечения новорожденных и детей старшего возраста
При подозрении на кишечную непроходимость детей любого возраста госпитализируют в хирургию. Лечение начинают немедленно, чтобы избежать фатального защемления кишок. Процедуры проходят в такой последовательности:
- избавление желудка и кишечника от содержимого с помощью назогастральной трубки;
- постановка капельниц для устранения обезвоживания и дисбаланса электролитов;
- при завороте кишок – исправление посредством введения ректальной трубки (позволяет избежать операции);
- постановка младенцам бариевой клизмы для борьбы с инвагинацией;
- заменой этой клизме может стать воздушная, которая хорошо справляется с частичной непроходимостью у младенцев.
После процедур малыши остаются под наблюдением доктора в больнице не менее, чем на 2-3 суток. Возможно, врач назначит прием спазмолитических и обезболивающих препаратов.
Лечение заболевания откладывать нельзя. Следует немедленно осуществить госпитализацию маленького пациента в отделение хирургии. До полного осмотра врачом не рекомендуется ставить малышу клизмы, давать слабительное или делать промывание желудка.
Лечение назначается только после комплексного обследования. Обследования на выявление непроходимости проводятся хирургом. Если у малыша выявлены осложнения, то будет назначено только оперативное вмешательство.
Проводится, когда нет серьёзных осложнений. Лечение состоит из комплекса мероприятий по удалению застоев в кишечнике и борьбе с отравлением организма. Маленькому пациенту назначают голод и покой, проводится интенсивная терапия, включающая такие этапы:
- используют гибкий зонт, который вводят через носовую полость в желудок. Таким образом, освобождают верхние отделы пищеварительного тракта от застоя пищи, это помогает остановке рвотных процессов;
- внутривенно вводят растворы, которые возобновляют водно-солевой баланс организма;
- вводят клизмы с гипертоническими растворами, а также сифоновые – с раствором хлорида натрия;
- если у ребёнка наблюдается инвагинация, то в течение суток проводят расправление инвагината с помощью введения воздуха в прямую кишку;
- прописывают обезболивающие и противорвотные лекарства;
- когда сильно выражена перистальтика используют спазмолитические медикаменты (но-шпа);
- для стимулирования работы кишечника вводят подкожно прозерин.
Операция
Когда консервативная терапия не оказывает нужного действия, то проводят оперативное вмешательство. Операция направлена на ликвидацию механической закупорки, удаление поражённой кишки, предупреждение повторных случаев непроходимости.
По ходу операции проводят такие мероприятия:
- Устраняют препятствие, которое мешает продвижению содержимого. Когда операция проводится на тонкой кишке, то делают резекцию, которая всецело восстанавливает проходимость. Иногда для устранения проблемы оперативное вмешательство проводят несколько раз;
- Все отмершие ткани должны быть удалены. Лучше удалить немного больше поражённых тканей и исключить повторную непроходимость;
- После оперативного вмешательства продолжают вводить солевые растворы для возобновления электролитного баланса. Проводится также противовоспалительная терапия.
Слабительное
Во время лёгкого течения заболевания с целью облегчения симптоматики у ребёнка, возможно применение слабительных препаратов, в том числе и приготовленных самостоятельно.
При врожденной непроходимости хирургического вмешательства избежать не удастся – его скорейшее проведение повышает шансы новорожденного на благополучный исход. Другие формы заболевания часто удается вылечить консервативными методами. При любых видах непроходимости важно обратиться за медицинской помощью при появлении самых первых симптомов.
Чаще всего единственный шанс спасти больного – это проведение операции, вид которой зависит от причины, спровоцировавшей недуг.
Хирургическое лечение симптомов непроходимости кишечника у детей показано, если прошло более двенадцати часов от возникновения начальных признаков, имеется подтверждение врожденной аномалии, высокий риск рецидива или обнаружено инородное тело, или механический барьер. Выполняют следующие манипуляции:
- Удаляют часть омертвевшей кишки, а оставшуюся часть сшивают.
- При грыже – ее ушивают и вправляют кишку. Если ткани живые, то удаление не осуществляют.
- Расправляют петлю при завороте кишок.
- Удаляют инородное тело.
После хирургического вмешательства маленькому пациенту показаны антибактериальные или антивоспалительные медикаменты, а также солевые растворы для стабилизации состояния.
Для снятия признаков непроходимости кишечника у ребенка в начальной стадии заболевания допускается использование методов народной медицины, но строго по согласованию с лечащим детским хирургом. Применять их целесообразно только при частичной непроходимости. Самостоятельное лечение, т. е. без консультации специалиста, чревато угрозой здоровью малыша. К самым популярным вариантам относятся:
- Свежие огурцы, дыня, ананас, помидоры, персики, чернослив – оказывают послабляющее действие.
- Сок одной сливы в соотношении 1:1 разводится водой. Принимать по две столовые ложки перед едой.
- Тыквенная каша и пюре.
- Облепиховое масло добавляют в компот или чай, трижды в день по половинке чайной ложки дают ребенку.
- Смешивают в равных частях, предварительно измельченный инжир, курагу, чернослив и изюм, добавляют небольшое количество меда. Дают малышу несколько раз в день по чайной ложке.
Причины развития болезни
Следует все же упомянуть главные общие причины возникновения кишечной непроходимости у детей. Это:
- некоторые нарушения в работе внутренних органов;
- имеющиеся воспалительные процессы;
- случайное проникновение посторонних предметов;
- некоторые паразиты и глисты;
- спаечные скопления;
- новообразования;
- грыжи;
- образование желчных и каловых камней.
Стоит рассмотреть этапы заболевания. Согласно медицинской практике, у него имеются три стадии:
- Начальная стадия болезни продолжается по времени около 3-12 часов, и обычно она сопровождается болью в области живота, сильным урчанием и метеоризмом.
- Продолжительность промежуточной стадии заболевания занимает около 13-36 часов. Больной ощущает некоторое облегчение состояния, но это всего лишь мнимое ощущение. В этот период происходит интоксикация детского организма и частичное его обезвоживание.
- Терминальная – это третья стадия болезни, которая наступает через двое суток после начала развития заболевания. Состояние больного резко ухудшается. Проявляются все симптомы обезвоживания организма, возможно поражение других внутренних органов.
Классификация
Основное разделение предполагает существование нескольких форм патологии, отличающихся по этиологическому фактору. Копростаз бывает:
- функциональный — следствие заболеваний иных внутренних органов и систем;
- органический — обуславливается болезнями, негативно влияющими непосредственно на кишечник;
- аллергический — влияние оказывает индивидуальная непереносимость того или иного пищевого продукта;
- гиподинамический;
- медикаментозный;
- токсический;
- алиментарный — провоцируется неправильным питанием (поступлением в организм недостаточного количества витаминов и других питательных веществ);
- неврогенный;
- механический;
- интоксикационный;
- проктогенный — главная причина геморрой;
- эндокринный.
Отдельно стоит выделить идиопатический копростаз, причины формирования которого установить не представляется возможным.
Формы протекания:
- острый копростаз;
- хронический.
Глава 8
Врожденная непроходимость желудка чаще проявляется у детей первых дней жизни. Она может быть вызвана аномалиями развития препилори-ческого отдела или пилоростенозом. Некоторые из этих аномалий приводят к неотложным состояниям, которые требуют срочного оперативного вмешательства.
Пороки развития желудка, локализующиеся в препилорическом его отделе, чрезвычайно редки. Нарушение проходимости желудка обычно вызывают атрезии и стенозы, чаще всего мембранозного типа.
По предложенной нами классификации, созданной на основании собственных наблюдений и опубликованных данных, различают три основных варианта аномалий желудка: мембранозную (рис. 32, а), шнуровидную (рис. 32, б) и сегментарную аплазию слизистой оболочки (рис. 32, в). При всех видах атрезии и стенозов желудка препятствие локализуется только в слизистой оболочке и подслизистом слое, мышечная и серозная оболочки сохраняют свою непрерывность.
Мембрана может закрывать просвет желудка полностью (атрезия) или частично (стеноз), сбоку или в центре перегородки может быть отверстие различных размеров: от точечного до большого, занимающего более половины мембраны. Толщина последней колеблется от тонкого листка до толстой склйдчатой «гипертрофированной» стенки, вдающейся в пилорический канал желудка.
При гистологическом исследовании мембран обнаруживают измененную слизистую оболочку желудочного типа с подслизистым слоем и мышечной тканью в виде единичных волокон. Толстая перегородка имеет строение стенкн желудка.
Клиническая картина. Время и интенсивность проявления симптомов заболевания зависят от степени стенозирования просвета желудка, общего состояния ребенка, а также наличия сочетанных заболеваний.
Препилорическая атрезия желудка и декомпенсированный стеноз обычно проявляются с первых часов или дней жизни. Основной симптом— обильная рвота желудочным содержимым без примеси желчи. Вследствие перерастяжения желудка и раздражения .его стенок от частых рвот нередко присоединяется «геморрагический симптом» (рвотные массы цвета кофейной гущи или с прожилками крови и дегтеобразная окраска стула — при стенозах). У детей меконий отходит в достаточном количестве.
Частые, многократные рвоты обычно приводят к эксикозу с большим падением массы тела (0,25—0,3 кг/сут). При осмотре выявляется вздутие надчревной’области, исчезающее после рвоты или отсасывания желудочного содержимого. При пальпации видны волны перистальтики и контуры растянутого желудка, опускающегося нередко ниже пупка.
Препилорический стеноз может проявиться через несколько дней или недель после рождения ребенка. Время возникновения симптомов зависит от размеров отверстия в мембране. Заболевание начинается со срыгиваний без примеси желчи, переходящих в рвоту. Вскоре последняя приобретает характер рвоты «фонтаном». Уменьшается масса тела. Стул становится более скудным. При осмотре выявляют вздутие надчревной области и видимую перистальтику растянутого желудка.
Рентгенологическое исследование — один из основных методов диагностики. На обзорной рентгенограмме брюшной полости при вертикальном положении отмечаются большой газовый пузырь и уровень жидкости, соответствующие растянутому желудку, в петлях кишечника газа нет (рис. 33). Иногда выявляют «немой живот» — отсутствие газа на всем протяжении желудочно-кишечного тракта. При наличии подобной рентгенологической картины другие методы исследования обычно не требуются. Некоторые хирурги предлагают вводить в желудок йодолипол — при атре-зии желудка наблюдается выпячивание пилорической мембраны в просвет двенадцатиперстной кишки.
Рентгенологическое обследование детей с препилорическим стенозом оказывает большую помощь в диагностике. На обзорной рентгенограмме брюшной полости при вертикальном положении ребенка виден большой уровень жидкости и небольшое количество газа в петлях кишечника. В таких случаях предпринимают исследование с контрастированием йодолиполом, при котором обнаруживают длительную задержку последнего в желудке. В последние годы применение фиброгастростомии уменьшает, а нередко исключает необходимость рентгенологического исследования.
Частые рвоты приводят к нарушению водно-электролитного обмена. Возможна перфорация атрезированного желудка.
Дифференциальную диагностику приходится проводить с заболеваниями, возникающими в первые дни и недели жизни и сопровождающимися срыгиваниями и рвотой, не содержащей желчи. В первую очередь это относится к порокам развития выходного отдела желудка.
Пилоростеноз.
Наиболее трудно отдифференцировать эту аномалию от препилорического стеноза желудка, если симптомы последнего возникли со 2—3-й недели жизни ребенка. Клинические проявления заболеваний чрезвычайно сходны. Во всех случаях приходится производить рентгенологическое исследование с контрастированием. Метод Ю. Р. Левина (рис. 34) позволяет выявить характерные для пилоростеноза симптомы «клювика», «плечиков», «усика».
Нередко и это исследование окончательно не устанавливает причину непроходимости желудка. В таких случаях диагноз ставят при лапаротомии, при которой следует быть очень внимательным и помнить об этом столь редком пороке развития. Иначе даже во время операции может произойти ошибка,
Пилороспазм.
Симптомы возникают с первых дней жизни ребенка поэтому дифференцировать спазм привратника приходится от атрезии или декомпенсированного стеноза желудка. Упорные многочисленные рвоты, вызывающие нарушение общего состояния ребенка и приводящие К резкому падению Массы тела не характерны для пилороспазма. Кроме того, эффективность противоспазматических препаратов указывает на функциональный характер заболевания.
Врожденная непроходимость двенадцатиперстной кишки
при расположении препятствия выше большого сосочка двенадцатиперстной кишки имеет сходную клиническую и рентгенологическую картину. Обычно окончательный диагноз устанавливают во время хирургического вмешательства. При других видах врожденной кишечной непроходимости рвотные массы содержат желчь, что позволяет исключить аномалию развития желудка.
Врожденная диафрагмальная грыжа пищеводного отверстия диафрагмы
в некоторых случаях проявляется рвотой с первого дня жизни ребенка, однако рвотные массы обычно содержат желчь или кровь. Кроме того диагностике помогает рентгенологическое исследование с контрастированием, при котором диафрагмальная грыжа подтверждается по расположению желудка выше уровня диафрагмы.
Лечение. Установление диагноза врожденной непроходимости желудка является показанием к операции.
Предоперационная подготовка
при атрезиях и декомпенсированных стенозах обычно не превышает 24 ч и направлена на восстановление гомеоcтaзa, лечение аспирационной пневмонии или профилактику последней (отсасывание желудочного содержимого через каждые 2—3 ч). При стенозах подготовка к операции в случае необходимости может быть продлена до нескольких суток.
Хирургическое вмешательство
предпринимают под эндотрахеальным наркозом с переливанием крови. Выбор метода операции зависит от обнаруженных изменений.
Мембранозные формы атрезии ликвидируют путем иссечения перегородки и зашивания раны стенки желудка в поперечном направлении, чтобы не вызвать сужения этого отдела в результате возможного отека ткани в пилорическом отделе желудка в месте иссечения мембраны. До зашивания раны пилорического отдела проводят тонкую полиэтиленовую трубку через носовой ход ребенка в желудок и затем в двенадцатиперстную кишку. Вторую трубку оставляют в желудке для отсасывания застойного содержимого.
При шнуроподобных и сегментарных атрезиях продольно рассекают серозно-мышечный слой желудка, находят слепые мешки слизистой оболочки, вскрывают их и сшивают по типу «конец в конец» над тонким катетером, проведенным через носовой ход в двенадцатиперстную кишку. Рану серозно-мышечного слоя зашивают по возможности в поперечном направлении. После послойного зашивания брюшной полости пунктируют перидуральное пространство, устанавливают катетер до уровня Th3—Th4 для последующей блокады (3—5 дней).
Послеоперационное лечение
направлено на коррекцию нарушенного водно-солевого обмена, восстановление функционирования желудочно-кишечного тракта, профилактику и терапию аспирационной пневмонии.
В течение 2—3 сут ребенок находится на парентеральном питании, которое рассчитывают в зависимости от массы тела, возраста пациента, нарушений водно-электролитного обмена, наличия сочетанных аномалий или осложнений.
Если у больного во время операции был проведен зонд ниже места анастомоза, то через сутки начинают вводить грудное молоко (5—10мл каждые Зч), увеличивая количество последнего по 10 мл на одно кормление ежедневно. Зонд удаляют спустя 4—5 дней и начинают кормить через рот. Ребенок получает антибиотикотерапию, гемотрансфузии, введение плазмы, альбумина. При наличии пневмонии применяют аэрозоль-терапию до 5—6 раз в сутки, горчичники, физиотерапию и др. Швы снимают на 10—12-й день.
К острым формам пилоростеноза мы относим такую разновидность клинического проявления этого порока развития, при котором симптомы заболевания начинаются внезапно и протекают бурно. Среди детей с пилоростенозом, оперированных в клинике нашего института, у 6% была острая стадия заболевания.
Клиническая картина. Время появления симптомов заболевания зависит от степени сужения пилорического канала и компенсаторных возможностей организма. Кроме того, большую роль играет наслоение пилороспазма, что, по-видимому, и является той причиной, которая приводит к бурному началу и течению заболевания. Первые признаки болезни возникают в возрасте от нескольких недель до 1 мес. Основным симптомом острой формы пилоростеноза является рвота «фонтаном», начинающаяся внезапно, среди полного здоровья. Рвотные массы не содержат желчи, их количество превышает количество молока, высосанного при последнем кормлении. Нередко рвотные массы имеют застойный кислый запах, что указывает на задержку желудочного содержимого. В некоторых случаях в рвотных массах можно видеть прожилки крови. Иногда возникает довольно сильное желудочное кровотечение.
Длительные изнурительные рвоты приводят к ухудшению общего состояния ребенка, нарушению водно-солевого обмена (гипохлоремия, эксикоз, иногда гипокалиемия). Острая стадия заболевания характеризуется тем, что у ребенка в течение нескольких дней развивается полное
нарушение проходимости желудка. Кормление становится невозможным, несколько глотков молока вызывают рвоту. Дети за 1 — 2 дня теряют до 0,4—0,5кг массы тела. Снижается количество мочеиспусканий. Возникает задержка стула или появляется диспепсический «голодный» стул. При поступлении в отделение больные с острой формой пилоростеноза резко беспокоятся, жадно хватают соску, но вскоре появляется сильная рвота. Если госпитализация осуществляется на 2—3-й день от начала заболевания, то состояние ребенка тяжелое, выражены явления эксикоза, большая потеря массы тела. Показателем тяжелого состояния ребенка с пилоростенозом является ежедневная потеря массы тела по отношению к массе тела при рождении (в процентах). По этой классификации различают три формы заболевания: легкую .(0—0,1%), среднетяжелую (0,2—0,3%) и тяжелую (0,4% и более). У детей с острой формой пилоростеноза потеря массы тела достигает 6—8%. При осмотре ребенок слабо реагирует на окружающее, выражение лица страдальческое. Кожа бледная, слизистые оболочки — яркие и сухие. Родничок западает. Обращает на себя внимание вздутие надчревной области, уменьшающееся или исчезающее после рвоты. При поглаживании по брюшной стенке или после нескольких глотков пищи можно заметить волны перистальтики желудка. Нередко желудок приобретает форму «песочных часов». Этот симптом является постоянным признаком врожденного пилоростеноза и имеет большое значение для установления диагноза. Другой характерный для пилоростеноза симптом — пальпация утолщенного привратника через переднюю брюшную стенку — является непостоянным, так как не у всех детей удается его определить, хотя зарубежные хирурги придают большое значение этому признаку, предлагая прощупывать привратник на середине расстояния между пупком и мечевидным отростком, несколько вправо от средней линии.
Если у детей с хронической формой пилоростеноза в биохимическом анализе крови имеются умеренные изменения в связи с постепенным нарастанием симптомов заболевания, то у больных с острой формой (особенно при поздней диагностике) отмечаются резкое увеличение гематокритного числа, снижение содержания хлора, явления метаболического алкалоза и иногда гипокалиемия. Изменение белков и -белковых фракций наступает редко. В анализах мочи можно обнаружить следы белка, единичные эритроциты. Отчетливо выражена олигурия.
Рентгенологическое обследование детей с подозрением на пило-ростеноз имеет решающее диагностическое значение. Вначале производят обзорную рентгенограмму брюшной полости при вертикальном положении ребенка. При этом обнаруживают большой газовый пузырь и уровень жидкости в растянутом желудке. В петлях кишечника газа мало или последний отсутствует. Затем приступают к исследованию с контрастированием. У новорожденных первых дней жизни в качестве контрастирующего вещества применяют йодолипол (5 мл), наблюдая за его прохождением по желудочно-кишечному тракту. Отсутствие эвакуации из желудка более 24 ч указывает на препятствие в пилорическом
отделе. Если через 4 ч в желудке осталось больше половины контрастирующего вещества, то имеется тяжелый стеноз привратника.
В нашей клинике для обследования детей старше 3—4 нед жизни с подозрением на, пилоростеноз применяют методику Ю. Р. Левина. Для исследования пользуются 20—30% взвесью бария сульфата в 10% растворе алюкозы, подогретой до 37 0С. Специальной подготовки ребенку не требуется. Через зонд отсасывают желудочное содержимое и вводят 15мл контрастирующей взвеси. После этого зонд подтягивают до начального отдела пищевода и медленно вливают остаток бария сульфата (5 мл). В это время производят рентгенограмму при положении ребенка лежа лицом вниз с приподнятым левым боком (это способствует получению наиболее выгодной проекции пилорического канала). Следующий снимок делают через 2ч после введения контрастирующего вещества. Для пилоростеноза характерны симптомы «антрального клюва» или «усика» (рис. 34, а) и «плечиков» или «фигурной скобки» (рис. 34, б), которые выявляются на рентгенограмме, сделанной в момент введения контрастирующей взвеси. Сужение антрального отдела желудка видно на рентгенограмме, произведенной через 2 ч после дачи контрастирующего вещества (рис. 34, в), так как в это время деформированный спастическим сокращением мускулатуры привратник образует почти прямой угол с неизмененным телом желудка.
Приведенная методика проста, кратковременна, не требует специальной подготовки и не исключает кормления в период обследования, лучевая нагрузка при этом небольшая (три рентгенограммы).
Применяемая в последние годы фиброгастроскопия (ФГС), являясь прекрасным диагностическим методом, делает ненужным в ряде случаев рентгенологическое исследование.
Дифференциальную диагностику острой формы пилоростеноза следует проводить с пилороспазмом, непроходимостью желудка, врожденной высокой кишечной непроходимостью, привычными рвотами.
Наибольшее значение у детей первых дней жизни имеет дифференцирование от пилороспазма
вследствие различной тактики их лечения. Следует учитывать, что при спазме заболевание начинается постепенно, со срыгиваний, которые носят непостоянный характер, не влияя существенно на общее состояние ребенка и массу его тела. Кроме того, острая форма пилоростеноза протекает настолько остро и бурно, что лечащие врачи предполагают «острое хирургическое заболевание» и направляют ребенка в хирургическое отделение. Если для дифференцирования этих состояний производят рентгенологическое исследование, то следует учитывать, что при пилороспазме опорожнение желудка начинается через 10 мин после приема контрастирующего вещества и оканчивается через 3—6 ч.
Врожденную непроходимость желудка
клинически и рентгенологически чрезвычайно трудно отличить от острой формы пилоростеноза. Обычно окончательный диагноз устанавливают во время оперативного вмешательства или при ФГС.
Врожденные аномалии двенадцатиперстной кишки,
при которых препятствие расположено ниже большого сосочка, двенадцатиперстной
кишки, обычно легко отличить от пилоростеноза по окрашенным желчью рвотным массам и характерной рентгенологической картине. В тех случаях непроходимости двенадцатиперстной кишки, когда препятствие расположено выше большого сосочка двенадцатиперстной кишки, диагностика становится затруднительной. Следует помнить о том, что при врожденной кишечной непроходимости рвота обычно начинается с первого дня жизни, в то время как при пилоростенозе — значительно позднее. Пальпаторное определение утолщенного привратника и установление при рентгенологическом исследовании удлинения и сужения пилорического канала говорит в пользу пилоростеноза.
Иногда контрастирующее вещество (при пилоростенозе), оставшееся в желудке, может иметь на рентгенограмме вид двух депо, расположенных по обе стороны от позвоночника, что сходно с рентгенологической картиной при высокой непроходимости кишечника. В этих случаях диагностике помогает боковая рентгенограмма — расширенная двенадцатиперстная кишка обычно расположена кзади от желудка.
Привычная рвота и срыгивания довольно часто встречаются у детей первых месяцев жизни, но это нарушение функции желудка обычно не изменяет общего состояния ребенка, не вызывает падения массы тела.
Лечение. Единственным методом лечения острой формы пилоростеноза является операция.
Предоперационная подготовка.
Длительность и интенсивность предоперационной подготовки зависят от сроков поступления ребенка в отделение, тяжести его состояния. Подготовка к операции .вместе с обследованием не превышает 24 ч и направлена на уменьшение нарушений водно-солевого обмена, а также на лечение аспирационной пневмонии. Непосредственно перед операцией производят отсасывание желудочного содержимого.
Лучшим методом обезболивания следует считать эндотрахеальный наркоз.
Техника пилоротомии по Fredet — Ramstedt. Разрез верхний пара- или трансректальный справа длиной 3—4 см или поперечный разрез кожи над проекцией пилорического канала (с целью профилактики расхождения раны). В рану выводят пилорический отдел желудка, который хирург фиксирует пальцами левой руки. В бессосудистом участке продольно рассекают серозную оболочку и поверхностные слои мышц привратника (рис. 35, а). Затем тупым путем с помощью анатомического пинцета или желобоватого зонда раздвигают мышечные волокна до полного освобождения подслизистого слоя привратника и выбухания его в рану (рис.35, б). Особенно осторожным нужно быть при разделении мышц в дистальном отделе привратника, рядом с двенадцатиперстной кишкой. Именно в этом месте наиболее часто происходят ранения слизистой оболочки вследствие того, что двенадцатиперстная кишка здесь образует складку, заходящую на область привратника (рис. 35, в).
Для профилактики этого осложнения следует разделять ткани привратника по направлению от двенадцатиперстной кишки на привратник. В этом случае не произойдет попадания инструмента в опасную зону —складку слизистой оболочки в месте перехода пилорического отдела в двенадцатиперстную кишку.
Кровотечение из раны привратника бывает редко, но при его появлении необходимо обшить кровоточащие сосуды атравматичной иглой. Перед погружением желудка в брюшную полость путем надавливания на желудок и перемещения газа в двенадцатиперстную кишку проверяют целость слизистой оболочки. При перфорации слизистой оболочки в ране появляются пузырьки газа или капля желудочного содержимого. Осложнение опасно только в неопознанных случаях. При нем нецелесообразно ограничиваться зашиванием слизистой оболочки или подшиванием к месту перфорации сальника, что обычно не создает полной герметичности и ведет к возникновению перитонита в послеоперационном периоде.
Техника операции при повреждении слизистой оболочки во время пилоротомии. Атравматичной иглой узловыми швами тщательно зашивают отверстие в слизистой оболочке желудка (рис. 36, а), затем послойно сшивают мышцы и серозную оболочку привратника на всем протяжении операционного разреза. Отступя от линии образованных швов на 0,7—0,8 см, вновь выбирают наиболее бессосудистый участок и повторно производят пилоротомию (рис. 36, б), избегая ошибок, допущенных при предыдущем вмешательстве.
Желудок погружают в брюшную полость. Рану послойно зашивают наглухо после введения раствора антибиотиков. В случаях ранения слизистой оболочки желудка в брюшной полости оставляют ниппельный дренаж на 3—4 дня для ежедневного введения антибиотиков.
Послеоперационное лечение.
Спустя 3—4 ч после операции, если не было ранения слизистой оболочки желудка или двенадцатиперстной кишки, ребенку дают через соску 7—10 мл 5% раствора глюкозы, через 1 ч—10 мл сцеженного грудного молока, а затем, при отсутствии рвоты, назначают каждые 2 ч по 10 мл молока. В последующем ежедневно добавляют по 100 мл молока в сутки. Через 7—10 дней ребенка прикладывают к груди с переводом на 7-разовое кормление. При повреждении слизистой оболочки двенадцатиперстной кишки кормление начинают не ранее чем через 24 ч после операции. Если у ребенка продолжается рвота, то количество молока несколько сокращают и назначают 1% раствор новокаина по 1 чайной ложке 3 раза в день. Недостающее количество жидкости и солей восполняют парентеральным способом с учетом сравнительных данных анализов крови, массы тела ребенка, его состояния.
При явлениях аспирационной пневмонии продолжают активную терапию, начатую в предоперационном периоде. Для профилактики инфицирования раны и возникновения осложнений применяют антибиотики {6—7 дней). Назначают витаминотерапию. Швы снимают на 10—12-й день после операции.
содержание .. 1 2 3 8 ..
Симптоматика
Заболевание отличается тем, что имеет собственную специфическую клиническую картину, отчего с установлением правильного диагноза у опытного специалиста практически не возникает проблем.
Наиболее свойственные патологическому синдрому симптомы:
- редкие позыва к осуществлению дефекации — минимальная продолжительность запоров может составлять 3 суток;
- изменение консистенции каловых масс — фекалии становятся сухими и твердыми, что провоцирует возникновение болевого синдрома в области анального отверстия;
- необходимость сильно тужиться, чтобы вышло небольшое количество плотных и шарообразных фекалий;
- тяжесть и переполненность кишечника;
- приступообразная тошнота, которая в редких случаях вызывает рвотные позывы;
- нарушение частоты сердцебиения;
- снижение аппетита или полное отвращение к пище;
- расстройства сна;
- увеличение размеров передней стенки брюшной полости;
- обильное выделение газов;
- частые перепады настроения;
- урчание и сильные боли в животе;
- снижение трудоспособности;
- бледность кожных покровов;
- присутствие примесей крови в испражнениях.
Все клинические проявления заболевания характерны как для взрослого, так и для ребенка, отличаться лишь может степень выраженности симптоматики.
Непроходимость кишечника у ребенка
Если наблюдается замедление процесса выделения кала или его полное прекращение, врачи говорят, что диагностирована кишечная непроходимость у детей. Заболевание — сложное и многопричинное.
Нарушение вызывают врожденные пороки развития кишечного отдела, двигательная дисфункция органа, растущие новообразования. Патология требует немедленного медвмешательства, т. к.
высок риск развития тяжелых последствий вплоть до смерти ребенка или новорожденного. Недуг лечится медикаментозно, диетотерапией, хирургически.
Описание патологии
Непроходимость кишечника у детей представляет собой патологию, связанную со сбоем в процессе проталкивания химуса (расщепленной пищи с пищеварительным соком) по просвету.
У малышей первого года жизни заболевание сопровождается сильными болями, спазмами, рвотой. В основной массе применяют хирургическую тактику устранения патологии, особенно у новорожденных.
Старшим деткам назначают консервативное лечение и диету.
У грудничков болезнь вызывает сильные спазмирующие боли.
Детская кишечная непроходимость — это своего рода закупорка просвета. Сложность и степень тяжести недуга зависит от локализации проблемы — чем выше произошел засор, тем тяжелее будет проходить болезнь.
Особенностью является проявление специфически быстрыми симптомами в яркой форме. Правильное и своевременное реагирование в виде лечения определяет исход.
Если хроническая форма устраняются медикаментозно, то острая — только хирургически.
Классификация кишечной непроходимости у детей
Кишечная непроходимость у новорожденных и более старших пациентов классифицируется по генетике, анатомически-физиологческим, симптомными параметрам. Правильное определение типа засора позволяет назначить адекватное лечение, отрегулировать интенсивность применяемых мер. Международная классификация:
- По происхождению различают врожденную и приобретенную форму.
- По механизму образования — механическую, динамическую.
- По особенностям симптоматики — полную, частичную, острую, хроническую.
- По характеру сдавливания сосудов, снабжающих кишку кровью, — странгуляционную, обтурационную, смешанную (со спайками).
Врожденная
Формирование непроходимости кишечника может начаться еще в утробе матери.
Эта форма непроходимости кишечника формируется еще в утробе матери на фоне аномалий развития плода, поэтому новорожденный уже с первых часов страдает от выраженных симптомов дисфункции.
При особой тяжести протекания у младенца развивается рвота желчью, вздутие живота. При слабой форме болезни наблюдаются запор, рвота. Если эта патология обнаруживается с опозданием, повышается риск разрыва кишечника.
Проявлениями врожденной патологии являются стеноз (сужение сосудов, просвета), атрезия (сращение стенок органов), воспаление. Такая форма характерна новорожденным.
Приобретенная
Патология провоцируется внешними или внутренними неблагоприятными факторами. Чаще развивается у грудничков возрастом от 4-х месяцев до года в виде инвагинации (проникновение одного участка кишки у другой) или механического нарушения.
Спайки образуются довольно редко. Характерными особенностями болезни является неожиданно возникший, приступообразный болевой синдром, который переходит во рвоту, а в стуле обнаруживается кровь со слизью.
Детский недуг требует немедленной госпитализации малыша.
Основной причиной непроходимости является застой каловых масс на фоне слабости (атонии) кишечных мышц, а, следовательно, перистальтики.
Динамическая
Скачки внутрикишечного давления провоцируют перитонит.
Провоцируют развитие этой формы ослабление регионарного кровоснабжения брыжейки, нарушение водно-электролитного баланса, дисфункция отделов ЦНС, отвечающих за коррекцию работы ЖКТ. В результате развивается воспаление. Частота возникновения — 10% из всех фиксированных случаев. Классификация на подформы:
- паралитические, когда проблема атонии возникает на фоне проведенной операции и сопровождается парезом, скачком внутрикишечного давления, что чревато разрывом кишки и перитонитом;
- спастические патологии, характеризуемые чрезмерным напряжением мышц, приступообразной болью живота, отсутствием скачка температуры, вздутия, но возможно появление рвоты.
Механическая
Вызывать эту патологию могут образование спаек в организме на фоне неправильного заживления ран после вмешательства в брюшную полость. В зависимости от причинных факторов существуют такие подформы:
- спаечная, образованная на фоне заспайкованности;
- обтурационная, сформированная при сдавливании просвета кишечника опухолевой тканью, попадания инородного тела, паразитов, закупорками пищевым комком, но без компрессии брыжеечных сосудов.
Постадийное развитие
Начало болезни характеризуется сильным урчанием в животе.
Непроходимость кишечника у новорожденных и у деток постарше развивается в 3 этапа:
- Первая, начальная стадия длится 3—12 часов. Характерные симптомы — боли в животе, сильное урчание, метеоризм.
- Промежуточный этап составляет 13—36 часов. В этот период у малыша появляются признаки мнимого улучшения, что характеризует начало интоксикации организма с частичной потерей жидкости.
- Последний, терминальный этап настигает малыша резким нарастанием симптоматики и поражением других органов.
Причины возникновения
Общими провокаторами развития детской непроходимости кишечника являются следующие нарушения и состояния:
- дисфункции некоторых внутренних органов (врожденные и полученные);
- воспалительные процессы;
- инородные тела, паразиты, глисты;
- образование большого количества спаек;
- опухоли разной природы, грыжи;
- формирование из желчи и кала камней.
Выявление
При обнаружении первых симптомов заболевания у ребенка нужно незамедлительно обратиться за медпомощью, т. к. в случае острого течения поздняя диагностика чревата осложнениями плоть до гибели малыша.
Применяемые врачом диагностические тактики следующие:
- Опрос, осмотр, пальпирование живота ребенка — для выявления клинической картины.
- Рентгенологическое обследование. Может проводиться с бариевым контрастом, нагнетанием воздуха — для определения мест сужения, сращения, укорочения или удлинения сигмы.
- Лапароскопия. Применяется в экстренных случаях — завороты кишки, спаечная непроходимость.
- УЗИ — вспомогательный метод обследования.
Консервативная техника
Применяется в стандартных случаях кишечной непроходимости у детей и младенцев. Задачи курса — устранение застоев в кишке, купирование процесса интоксикации организма. Некоторое время малышу придется поголодать в полном покое. Этапы интенсивного лечения следующие:
- применение назогастрального зонда для очистки верхних трактов ЖКТ и прекращения рвоты;
- внутривенное вливание растворов для восстановления водно-солевого баланса;
- введение гипертонических и сифоновых клизм;
- расправление кишки путем введения воздуха в случае впадения одного кишечного отдела в другой;
- прием обезболивающих, противорвотных, спазмолитиков, например, «Но-шпа»;
- подкожное введение «Прозерина» для стимулирования роботы кишечника;
- дальнейшая диетотерапия с исключающим раздражающие продукты меню.
Хирургическое вмешательство
Хирургия применяется в сложных случаях и при неэффективности консервативного лечения. Задачи — удалить причину закупорки, предупредить рецидив. Этапы:
- устранение места патологического сужения (может потребоваться повтор);
- иссечение всех отмерших тканей на кишечнике с захватом куска соседней здоровой ткани.
Слабительные
Препараты этой группы назначаются при непроходимости кишечника в легкой форме или когда не наблюдается осложнений у малыша. Медикаменты показаны для ослабления клинической картины.
Их можно купить в аптечной сети или приготовить самостоятельно.
Ниже приведены самые популярные: сок из сливы 1:1 с водой (показан вне зависимости от возраста), «Maltsupex» (мальтоза и ячменный экстракт размягчают стул, после нормализации состояния доза уменьшается), свечи глицериновые.
Источник: https://PishcheVarenie.ru/tolstaja-kishka/neprohodymost/u-detej.html
Диагностика
Зачастую с установлением окончательного диагноза не возникает никаких проблем, однако куда сложнее выяснить, почему у человека развился копростаз. Процесс диагностирования будет включать целый комплекс мероприятий.
Специалист из области гастроэнтерологии должен лично осуществить несколько мероприятий:
- ознакомиться с историей болезни — в некоторых случаях это позволит с точностью выяснить, какой патологический фактор спровоцировал застой каловых масс в терминальном отделе кишечника;
- собрать анамнез жизни — информацию касательно пищевых пристрастий человека, приема медикаментов и образа жизни;
- простукивание и прощупывание передней стенки брюшины;
- пальцевое исследование прямой кишки;
- детальный опрос больного — для выяснения степени выраженности характерных клинических проявлений.
Дополнительные лабораторно-инструментальные обследования предполагают осуществление таких процедур:
- общеклинические анализы крови и мочи;
- биохимический анализ крови;
- ПЦР-тесты;
- копрография;
- ультрасонография органов ЖКТ;
- ирригоскопия толстого кишечника;
- ЭФГДС;
- КТ;
- МРТ;
- эндоскопическая биопсия;
- ректороманоскопия;
- колоноскопия;
- аноректальная манометрия;
- сфинктерометрия.
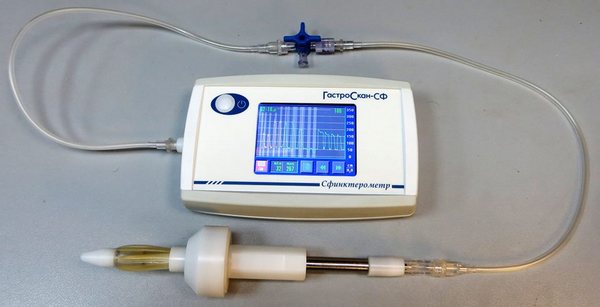
Сфинктерометр
Однако в некоторых случаях таких мероприятий бывает недостаточно, может потребоваться консультация специалистов из иных областей медицины.
Врожденная низкая кишечная непроходимость
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ [1-3]
Диагностические критерии [1-3]
В пренатальном периоде:
Жалобы и анамнез: наличье в семье рождения детей с пороками развития и хромосомными аномалиями.
Лабораторные исследования: нет специфических тестов.
NB!При антенатальной диагностике кишечной непроходимости следует исключить муковисцидоз. С этой целью (при возможности) производят исследование крови как будущих родителей, так и плода на наличие гена муковисцидоза. Если оба родителя гетерозиготны по гену муковисцидоза, то весьма вероятно рождение больного ребенка, и в этом случае целесообразно рекомендовать прерывание беременности;В крови беременной может сопровождать повышения уровня альфо-фетопротеина.
Инструментальные исследования [4-7]:
· УЗД плода – атрезия тонкого и толстого кишечника – на 20-24-29 нед. – делятация (расширение) петель кишечника на разных уровнях (множество расширенных петель кишечника) с усиленной перистальтикой и плавающими частицами мекония, количество петель отражает уровень непроходимости.
NB! Пренатальный консилиум:Консилиум должен включать врача-генетика, врача ультразвуковой диагностики, акушера-гинеколога, неонатального хирурга, по показаниям – неонатолога и других специалистов. При проведении консилиума беременная женщина и члены ее семьи информируются о характере поражения плода, возможных исходах беременности, прогнозе для жизни и здоровья ребенка. При наличии показании даются рекомендации по поводу прерывания беременности.
ПОСЛЕ РОЖДЕНИЯ:
Если кишечная непроходимость была диагностирована антенатально, сразу после рождения ребенка необходимо установить желудочный зонд и опорожнить желудок, и перевести новорожденного в специализированный стационар
Жалобы и анамнез:
· наиболее ранним и постоянным симптомом является отсутсвие мекония:- при стенозах и полной атрезии кишечника мекони отходит малыми порциями и при очестительной клизме получают только слепки неокрашенной слизи;- при заворотах меконий и переходный стул могут выделяться до 4-5-го дня жизни, затем стул становится скудным с примесью крови, и, наконец, его выделение прекращается.· Рвота: следует обращать внимание на время ее появления, интенсивность проявления, наличие патологических примесей в рвотных массах, связь рвоты с кормлением (рвота «фонтаном», срыгивание, регургитация), динамику этого симптома. Характер рвотных (срыгиваемых) масс разнится в зависимости от уровня, на котором возникла непроходимость кишечной трубки. У новорожденных с синдромом кишечной непроходимости, который развивается на уровне тощей, подвздошной и толстой кишки, возникает рвота химусом, вплоть до каловой.· Боли в животе- у новорожденных можно судить по поведению: ребенок становится беспокойным, сучит ножками. Приступы беспокойства свидетельствуют о схваткообразных болях, характерных для странгуляционной непроходимости (заворот «средней кишки», синдром Ледда, заворот подвздошной кишки). Перерастяжение кишечных петель при низкой атрезии также вызывает боли в животе, которые усиливаются при пальпации, при этом ребенок стонет.· К концу первых суток жизни состяние ребенка постипенно ухудшается: он беспокоится, крик его его приобретает болезненный характер. Быстро нарастают явления интоксикации- вялость, адинамия, нарушение микроциркуляции. Живот прогрессивно вздувается, за счет перерастяжения петель кишечника, которые конкурируют через переднюю брюшную стенку, можно наблюдать перистальтические волны · Интоксикация и эксикоз нарастают быстро за счет перерастяжения кишечных петель, нарушением проницаемости тонкой кишки, всасыванием токсинов брюшинными листками.
Инструментальные исследования :
· Рентгенологическое исследование брюшной полости – обзорная рентгенограмма брюшной полости в вертикальном положении. При низкой кишечной непроходимости на обзорных рентгенограммах можно выявить повышенное газонаполнение петель кишечника, дилятированные петли, иногда наличие уровней.
· Ирригография (исследование проводится с водорастворимым контрастным веществом, введенным через прямую кишку), при этом:
– в случае непроходимости контрастируется резко суженная толстая кишка;- очень высокое стояние слепой кишки — при синдроме Ледда;- очень низкое стояние слепой кишки — при острой форме болезни Гиршпрунга;- острый и низко лежащий правый изгиб характерен для низкой атрезии, тупой и высоко расположенный – для болезни Гиршпрунга.
· Рентгенконтрастное исследование (водорастворимый контраст): проводят пассаж контрастной метки по желудочно-кишечному тракту с рентгенологическим контролем ( через 30 мин, 1 час, 3 часа, 6 часов, 12 часов).
При синдроме мальротации: замедленная эвакуация из расширенной двенадцатиперстной кишки, двенадцатиперстно-тонкокишечный переход располагается справа от позвоночного столба и может определятся симптомом «клюва»-контраст из двенадцатиперстной кишки, попадая в зону заворота, выглядит как тонкий, сужающийся к концу «клюв».
· УЗИ органов брюшной полости (доплер): при синдроме мальротации (заворот средней кишки):
– аномальное расположение и пульсация верхней брыжеечной вены, которая в норме лежит центральнее и правее верхней брыжеечной артерии;- симптом «улитки» (извитой ход мезентеральных сосудов в ножке заворота).
Показание для консультации специалистов:
· консультация невропатолога – при выявлении изменений со стороны центральной нервной системы (гидроцефалии, вентрикуломегалии, гипоксический – ишемического поражения головного мозга) на НСГ или при сочетании пороков развития центральной нервной системы;· консультация кардиолога – назначение консервативной терапии при выявлении гемодинамических нарушений;· консультация уролога – определение сроков коррекций патологий при выявлении патологий мочеполовой системы;· консультация генетика – для выявления хромосомной аномалии.
Диагностический алгоритм:
Источник: https://diseases.medelement.com/disease/%D0%B2%D1%80%D0%BE%D0%B6%D0%B4%D0%B5%D0%BD%D0%BD%D0%B0%D1%8F-%D0%BD%D0%B8%D0%B7%D0%BA%D0%B0%D1%8F-%D0%BA%D0%B8%D1%88%D0%B5%D1%87%D0%BD%D0%B0%D1%8F-%D0%BD%D0%B5%D0%BF%D1%80%D0%BE%D1%85%D0%BE%D0%B4%D0%B8%D0%BC%D0%BE%D1%81%D1%82%D1%8C-2017/15646
Лечение
После окончательного установления диагноза обращаются к консервативным терапевтическим методам, среди которых наиболее эффективны:
- диетотерапия — диета составляется в индивидуальном порядке, в зависимости от этиологического фактора;
- прием лекарственных препаратов — должен носить индивидуальный характер;
- использование ректальных свеч со слабительным эффектом;
- осуществление очистительных клизм;
- курс лечебного массажа;
- специально предназначенные гимнастические упражнения;
- народные рецепты — разрешается использовать пациентам только после одобрения лечащего врача.
Если через месяц после начала лечения методы не покажут положительного результата, возникает необходимость осуществления хирургического вмешательства. В ходе операции поддаются иссечению каловый камень и стенка кишечника, куда был прикреплен конкремент.
Причины
Специалисты предполагают, что основными причинами динамической кишечной непроходимости становятся нарушения в возбудимости некоторых нервных аппаратов или кровообращении. Предрасполагать к развитию этих состояний могут следующие факторы:
- перитонит и другие острые воспалительные процессы (например, острый панкреатит, аппендицит);
- травмы живота с кровоизлияниями в брыжейку;
- осложненное течение хронических патологий органов пищеварения;
- закупорка кровеносных сосудов;
- последствия после хирургических вмешательств;
- переломы позвоночника или таза;
- поражения ЦНС: черепно-мозговые и спинномозговые травмы, ишемический инсульт, психические травмы, уремия и др.;
- острый мезентериальный инфаркт;
- острая интоксикация: отравления солями тяжелых металлов, кишечные инфекции, пищевая интоксикация;
- осложненное течение некоторых заболеваний органов грудной клетки и брюшной полости (например, инфаркта миокарда, мочекаменной болезни, плеврита и пр.).
Лечение запора у детей
Хроническая форма копростаза не считается опасным состоянием для человека, но часто вызывает осложнения. Чем дольше длится задержка , тем серьезнее последствия. Если вовремя не начать лечение запора, возможно развитие осложнений:
- трещины в анусе;
- заворот кишок;
- геморрой;
- нарушение аппетита;
- депрессия;
- интоксикация организма;
- расширение мышц сфинктера;
- внутренние кровотечения;
- деформирование прямой кишки.
В детском организме патология также провоцирует снижение всасываемости витаминов, необходимых растущему организму. Чтобы избежать негативных последствий, нужно начать комплексное лечение патологии. Эффективная терапия включает:
- соблюдение режима дня;
- диету;
- ЛФК (лечебную физкультуру);
- прием медикаментозных препаратов (только по назначению врача);
- физиопроцедуры;
- применение народных средств.