Боль в пищеводе чаще всего является следствием заболеваний желудочно-кишечного тракта. Как правило, сильный и жалящий болевой синдром возникает при гастроэзофагеальной рефлюксной болезни. Боль в районе пищевода может быть настолько сильной, что ее часто путают с признаками инфаркта миокарда.
Кроме того, нестерпимые болевые ощущения в этой области пищеварительного тракта могут возникать при воспалении слизистой оболочки пищевода, в результате ожога, или при образовании злокачественной опухоли – рака пищевода. Рассмотрим наиболее вероятные причинно-следственные факторы болевой симптоматики в области пищевода и установим способы диагностики и лечения различных болезней пищевода.
Жжение и боль в пищеводе
Возможные причины и симптомы боли в пищеводе
Болевой дискомфорт в этом сегменте желудочного тракта при различных клинических патологиях, как правило, одинаков. Пациенты жалуются на неприятные ощущения в грудине и верхней части грудной клетки. Причины боли в пищеводе могут быть самыми различными, начиная от механического повреждения органа пищеварения, поражения органа системным заболеванием, или являться результатом бактериальной и грибковой инфекции.
При ожоге пищевод возникают сильные боли в эпигастрии, а также в области горла. Эти симптомы сопровождаются рвотой и повышенным слюноотделением. Болевая симптоматика, выражающаяся болью в пищеводе при глотании или после, может возникнуть при ахалазии кардии. Заболевание характеризуется повышенным натяжением нижнего пищеводного сфинктера, что препятствует прохождению пищевого содержимого в желудок. Конечная секция пищевода становится более узкой, в то время как остальные сегменты пищеводного канала подвергаются чрезмерному растяжению.
Сужение пищевода – одна из причин боли при глотании
У некоторых пациентов возникают несогласованные, сильные спазмы мышц пищевода, дающие постоянную боль и дискомфорт. Ещё одной причиной боли в пищеводе может быть рефлюксная болезнь, или гастроэзофагеальный рефлюкс. Кроме того, не следует сбрасывать со счетов побочный эффект после принятия лекарственных препаратов, которые вызывают воспаление слизистых стенок пищевода с сильной их болезненностью. Отдельная категория – это больные СПИДом. Такие пациенты предрасположены к развитию эозинофильного эзофагита. Среди прочих симптомов, обусловленных инфекционным поражением пищевода, следует упомянуть:
- сложное глотание;
- боль в нижней части грудной клетки, проектирующуюся на позвоночник и спину;
- тошноту и даже рвоту.
Следует знать, что очень сильные боли и неукротимая рвота может спровоцировать разрыв пищевода.
Что такое эзофагоспазм, классификация
Спазм пищевода (эзофагоспазм) — периодическое нарушение перистальтики пищевода, спастические сокращения его стенок.
Эту патологию разделяется на следующие виды:
- Диффузный спазм пищевода — «четкообразный пищевод» — нарушение моторики, сопровождающееся некоординированными спастическими сокращениями гладких мышц на всем протяжении органа. Тонус пищевода резко повышается, просвет сужается. Спазмированные участки чередуются с участками мышц в нормальном тонусе и напоминают четки.
- Сегментарный (острый) спазм — «пищевод щелкунчика» — нарушения, возникающие на ограниченных участках, с высокой амплитудой мышечных сокращений стенки пищевода, в 2 раза превышающей нормальную. Координация глотательных движений при этом не нарушена.
Гастроэзофагеальная рефлюксная болезнь – самая распространенная причина боли пищевода
Очень распространенной причиной боли в пищеводе является рефлюксная болезнь. В этом состоянии пищевое кислотное содержимое выбрасывается из желудка в пищевод. Происходит раздражение слизистой оболочки, которое может быть поврежено, и стать основой для развития опухоли в пищеводе.
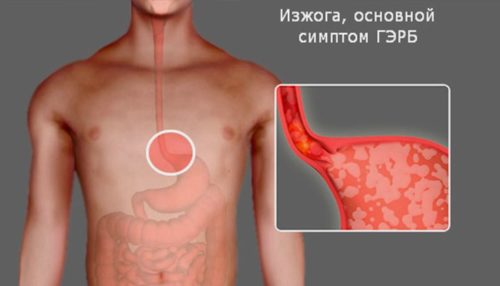
Изжога – основной симптом ГЭРБ
Факторы, предрасполагающие к началу заболевания, включают:
- нарушая работы нижнего пищеводного сфинктера, задачей которого является предотвращение вывода пищи из желудка;
- заболевания, которые нарушают моторику желудка, вызывая задержку пищи – диабет, системный склероз, полинейропатия;
- препараты, снижающие давление нижнего сфинктера пищевода – оральные контрацептивы, блокаторы кальциевых каналов, бета2-миметики);
- беременность;
- ожирение.
Пациенты, страдающие этим заболеванием, чаще всего жалуются на ощущение жжения за грудиной, постоянный кашель и рефракцию желудочно-кишечного тракта, особенно возникающую в лежачем положении или при изгибе вперед, а также после принятия алкоголя. Тревожные симптомы, такие как дисфагия, потеря веса и желудочно-кишечные кровотечения, требуют срочной медицинской консультации.
Симптоматика болезни
Заболевание обычно сопровождаться тремя основными симптомами:
- Болью. Главный симптом, чаще всего проявляющийся в нижней трети грудины. Возникает он даже у здоровых людей – в процессе приёма пищи (в результате торопливого поглощения продуктов), и в остальное время, иногда даже по ночам.
- Дисфагией. Воспринимается пациентом как задержка еды внутри пищевода, своеобразного чувства комка за грудиной. Нередко дисфагия проявляется после приёма твёрдой пищи и холодных напитков, а стресса или волнения дополнительно усиливают симптомы.
- Диспептическими расстройствами в виде появляющейся периодически отрыжки и изжоги, а также обратного движения по пищеводу недавно принятой пищи.
Лёгкая форма болезни приводит только к временному ощущению пищевого комка и задержки пищи – и то, в основном, во время её приёма. Уже через несколько секунд оно пропадает, после чего пациент может свободно продолжать есть, без особого дискомфорта и дальнейших проявлений эзофагоспазма. На тяжёлых стадиях заболевания симптоматика продолжается значительно дольше, в результате чего пациент может потерять аппетит, что со временем приводит к снижению веса.
Рак пищевода – самая опасная причина боли пищевода
Боль указывает на вредный процесс в пищеводном сегменте. Парадоксально, но болевая симптоматика выполняет полезную функцию, так как указывает на появление болезни и позволяет определить ее местоположение.
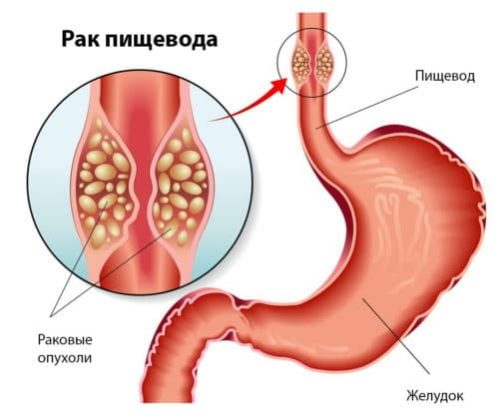
Рак пищевода может стать причиной боли при глотании
К сожалению, в случае рака пищевода боль в пищеводе появляется только на очень продвинутой стадии.
Рак пищевода в первую очередь может быть причиной болей у мужчин после 45 лет.
Симптомы не характерны:
- Есть трудности с глотанием пищи, сначала твердой, а затем жидкой.
- Может появиться охриплость, сухой кашель, частая одышка.
- Нередко пациенты отмечают боль в сердце.
Жалобы больного связаны со значительным проникновением опухоли в дыхательную и сердечно-сосудистую систему. Прогноз на выздоровление при поздней диагностике неутешительный. Время выживания диагностированных пациентов составляет несколько месяцев. Поэтому очень важно не игнорировать даже самые незначительные признаки аномальных изменений в пищеводе.
Первая помощь при спазме
Для облегчения состояния в домашних условиях рекомендуется сделать несколько глотков теплого молока. Это протолкнет пищу. Также помогают дыхательные упражнения. Сделать глубокий вдох, задержать дыхание на несколько секунд и выдохнуть.
Можно принять таблетку нитроглицерина. Однако при этом нужно следить за артериальным давлением.
После устранения приступа нужно как можно быстрее обратиться за медицинской помощью, чтобы выявить причину недуга.
Диагностические исследования боли пищевода
При диагностике болей в пищеводе полезны многочисленные дополнительные тесты. В качестве стандарта используются три основных метода исследования:
- Рентген пищевода после введения контрастного вещества.
- Эндоскопическое обследование.
- Эзофагоманометрия пищевода.
Контрастный агент при рентгеновском обследовании позволяет визуализировать сужение или растяжение пищевода, наличие опухоли в пищеводе или дивертикуле или просто просканировать пищеводный проход. Во время эндоскопического обследования можно обнаружить изменения, расположенные внутри стенки пищевода, и прежде всего, определить развивающуюся опухоль.
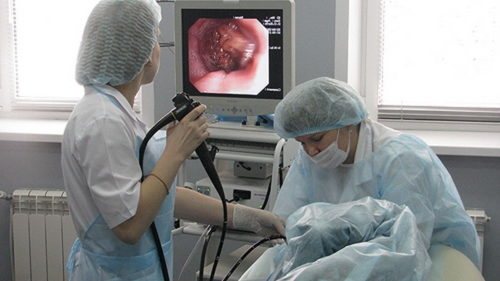
Как делают манометрию пищевода
Во время эндоскопии собирается биоматериал со стенок слизистой оболочки для проведения гистопатологического исследования. В свою очередь, манометрия пищевода измеряет мышечный тонус органа пищеварительной системы. Это полезно при диагностике ахалазии и спастичности пищевода. При диагностике гастроэзофагеальной рефлюксной болезни (ГЭРБ) назначается 24-часовое измерение рН и так называемый импеданс пищевода, который предоставляет информацию об объеме и типе содержимого, газа или жидкости в полостной среде. Кроме того, при подозрении на раковые заболевания, и оценки тяжести, назначаются УЗИ, КТ и МРТ пищевода.
Причины патологии
Физиологическими причинами заболевания могут быть нарушения развития, возникшие еще до рождения плода. Врожденные пороки пищевода возникают во время эмбриональной закладки и впоследствии приводят к различным изменениям структуры его стенок. Физиологические причины ахалазии разделяются на внешние и внутренние.
К внутренним факторам относятся:
- новообразования;
- травмы пищевода;
- токсическое воздействие курения и алкоголя;
- продолжительные спазмы кардии.
К этим же причинам принадлежат и стенозы пищевода, вызванные его поражением при инфекционных заболеваниях.
Внешние факторы означают способствующее влияние со стороны других органов и систем. К таким факторам относятся следующие заболевания:
- склероз пищевода со спайками;
- гепато- и спленомегалия;
- гастрит;
- перитонит;
- аэрофагия;
- гастроптоз;
- медиастинит;
- аневризма аорты;
- аортит;
- плеврит.
Способствующими факторами, которые могут вызвать расширение пищеводной трубки, бывают нейротрофические нарушения и эндокринные дисфункции. Кроме того, не исключено воздействие аллергии, вызывающей изменения работы нейромышечного аппарата пищевода.
Заболевания вызывающие схожие симптомы
Постинфарктная боль не всегда связана с заболеванием пищевода, однако, при ней болевая симптоматика очень схожа. Источником болевых ощущений также могут быть все анатомические структуры, расположенные в брюшной полости, за исключением паренхимы легких. Любой воспаление в брюшной полости может вызвать боль, которую пациент обнаружит в грудной клетке. Естественно, что диагноз предполагает наличие симптомов. Во время физических нагрузок или эмоционального стресса пациенты, страдающие ишемической болезнью, также будут держаться за грудь, стараясь уменьшить симптоматическую боль в грудной клетке. Подобные симптомы человек может испытать при вышеупомянутом инфаркте миокарда.

Жирная пища способна вызвать болевой синдром в пищеводе
Боль, которая возникает после еды богатой жирной пищей, вероятно, вызвана наличием желчных камней в желчном пузыре. Кроме того, язва желудка может вызывать подобные симптомы. Не следует также забывать о невротической боли, вызванной воспалением суставов сухожилий, а также травмами опорно-двигательного аппарата. Берегите себя и будьте всегда здоровы!
Почему происходит спазм пищевода при остеохондрозе
Имеется первичная и вторичная формы заболевания. При первой происходит нарушение работы нервных окончаний. Вторая же появляется при сопутствующих заболеваниях. Спазм пищевода при остеохондрозе имеет название «вертеброгенный эзофагоспазм». Развивается рефлекторно при ущемлении нервного корешка.
Спинной мозг иннервирует все внутренние органы. Вегетативные нервы контролируют их работу. Симптомы можно спутать с рядом других заболеваний. Истинную причину появления способен установить только специалист.
Разновидности
Существует несколько классификаций эзофагоспазма пищевода. Наиболее распространено следующее разделение:
- диффузный эзофагоспазм. В этом случае причиной является неконтролируемое сокращение верхней зоны пищеводной трубки. Если пищевод находится в норме, то сокращения мускулатуры во всех отделах органа синхронны. При диффузном типе спазм возникает в любое время (вне зависимости от приёма пищи);
- «пищевод щелкунчика». Психогенный эзофагоспазм этой формы диагностируется в том случае, если наблюдается превышение в два раза амплитуды сокращений мускулатуры органа;
- неспецифический тип. В этом случае сочетаются спазмы, которые характерны для двух предыдущих форм.
Выделяют ещё две разновидности эзофагоспазма:
- первичный или идиопатический. Причина его прогрессирования – недостаточность оксида азота. Именно это приводит к сбою в работе межмышечного нервного сплетения, которое является ответственным за нормальное функционирование пищеводной трубки;
- вторичный или рефлекторный. Рефлекторные сокращения стенок проявляются при гиперчувствительности слизистой, развивающейся вследствие различных патологий пищеварительного тракта. Эта форма эзофагита диагностируется у пациентов чаще всего.
Невроз желудка: психологические причины, признаки, лечение
Невроз желудка (синдром раздраженного кишечника, невроз кишечника, невроз пищевода) – психосоматическое заболевание. В условиях быстрого ритма жизни оно встречается все чаще, особенно среди людей старше 35 лет. Каждый четвертый человек сталкивался с синдромом раздраженного кишечника.
Суть проблемы
Невроз желудка – функциональные нарушения органов желудочно-кишечного тракта. Это комплексная реакция организма на стресс. Проявления невроза усиливаются при новом психологическом потрясении, сочетаются с перепадами настроения.
Невроз желудка отзывы:
- «Психотерапевт выписал таблетки, через два дня заметила улучшение. До этого по врачам ходила полгода. Столько же мучилась от боли», – Мария.
- «Выписали самое легкое успокоительное – валерьянку. Все прошло», – Ольга.
- «Мне психиатр сказал, что всему виной длительный стресс. Постоянное напряжение и сокращение мышц вызывает со временем нарушение пищеварения», – Любовь.
- «У меня невроз сочетается с паническими атаками, вегетососудистой дистонией. Год лечилась у гастроэнтеролога. Теперь послали к психотерапевту», – Анна.
Анализ отзывов показывает, что проблема очень распространена. Можно годами ходить по врачам, но без консультации психотерапевта невроз не вылечить.
Признаки
Невроз желудка симптомы:
- боль под ребрами, в желудке, неясной локации;
- жжение в области эпигастрия;
- чувство тяжести или хронического голода, пустоты;
- вздутие живота;
- белый налет на языке;
- непринятие вкуса и запаха еды, тошнота, рвота;
- изменения ритма сердца, боль в области груди, учащение дыхания;
- цефалгия;
- проблемное засыпание и пробуждение, бессонница;
- изжога, независящая от потребляемой пищи;
- громкая отрыжка пустым воздухом;
- раздражение, агрессия, страхи.
Со временем психологические проявления расширяются. Больной боится, что проблемы с желудком застанут в неподходящем месте. Из-за этого человек старается минимально выходить из дома. Чем выше тревога, страхи, тем больше риск появления панических атак.
Из-за стресса страдает не только желудок. Функциональные нарушения касаются всего желудочно-кишечного тракта. Часто страдает пищевод и кишечник. Эти проблемы имеют свои проявления.
Нарушение Признаки
| Невроз пищевода | Изжога, боль между лопаток, повышение чувствительности к горячим, холодным, острым блюдам. Кроме того, возникают проблемы с глотанием, ощущение кома в горле, непроизвольные спазмы, затрудняющие прохождение пищи или вызывающие рвотный рефлекс. |
| Невроз кишечника | Диарея или запор, одновременное проявление поноса и запора, схваткообразные боли в районе пупка, урчание, ощущение распирания живота, ночная тошнота, утреннее обострение боли. |
Причины
Невроз желудка возникает по ряду причин.
- Неправильное питание, перекусы на ходу, отсутствие режима приемов пищи, злоупотребление полуфабрикатами и фастфудом.
- Гастрит, язва, панкреатит, холецистит, другие воспалительные процессы в желудке.
- Стрессы, переутомление, тревога. В момент стресса системы организма работают на пределе, ускоряются обменные процессы, повышается тонус мышц. Желудок и другие органы пищеварительной системы не являются исключением: мышцы чаще сокращаются, возникают спазмы.
- Интоксикация в результате прямого или косвенного воздействия вредных веществ: поглощение испорченных продуктов, употребление алкоголя, вдыхание вредных выбросов.
Лечение
Лечение ведется по двум направлениям: психологическое консультирование, медицинское устранение симптомов. Одно без другого будет неэффективно.
Невроз желудка лечение психотерапией.
- Выявление причин внутреннего напряжения, определение стрессогенных факторов в жизни пациента.
- Повышение стрессоустойчивости за счет коррекции самооценки, уверенности в себе.
- Формирование умения преодолевать трудные жизненные ситуации. Психолог учит клиента видеть в трудностях возможности для личностного роста и улучшения жизни.
- Составление плана реабилитации, изменения жизни пациента.
Существует множество психологических причин стресса:
- неудовлетворенность работой;
- непроработанная психологическая травма;
- непринятие себя;
- боязнь одиночества;
- уход любимого человека;
- чувство вины;
- старая обида;
- отсутствие безопасности;
- физическое, интеллектуальное, эмоциональное истощение;
- страх ответственности и т. д.
Психолог и пациент совместно находят истинную причину и разрабатывают план работы. Эта ситуация требует частного подхода. По мере устранения психологических проблем соматические признаки раздраженного кишечника проходят сами собой.
Невроз желудка медикаментозное лечение.
- Полная диагностика желудочно-кишечного тракта для определения или исключения первичных заболеваний типа гастрита, язв, полипов.
- При обнаружении болезни назначается соответствующее лечение. Оно зависит от диагноза.
- Если органических поражений не найдено, то дальше больным занимается только психотерапевт.
- Для снятия симптомов, облегчения состояния, пациенту назначают обезболивающие препараты, спазмолитики.
- Психотерапевт выписывает успокоительные средства. Рецепт зависит от выраженности невроза.
Лечение дополняется диетой и физиопроцедурами. Рацион подбирается строго индивидуально, но в обязательном порядке исключается алкоголь, курение, жирная пища.
Из физиопроцедур полезны массаж, расслабляющие теплые ванны с морской солью и ароматическими маслами. Полезна любая активность, даже простая ходьба. При занятиях спортом вырабатываются эндорфины. Они останавливают производства гормона стресса – кортизола.
Итог
Любую проблему лучше предотвращать. Психологическое напряжение всегда в первую очередь сказывается на желудке.
Старайтесь заниматься тем, что вам нравится. Учитесь выплескивать негативные эмоции, например, поколотите грушу или потанцуйте. Повышайте стрессоустойчивость, верьте в себя, заботьтесь о себе.
: как лечить невроз желудка
Вам также может понравиться
Источник: https://stressamnet.ru/nevrozy/nevroz-zheludka/
Лечение
Методы терапии зависят от стадии заболевания: в начальный период эффективным окажется консервативное лечение, запущенный кардиоспазм требует оперативного вмешательства.
Консервативные методы
Неоперативная терапия включает общеукрепляющие мероприятия, организацию режима питания, медикаментозное лечение.
Психотерапия
Больных надо убедить в том, что их недуг излечим, создать комфортные условия питания, снять последствия нервного потрясения, ставшего причиной заболевания. Восстановить эмоциональное и психическое здоровье помогут методы внушения и гипноза. Противопоказаны чрезмерные физические нагрузки, нервное перенапряжение.
Диетотерапия
При спастических патологиях пищевода необходим дробный, частый прием пищи (4-5 раз в день). Она подается в протертом виде, употреблять её надо медленно, тщательно пережевывать каждую порцию перед глотком. Рекомендуются диеты №№ 1, 1а, 1б. Надо исключить кислые, острые продукты, блюда, которые провоцируют дисфагию.
Существуют правила, облегчающие проход пищи в желудок:
- после еды надо залпом выпить стакан жидкости;
- поев, надо сильно прогнуть назад грудную клетку и шею, это помогает выпрямить пищевод и увеличить давление на кардиальный клапан. Ужин должен быть не позже 3-4 часов до сна, иначе пища надолго задержится в верхнем отделе ЖКТ и начнет в нем бродить и разлагаться.

Лекарственные препараты
Медикаментозные препараты при кардиоспазме включают в себя лекарства с различным терапевтическим эффектом:
- спазмолитики (Нитроглицерин, Амилнитрит) принимают перед едой, что облегчает проход пищевого кома в желудок. Расслаблению кардиального сфинктера способствуют Папаверин, Но-шпа, препараты белладонны;
Важно! Прием спазмолитиков оправдан в начальный период заболевания, на поздних стадиях они угнетают перистальтику пищевода и способны совсем остановить продвижение пищи.
- антагонисты кальция (Нифедипин, Верапамил) облегчают приступы дисфагии;
- антациды (Маалокс, Фосфалюгель) показаны при гастрите с повышенной кислотностью, которая провоцирует спазмы пищевода;
- Атропин хорошо купирует спазмы ЖКТ, но имеет нежелательное побочное действие на ЦНС: угнетает сознание, вызывает беспокойство или сонливость;
- усиленная витаминотерапия необходима при запущенных стадиях болезни, для улучшения самочувствия принимают витамины группы В, укрепляющие нервную систему.