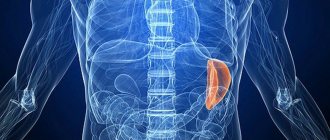
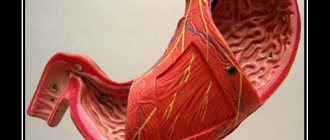
Селезенка – паренхиматозный орган бобовидной формы, который лежит относительно 9-го и 11-го ребер. Селезенка расположена между нижней частью желудка и диафрагмы. Она богата кровеносными сосудами и имеет красновато-фиолетовый цвет. Здоровая селезенка не пальпируется и не ощущается пациентом. Увеличение или болезненность селезенки может указывать на заболевания различной этиологии. Лечение селезенки зависит от основного заболевания. В международной классификации болезней 10-го пересмотра (МКБ-10) болезни селезенки обозначаются кодом D73.
Причины воспаления селезенки
Поражение селезенки может быть вызвано острыми бактериальными или вирусными инфекциями
Селезенка разрушает старые эритроциты и нефункциональные тромбоциты. Орган функционирует как губка, через которую проходит кровь: молодые и гибкие клетки крови проходят без проблем. Старые эритроциты – трехмесячные – застревают в селезенке и разрушаются. Даже небольшие кровяные сгустки «вылавливаются» из кровотока и разрушаются. Все, что разрушается в селезенке, будет использовано повторно для создания новых клеток крови в костном мозге
Селезенка имеет около 11 см в длину, 7 см в ширину и 4 см в толщину. Паренхиматозный орган располагается в левой верхней части живота над левой почкой и чуть ниже диафрагмы. Селезенка имеет форму фасоли и весит до 200 граммов. Тесная капсула соединительной ткани, которая окружает селезенку, защищает ее от внешних травм.
Анатомически и физиологически орган делят на красную и белую пульпу. Красная мякоть занимается разрушением и утилизацией старых эритроцитов; это сеть соединительной ткани, содержащая миллионы стареющих эритроцитов. Белая пульпа хранит иммунные клетки.
Орган снабжается кровью через селезеночную артерию. Через селезеночную вену кровь попадает в печень. Селезенка очень хорошо снабжается кровью; каждый день вся кровь перетекает через селезенку примерно 500 раз.
Боль в верхней части живота или под левой реберной дугой может указывать на увеличение (спленомегалию) или воспаление селезенки. Нередко воспалительный процесс вызывается инфекционными заболеваниями. Увеличенная или воспаленная селезенка обычно не является самостоятельным заболеванием, а симптомом различных других заболеваний – инфекций или опухоли. Воспаление селезенки у взрослых нередко сопровождается другими симптомами: боль внизу живота, вздутие, метеоризм, тошнота, анемия, бледность, усталость.
Увеличение селезенки может быть вызвано острыми бактериальными или вирусными инфекциями. Туберкулез, малярия и хронические воспалительные заболевания – ревматизм или другие аутоиммунные заболевания – могут вызвать спленит. Кроме того, возможными причинами могут стать заболевания кроветворной системы – рак крови (лейкемия) – и злокачественные новообразования лимфоузлов.
Селезенка также значительно увеличена, если нарушается процесс кроветворения в костном мозге. Затем, как и в эмбриональный период, в селезенке снова начинают образовываться кровяные клетки. Селезенка может увеличиваться до 40 сантиметров в длину.
Гормоны и кальций
В СССР предполагали, что уровень гормонов влияет на минерализацию крови. Почечные камни объясняли колебаниями концентрации фосфора и кальция. Амплитудой заведовал мозг (гипофиз). При снижении уровня кальция в крови начинает вырабатываться паратгормон. Активно распадаются остеоциты, восполняя нехватку веществ в плазме. Информация полезна людям, планирующим голодание: организм начинает питаться не только мышцами, но и опорно-двигательным аппаратом. Правда, часть кальция всасывается в процессе реабсорбции мочи.
Потребность в кальции растёт при напряжённых тренировках, элемент активно участвует в сокращении миофибрилл, наполняет саркоплазматический ретикулум. При удалении паращитовидной железы подопытные животные погибают в судорогах. Вернёмся к щитовидной железе.
Вырабатываемые гормоны тироксин и трийодтиронин непосредственно не связаны с фосфорно-кальциевым балансом. Уровень содержания веществ в крови, отклонённый от нормы, указывает на заболевание щитовидной железы. Лёгкий способ засечь патологию – сдать кровь. Щитовидная железа вырабатывает антагонист паратгормона, называемый в медицине кальцитонином. В роль формирования входит снижение кальция в крови выдачей команды клеткам костной ткани на усиленное строительство.
Резюмируем:
- Паратгормон повышает уровень кальция в крови, отнимая элемент у костной ткани.
- Кальцитонин снижает уровень кальция за счёт гипертрофии костей.
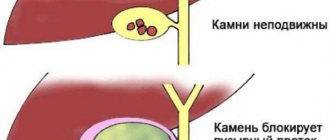
Если паращитовидная железа не в порядке, уровень минерализации крови становится завышенным, закономерно приводя к отложению камней по пути циркуляции потока. Селезёнка попадает в этот ряд. При наличии подходящего ядра образуется камень.
Симптоматика

При воспалении селезенки боли проявляются в верхней или нижней части живота (воспаление по симптоматике напоминает аппендицит)
Симптомы, которые сопровождают воспаление селезенки, зависят от основной причины или состояния в каждом отдельном случае. Пациенты жалуются на сильную боль в левом верхнем квадранте живота. В дополнение к боли в селезенке иногда возникает отечность из-за увеличения объема органа. В более редких случаях может возникать легкая лихорадка. Усталость, бледность кожи и слабость могут возникать у пациентов с очень воспаленной селезенкой. Кроме того, боли в селезенке могут распространяться в разных направлениях, но остаются в большинстве случаев в верхней или нижней части живота.
Спленит в основном возникает при заболеваниях крови – лейкемии. При лейкемии концентрация лейкоцитов значительно снижается, что делает организм более восприимчивым к инфекции. У пациентов не хватает антител, продуцируемых плазматическими клетками. Количество тромбоцитов изначально увеличивается, что повышает риск развития тромбоза, но через некоторое время число снова уменьшается.
Даже печеночные заболевания – цирроз печени – вызывают увеличение и, следовательно, воспаление селезенки.
Причины появления заболевания
Кальцинаты в селезенке появляются как следствие воспалительных процессов в организме. То есть данное заболевание является вторичным явлением, и чтобы его предотвратить, достаточно знать основные предпосылки и причины возникновения. Недуг развивается:
- в качестве последствия от перенесенного инфекционного заболевания, которое может поражать не только саму селезенку, но и органы, находящиеся рядом с ней (чаще всего специалисты связывают возникновение кальцинатов с псевдотуберкулезом, иерсиниозом и т. д.);
- вторую причину выявить намного сложнее — она выражается в нарушении обмена кальция и фосфата в организме, из-за чего и могут появиться солевые отложения различных габаритов.
Независимо от причины, в большинстве случаев данная патология не требует какого-либо лечения, но в некоторых ситуациях его проведение просто необходимо, потому что могут начать обостряться хронические заболевания и возвращаться перенесенные.
- Цикорий (20 г) заливают 200 миллилитрами кипятка и оставляют настояться на 40 минут, после чего употребляют по 2 чайные ложки, трижды в день, перед едой.
- Зверобой (10 г) заваривают в стакане кипятка и оставляют на 30 минут. После приготовления отвар процеживают и добавляют еще 200 мл воды. После того как средство будет готово, его выпивают за 3 раза.
- Также рекомендуется пить гранатовый или капустный сок, который перед этим слегка нагревают до комнатной температуры. Употребляют такое средство 3 раза в сутки за 30-60 минут до употребления пищи.
Лечение селезенки настоями

Настой из травы эффективен при лечении самых различных заболеваний селезенки. Для его приготовления необходимо налить в стакан кипящей воды и заварить десять граммов высушенной травы, после чего его необходимо настаивать в течение 20 минут. После этого полученный настой следует хорошо остудить, а затем процедить, после чего можно лекарство пить по 1 ст.л. по пять раз за день.
Настой на шишках назначается при воспалительных процессах в селезёнке. Нужно одну часть шишек хмеля залить четырьмя частями 40-процентного спирта, после чего настоять это шикарное средство в течение 10 дней. По истечении необходимого срока, данную превосходную настойку следует принимать трижды в день по 40 капель, и так до тех пор, пока такое средство не закончится.
Необходимо взять траву череды, цветки фиалки трехцветной, а также листья и листья земляники. Растения берут в равных пропорциях. Лишь после этого нужно заварить в 500 мл кипящей воды 2 ст.л. травяной смеси и дать хорошо настояться в течение приблизительно одного часа. Полученное средство рекомендуется принимать по одному стакану как минимум трижды в день.
В одинаковых пропорциях необходимо взять цветки ромашки, трава , зверобоя, бессмертника, фенхеля, крапивы, а также корни дягиля. Необходимо залить стаканом кипящей воды 1 ст.л. сбора, а затем полученной смеси нужно настояться в течение примерно трех часов. Принимают этот чудесный отвар через полчаса после каждого приема пищи трижды в сутки, выпивая по одному стакану. Продолжительность данного курса лечения составляет примерно десять дней.
Диагностика и нормы
При любых признаках воспаления паренхиматозного органа рекомендуется проконсультироваться с врачом. Вначале доктор проведет физический осмотр и соберет анамнез. Осмотр начинается с пальпации верхней и нижней части живота, которая помогает определить силу и характер боли. Кроме того, врач может прощупать увеличенную селезенку. При увеличении селезенки в груди чувствуется давление. В некоторых случаях также изменяется дыхание.
Для точной диагностики обычно используются методы визуализации – ультразвуковое исследование или компьютерная томография. Нередко назначается общий анализ крови.
Важно! Если возникает боль в животе, которая длится несколько дней, необходимо незамедлительно обратиться к врачу. Если боль проходит от левой груди до области плеча, с врачом следует проконсультироваться как можно скорее. Если больной обнаруживает необычные симптомы на левой стороне тела на уровне желудка или левой реберной дуги, рекомендуется обращаться в отделение интенсивной терапии. Если боль продолжает распространяться или становиться более серьезной, нужно вызвать скорую помощь.
Вначале всегда требуется обратиться к участковому терапевту, который назначит направление к нужному специалисту. Если причиной воспаления является инфекция – врач направит пациента к инфекционисту. При аутоиммунных заболеваниях рекомендуется консультация иммунолога. При раковых болезнях необходимо обращаться к онкологу.
Очистка селезенки — как часто, какими средствами и стоит ли вообще проводить?
Селезенка – это не просто орган человеческого тела, это орган на который возложена масса важнейших для жизни функций. Прежде всего, селезенка является непосредственным участником обмена веществ. Также она отвечает за выработку антител и задержку бактерий.
Некоторые полагают, что полную очистку селезенки нужно проводить в конце осеннего периода, либо в начале зимы. Однако наибольшего эффекта можно добиться, если проводить очистку организма в целом и селезенки в частности, два раза в год. Прежде чем очищать селезенку, такой же очистительный процесс нужно провести с желудком, кишечником, а также печенью.
Очистку селезенки, как и других органов человеческого тела можно проводить и в домашних условиях, используя подручные средства и проверенные веками народные рецепты. Одним из таких рецептов является очищение селезенки при помощи сока от белокочанной капусты. Для того чтобы его приготовить нужно взять небольшую головку капусты порезать ее, перетереть используя мясорубку, а затем отжать через сеточный материал. Полученный таким способом сок необходимо пить в три — четыре приема, в течение дня, всего по половине стакана, за несколько минут до принятия пищи. Сок пьется в течение двух недель, после чего делается перерыв на неделю, а затем опять нужно начать принимать сок. Всего должно быть поведено три трехнедельных цикла.
Давно уже установлено, что при любых болезнях селезенки нельзя употреблять в пищу говяжье мясо, молочные продукты и изюм. Как для лечения болезней селезенки, так и для ее очищения в народной медицине придумано множество рецептов, использовать которые или нет, решает для себя каждый сам. Вот несколько из них.
Прежде всего, медицина от народа рекомендует пить отвар из смеси трав три раза в течение дня. Отвар готовится из листков барбариса, корня цикория, плодов шиповника, листов земляники и цветков ноготков. Все берется в пропорциях один к одному, измельчается и перемешивается. Для употребления нужно одну ложку смеси заливать одним стаканом кипятка и настаивать на протяжении двух минут.
Так как народная медицина довольно «изобретательна» она предлагает еще один сбор, который сегодня одобрен врачами, и который помогает при очистке селезенки. В этот сбор входит по десять грамм зверобоя и корня марены, а так же по тридцать грамм плодов шиповника, цветов ноготков и стеблей укропа. Готовиться отвар из данного сбора очень просто: одна ложка смеси заливается стаканом воды доведенной до кипения и настаивается в течение нескольких минут.
Чтобы очистить селезенку полезно постоянно кушать чернику, землянику, виноград, арбузы, чеснок, всевозможную зелень, а также пить настои из листов всех перечисленных растений.
Некоторые полагают, что полную очистку селезенки нужно проводить в конце осеннего периода, либо в начале зимы. Однако наибольшего эффекта можно добиться, если проводить очистку организма в целом и селезенки в частности, два раза в год. Прежде чем очищать селезенку, такой же очистительный процесс нужно провести с желудком, кишечником, а также печенью.
Виды лечения
Обычная терапия включает медикаментозные или инвазивные процедуры – удаление селезенки. Хирургия может быть рассмотрена, если селезенка увеличена или содержит опухоль. Хотя селезенка выполняет важные функции в организме, это не одна из жизненно важных частей тела, поэтому люди могут жить без нее. Однако после спленэктомии повышается риск развития опасных для жизни инфекций. По этой причине люди, чья селезенка была удалена, должны обратить внимание на здоровый образ жизни. Кроме того, важно регулярно прививаться от разных болезней.
Для лечения спленита необходимо поставить точный диагноз. Поэтому пациента спрашивают, сосредоточена ли боль в левой половине верхней части живота. Необходимо также уточнить ранее существовавшие состояния – сердечно-сосудистые расстройства или заболевания крови.
Лечение боли в селезенке зависит от причины:
- Медикаментозное лечение: если диагностирована определенная болезнь, которая не поддаётся лечению, назначают симптоматические средства. При выявлении возбудителя болезни нередко назначают этиотропную (причинную) терапию. Чаще всего назначают антибиотики и нестероидные противовоспалительные средства.
- Хирургия: опухолевые, а также сосудистые заболевания, тяжелые травмы и увеличение органа часто требуют хирургического вмешательства. В ходе операции удаляют сильно поврежденные участки ткани. Если селезенка близка к инфаркту, рекомендуется провести спленэктомию.
- Профилактика: во время лечения необходимо придерживаться определенных рекомендаций врача. Особенно в случае травм необходимо поддерживать абсолютное спокойствие. После удаления селезенки может возникать сильная иммунная недостаточность и повышенный риск возникновения инфекции. Профилактика от патогенов с помощью гигиены и правильной диеты – важная часть жизни больных без селезенки.
Медикаментозное
Разовую дозу при необходимости можно принимать 3-4 раза в сутки с интервалом 4-8 часов
При бактериальных инфекциях назначают антибиотики широкого спектра действия. Если антибиотик не действует, проводится бактериологический посев на микрофлору. После получения результатов врач сможет назначить эффективный антибиотик узкого спектра действия.
Нестероидные противовоспалительные средства (НПВП) являются специфическими ингибиторами фермента циклооксигеназы (ЦОГ). ЦОГ участвует в превращении арахидоновой кислоты в воспалительные медиаторы. Тромбоксан и простагландины – медиаторы воспаления – участвуют в развитии боли и воспалительных реакций. НПВП чаще всего назначают для симптоматического лечения различных заболеваний.
Ингибирование этих ферментов НПВП оказывает жаропонижающий эффект. Простагландин является важным посредником для активации нервного центра регуляции температуры тела в головном мозге – гипоталамуса. Высокие уровни простагландина E2 при воспалительных состояниях (например, инфекции) повышают температуру.
Обезболивающий эффект связан с уменьшением местного синтеза простагландинов во время воспаления. Простагландины, если они вырабатываются, будут усиливать ответ местных болевых рецепторов в ответ на раздражитель или тканевое повреждение.
Противовоспалительные эффекты также в значительной степени зависит от ингибирования простагландинов, так как они являются важными медиаторами вазодилатации, боли и привлечения большего количества лейкоцитов к месту инфекции.
Другой препарат, который часто назначают при воспалении, – ацетилсалициловая кислота. Аспирин может ухудшать реологические свойства крови и состояние больных при травмах селезенки. Если наблюдается разрыв селезенки, рекомендуется исключить применение препарата.
Хирургическое
При некоторых абдоминальных операциях может потребоваться удаление селезенки (операции на желудке). Из-за близости селезенки к нижней части желудка любая манипуляция может привести к разрыву и последующей послеоперационной спленэктомии. Селезенка также может быть удалена после травмы, которая привела к ее разрыву и при некоторых злокачественных лимфомах.
В хирургии выделяют открытую и лапароскопическую хирургию. В случаях травмы или крупных опухолей селезенки проводится открытая хирургия. Процедура требует общей анестезии.
Обычно пациенты без селезенки могут вести относительно нормальную жизнь и выполнять повседневные действия без ограничений. Для предотвращения возможных инфекций рекомендуется проходить регулярную вакцинацию.
Методы лечения заболеваний селезенки
Многие спрашивают: как вылечить селезенку? Вначале всегда делается попытка лечить основное заболевание, которое привело к спленомегалии. Если основное заболевание нельзя лечить эффективно, можно обсудить хирургическое удаление селезенки (спленэктомию). Спленомегалию без гиперспленизма не нужно лечить. Однако последствия неконтролируемого гиперспленизма – анемия, снижение иммунитета и увеличение силы кровотечений – требуют немедленного лечения.
При случайном разрыве селезенки, в зависимости от степени повреждения, делается попытка сохранить как можно больше ткани. После полного удаления органа пострадавший пациент более восприимчив к инфекциям, поэтому сегодня целью является частичное удаление селезенки или операция по сохранению ткани.
Химиотерапия и радиотерапия
Радио- и химиотерапия используются для лечения раковых заболеваний в области селезенки. Решение о назначении химиотерапии принимается онкологом после подтверждения диагноза. Не во всех случаях требуется принимать цитостатические лекарства; в некоторых ситуациях рекомендуется выжидательная терапия.
Лучевая терапия используется в большинстве случаев для удаления остатков злокачественной опухоли. Ранняя радиотерапия при некоторых заболеваниях (медленнорастущая неходжкинская лимфома) может усугубить состояние пациента. Поэтому решение о проведении процедуры должно приниматься строго квалифицированным медицинским специалистом с учетом всех рисков и пользы. При агрессивных злокачественных новообразованиях практически всегда требуется как химиотерапия, так и радиотерапия.
Противовоспалительные препараты, антибиотикотерапия
Если необходим быстрый лечебный эффект, таблетку принимают за полчаса до еды, в остальных случаях после или во время еды
Противовоспалительные медикаментозные средства используют для лечения воспалительных заболеваний. В медицине выделяют нестероидные и стероидные противовоспалительные препараты (капсулы и другие формы выпуска медикаментов). Чаще всего в клинической практике назначают нестероидные медикаменты, поскольку они лучше переносятся и вызывают меньше побочных эффектов. Наиболее распространенные международные непатентованные наименования таблеток из класса НПВП: ибупрофен и диклофенак.
Антибиотики следует принимать только в случае крайней необходимости. Их можно использовать только при бактериальных инфекциях, поскольку при вирусных они неэффективны.
Антибиотики обычно убивают не только патогенные бактерии, но и полезные. К ним относятся бактерии кишечника, которые важны для пищеварения, или молочнокислые, которые поддерживают кислотный рН во влагалище.
Основные побочные эффекты препаратов:
- Желудочно-кишечные жалобы (например, диарея и метеоризм);
- Вагинальные инфекции молочницы.
Кроме того, существует целый ряд других нежелательных эффектов, которые могут возникать в контексте антибактериальной или противовоспалительной терапии. Побочные реакции зависят от конкретного препарата.