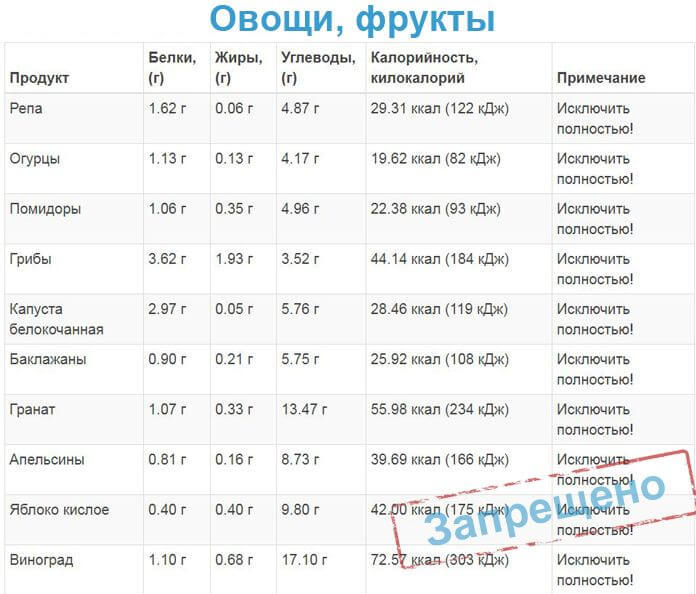
Основой здорового питания являются овощи. Они содержат большое количество клетчатки и витаминов, сложных углеводов. Все они необходимы для метаболических процессов. Они входят в состав всех диетических столов, причем как для здоровых людей, так и для лиц с хроническими заболеваниями. Овощи при панкреатите являются основой рациона наряду со злаками и кисломолочными продуктами.

Общее представление о заболевании
Панкреатит — это воспаление поджелудочной железы. Крохотный орган дает о себе знать сильными болями. Заболевание сопровождается диспепсическим синдромом. Нельзя забывать, что поджелудочная вырабатывает гормоны. Это инсулин и глюкагон. Если поражена эндокринная часть железы, то повышается риск развития гипергликемии.
Это заболевание сильно ухудшает самочувствие человека, приводя к опасным осложнениям. Поэтому к лечению нужно подходить очень серьезно. И самым важным лечебным фактором является диета. Овощи при панкреатите должны быть на столе каждый день, только нужно уметь их выбирать и правильно готовить.
От чего нужно отказаться
Список этих продуктов нужно повесить на стену в кухне, чтобы вы в любой момент могли свериться с ним. Несмотря на натуральность и очевидную пользу, некоторые из плодовых культур полностью запрещены к употреблению при данной патологии ЖКТ. Давайте рассмотрим, какие овощи при панкреатите нужно убрать из своего меню:
- Белокочанная капуста.
- Шпинат.
- Чеснок.
- Редис.
- Репа.
- Хрен.
- Острый перец.
- Щавель.
- Ревень.
Врачи поясняют, с чем связаны подобные запреты. Это обусловлено изменениями в работе пораженного органа. Причем даже в период ремиссии рекомендуется полностью отказаться от перечисленных продуктов. В противном случае вы можете спровоцировать обострение.
Эти овощи при панкреатите содержат много грубой клетчатки. Она провоцирует усиление перистальтики органов пищеварительного тракта: желудка и печени, желчного пузыря, желчевыводящих путей и кишечника. При этом повышается моторная функция, что приводит к развитию мучительных симптомов. Это тошнота и рвота, повышенное газообразование, диарея и спазмы в животе.
Овощи, которые разрешаются при панкреатите

Существуют определенные правила питания при нарушениях работы железы.
Созревшие и мягкие растительные продукты есть можно.
В то же время слишком перезрелые овощи могут принести вред, поэтому они противопоказаны.
Важными показателями полезности овощных продуктов, естественно, является отсутствие гнилостных поражений и плесени. Внешнее состояние овоща имеет значение, ведь так можно определить, в какой мере он свежий. О кислых, пряных, острых и прочих агрессивных по вкусу овощах больным панкреатитом стоит забыть раз и навсегда. Овощи же, содержащие крахмал, считаются, наоборот, полезными. Прежде чем употреблять растительные продукты, следует подвергать их кулинарной обработке, предварительно сняв кожуру и отчистив от семян. Опасно кушать овощи, которые не подвергались термообработке. А также противопоказано употребление бульона на овощах: он дает дополнительную нагрузку на поджелудочную железу.
Категорически при панкреатите противопоказаны:
- лук (в сыром виде) и чеснок;
- щавель;
- перец болгарский;
- редис и репа;
- салат.
Можно и даже нужно есть, но в малом количестве:
- огурец;
- томат;
- баклажан;
- спаржа;
- молотая кукуруза (только в таком виде);
- сельдерей.
Какие овощи при панкреатите можно употреблять без ограничений:
- картошка;
- капуста (цветная);
- свекла;
- тыква;
- кабачок;
- морковка.
Важно знать, что существуют некие ограничения даже позволенных диетой овощей в определенных случаях. Например, при таких недугах, как острый или хронический панкреатит поджелудочной железы.
Группа разрешенных продуктов
Теперь мы знаем, чего стоит избегать. А какие овощи можно есть при панкреатите? Есть среди овощей те, которые можно и нужно употреблять при хроническом воспалении поджелудочной железы. Это картофель и молодые кабачки, морковь и тыква, свекла и баклажаны. Многие сомневаются насчет репчатого лука. Не переживайте, он тоже в списке разрешенных овощей. Помидоры, болгарский перец и огурцы могут быть постоянно на вашем столе.
Капуста при панкреатите — это вопрос спорный. Если насчет белокочанной медики отвечают однозначно, то другие ее виды нужно пробовать вводить в рацион небольшими порциями. Это брокколи, брюссельская, пекинская и морская капуста. В эту же группу входит и зелень.

Какие фрукты можно при панкреатите в хронической форме?
Как было уже отмечено, фрукты при воспалении поджелудочной железы, можно употреблять исключительно в период ремиссии. Только в таком случае они могут пойти на пользу организму.
Итак, какие фрукты можно при панкреатите? Список представлен ниже:
- Яблоки. При этом недуге рекомендуется употреблять летние сорта с податливой кожурой и рыхлой мякотью. Перед едой необходимо срезать кожуру и удалить сердцевину.
- Абрикос. Этот сочный фрукт подходит для меню людей, больных панкреатитом.
- Черешня. Это плод в отличие от вишни не оказывает раздражающего действия на слизистую поджелудочной железы.
- Слива. В рацион больных панкреатитом можно включать спелые и некислые плоды без кожицы.
- Персик. Этот фрукт будет полезен в период ремиссии, поскольку он помогает восстановить организм после болезни.
- Груши. Рекомендуется употреблять плоды с неплотной мякотью.
- Бананы. Их можно употреблять сразу после затихания острой фазы болезни, не подвергая термической обработке.
- Мандарины. Среди цитрусовых предпочтение следует отдавать именно этим сладким плодам.
- Хурма. Разрешается к употреблению в период стойкой ремиссии.
- Ягоды (черной смородины, крыжовника, малины, клубники, калины). Их употребляют только в перетертом виде без семян.
При остром панкреатите
Аналогичная ситуация в организме возможна при обострении хронической формы. Поджелудочная железа подвергается повреждению, что проявляется в виде отека, гиперемии тканей органа и протоков. И самая большая беда заключается в том, что ухудшается отток панкреатического сока с ферментами, которые расщепляют пищу. Они должны поступать в двенадцатиперстную кишку, а вместо этого остаются внутри железы, и она начинает переваривать саму себя.
Этот процесс является очень тяжелым. Его называют панкреонекрозом. Он опасен для жизни пациента. При его развитии нужна немедленная госпитализация, консультация хирурга. Нередко требуется операция для спасения жизни пациента. Поэтому в стадии острого воспаления нужно обеспечить железе максимальный покой. То есть несколько суток пациент должен полностью голодать и пить только чистую воду. Когда болезненные ощущения снижаются, можно постепенно вводить в рацион разрешенные продукты.
Сырая морковь при панкреатите, равно как и все остальные овощи, запрещена в острой фазе. Даже корнеплоды из списка разрешенных продуктов нужно убрать из рациона до тех пор, пока не станет легче. Иначе не избежать сильных болезненных ощущений.

Фрукты и ягоды, запрещенные при панкреатите
При воспалении поджелудочной железы запрещается кушать плоды, в которых присутствуют мелкие косточки и большое количество грубой клетчатки.
Груши
При панкреатите груши запрещены из-за обилия органических кислот, усиливающих пищеварительный процесс. Свежие груши богаты грубой клетчаткой. Исключение составляют только сушеные, которые вместе с другими сухофруктами добавляют в компот вне периодов обострения панкреатита. Однако чрезмерное употребление груш даже у здорового человека может привести к набору лишнего веса. Сухие плоды содержат большое количество углеводов.
Цитрусовые
На цитрусовые при панкреатите накладываются определенные ограничения из-за обилия кислот. Такие очевидно кислые фрукты, как лимон, лайм, грейпфрут, даже вне обострений исключаются. Что касается других цитрусовых, то целесообразность их употребления определяет лечащий врач в зависимости от текущего состояния пациента.

Все цитрусовые в свежем виде, а также соки из них (даже разбавленные водой) должны быть полностью исключены из питания больных панкреатитом в острые периоды.
К примеру, можно ли мандарины при панкреатите — для каждого пациента ответ на этот вопрос будет различен. Можно, если ремиссия стойкая и нет склонности к аллергическим реакциям. Лучший вариант — сорта, завезенные из Испании или Марокко, или другие сорта без косточек.
Виноград
При панкреатите свежий виноград — в списке запрещенных продуктов. В ягодах присутствует практически весь набор органических кислот, способных создать лишние проблемы ослабленной поджелудочной железе.
Кроме того, виноград входит в список распространенных продуктов-аллергенов. Перебор с виноградом даже вне обострения панкреатита способен привести к нарушению пищеварения, болям и повышенному газообразованию.
Манго
Можно ли манго при панкреатите, также зависит от стадии болезни. Его не рекомендуют включать меню, если в последнее время было несколько обострений подряд и с момента последнего не прошло как минимум 10 дней.
Исключить из рациона экзотический фрукт рекомендуют, поскольку он относится к аллергенам, производит выраженный желчегонный эффект. Кроме того, спелые плоды манго очень сладкие, что исключает возможность их употребления у пациентов с предиабетом и тем более хроническим сахарным диабетом.
Другие фрукты
В категорию запрещенных при панкреатите включают целый ряд натуральных продуктов:
- гранат;
- айва;
- хурма;
- вишни;
- облепиха;
- клюква;
- красная смородина;
- кислая слива.
Все они богаты фруктовой кислотой и волокнами, что в течение недели после обострения может ухудшить состояние пациента и спровоцировать новый приступ болезни.
Питание во время ремиссии
Если вам единожды поставлен это диагноз, то о важности диетического питания нельзя забывать никогда. Разрешенный список продуктов при панкреатите довольно обширный, больной не будет страдать от ограниченного питания. При достижении стадии ремиссии меню можно делать более разнообразным. Определяется эта граница довольно просто. Больного долгое время не беспокоит тошнота, перестает болеть живот, проходит диарея.
Но даже сейчас не рекомендуется есть овощи в свежем виде. Если их и вводить в рацион, то в минимальном количестве. Растительная клетчатка и другие вещества в их составе могут вновь спровоцировать обострение хронического заболевания.

Выбираем только самое полезное
Чтобы не навредить своему организму, нужно купить хорошие овощи и приготовить их соответствующим образом. Начнем с того, как выбирать овощи, рекомендованные для диеты «Стол 5». Таблицу можно сохранить себе и пользоваться ею ежедневно. Лучшим вариантом является употребление овощей, выращенных на собственном огороде, без использования удобрений и пестицидов. В этом случае вы можете быть уверены в их качестве, свежести и пользе.
Приобретая их в магазине, нужно в первую очередь убедиться в том, что они правильно хранятся (в темном и прохладном месте). Они должны быть естественного цвета, чистыми и свежими. Признаки гниения недопустимы.
А вот о консервированных овощах при панкреатите нужно забыть. Они вредны для поджелудочной железы, так как содержат большое количество консервантов и ароматизаторов, соль и уксус.

Подготовка овощей
Первым делом выписываем разрешенные продукты из таблицы. Диета «Стол 5» предполагает правильную обработку овощей и фруктов перед термической обработкой:
Вред и негативные последствия употребления фруктов
Фрукты при панкреатите необходимы: в них содержаться природные ферменты, необходимые для поджелудочной железы. При правильно подобранном рационе питания можно в течение непродолжительного времени оптимизировать свое состояние, наладить функционирование органов пищеварительной системы. Необходимо только следовать строгим правилам подбора продуктов:
- Ягоды и фрукты следует употреблять только в обработанном виде. Можно запекать их, готовить в пароварке или мультиварке.
- Употребление сырых продуктов в стадии обострения панкреатита не разрешается.
- При хроническом панкреатите в период ремиссии можно употреблять фрукты некислые, спелые, сочные, сладкие, свежие, с мягкой кожурой.
- Не следует употреблять фрукты натощак.
- Не рекомендуются цитрусовые, все кислые или горькие плоды.
Во время длительной ремиссии возможно расширение рациона питания. В выборе следует акцентировать свое внимание на спелых и сезонных плодах, выбирая из них мягкие, сладкие и спелые. Такие фрукты и ягоды при панкреатите можно есть свежими, предварительно сняв с них кожуру и удалив сердцевину.
Какие фрукты можно есть при панкреатите? Не принесут вреда организму следующие плоды:
- Яблоки, груши (только сладкие). Не допускается употребление кислых сортов.
- Спелые и мягкие бананы (их можно не обрабатывать термически в период ремиссии).
- Ягоды шиповника. Из них можно делать отвары, компоты.
- Авокадо (только спелый и мягкий). Можно употреблять только при затяжной ремиссии болезни, включая его в свой рацион постепенно и с осторожностью.
- Дыня, ананас, папайя, клубника.
- Цветная капуста, кабачки, сладкая тыква, свекла, баклажаны.
- Морковь, патиссоны, картофель.
Употребление овощей и фруктов при панкреатите необходимо. Поджелудочная железа может переработать многие фрукты и овощи, но при этом следует следить за количеством употребляемых продуктов и не переусердствовать.
Несмотря на то, что фрукты обогащены витаминами и полезными веществами, некоторые их свойства могут принести вред организму в случае переедания, личной непереносимости, а также наличия некоторых заболеваний или состояний.
- Плоды насыщены простыми углеводами, поэтому при углеводной диете от них стоит отказаться либо ограничить в количестве.
- Некоторые фрукты содержат много жиров (лидеры среди них – авокадо, дуриан, аки, фрукты средней жирности – гранат, маракуйя, гуава, фейхоа). Такие виды следует исключить из рациона при излишней массе тела, склонности к ожирению, заболеваниях органов желудочно-кишечного тракта.
- Слишком сладкие плоды (финики, инжир, виноград, манго и пр.) следует максимально ограничить или вовсе исключить при сахарном диабете, излишнем весе, заболеваниях желудка, кишечника, поджелудочной железы.
- Следует учитывать, что фрукты содержат аллергены. Некоторые из них (апельсины, мандарины, виноград, киви, манго, ананасы, фейхоа и пр.) обладают повышенным риском развития аллергических реакций, поэтому к их употреблению следует относиться с осторожностью.
Обогащеность клетчаткой является одним из больших преимуществ фруктов, так как она оказывает благотворное влияние на органы ЖКТ, нормализует микрофлору и функционирование кишечника, активизирует выведение токсинов.
Однако при заболеваниях органов пищеварительного тракта, особенно в острой форме, клетчатка раздражает, травмирует их воспаленные ткани и еще больше усугубляет состояние больного, вызывая такие симптомы диспепсии как:
- метеоризм;
- вздутие живота;
- повышенное газообразование;
- нарушение стула.
Поэтому не следует в день употреблять более 3-4 фруктов, а если плоды обладают повышенной жирностью – не более 1-2 штук.
Сегодня практически все фрукты обрабатываются химическими веществами, нитратами для продления их сохранности, придания лучшего товарного вида. Такие вещества пагубно воздействуют на органы пищеварения, могут привести к серьезной интоксикации организма.
Предлагаем ознакомиться: Какая погрешность у глюкометра контур тс
Некоторые плоды обладают значительным количеством кислот. К таковым относятся цитрусовые, грейпфруты, незрелые ананасы, кислые сорта яблок, абрикос, винограда. Указанные фрукты запрещено кушать при:
- Обострении заболеваний органов пищеварения.
- Язвенной болезни.
- Поражениях органов ЖКТ, сопровождающихся повышенной кислотностью.
Следует обратить внимание, что при обострении недугов органов пищеварения от любых фруктов в первые две-три недели следует вообще отказаться. Содержащиеся в них клетчатка и кислоты не только раздражают воспаленные ткани органов, но и повышают активность пищеварительных ферментов, что может привести к воспалению поджелудочной.
С осторожностью следует отнестись к употреблению фруктов при беременности и грудном вскармливании. На протяжении двух первых и двух последних месяцев вынашивания плода, при повышенном тонусе матки следует ограничить употребление плодов с большим количеством витамина С, так как он повышает маточный тонус.
При грудном вскармливании рекомендуется временно исключить из рациона аллергенные фрукты, а наиболее безобидными в этом плане являются яблоки, груши, бананы.
Способы приготовления
При заболевании поджелудочной железы, особенно в период обострения, врачи рекомендуют употреблять в пищу овощи только после качественной термической обработки. Воздействие высокой температуры приводит к размягчению грубой растительной клетчатки, которая содержится во всех овощах и уменьшает вредное воздействие фитонцидов и кислот.
На этапе острого воспаления после 2-3 дней полного голодания разрешается есть вареные овощи в измельченном виде. Лучше всего, если это будет крем-суп или жидкое пюре. При переходе заболевания в стадию ремиссии можно прибегнуть и к другим способам. То есть тушить, готовить овощное рагу, запекать в фольге. Не забывайте, что каждое новое блюдо можно пробовать небольшими кусочками. И только при удовлетворительной переносимости можно увеличивать порцию.

Основные правила употребления овощей при заболевании
Для того чтобы не навредить своему состоянию, ускорить выздоровление при панкреатите, следует правильно выбрать овощи и готовить блюда из них.
Как выбрать овощи в магазине?

Наилучшим вариантом считают употребление овощей, выращенных на собственном огороде без использования удобрений, пестицидов и других вредных для организма химикатов. В этом случае можно быть уверенным в качестве, свежести и полезности продукта.
Если же приобрести их возможно только в магазине, то необходимо придерживаться нескольких простых правил при выборе товара:
- Овощи должны правильно храниться – в сухом, прохладном, темном помещении.
- Они должны быть естественного цвета, чистыми, спелыми, но не перезревшими, свежими на вид.
- Визуально должны отсутствовать признаки гнили, плесени, механических повреждений.
- На ощупь качественные овощи плотные, без мягких участков.
- Кожура не должна быть поврежденной.
- Консервированные, засоленные овощи покупать и употреблять нельзя при панкреатите: они вредны для поджелудочной железы из-за содержания консервантов, ароматизаторов, большого количества соли. Для длительного хранения овощей их лучше заморозить: так они сохраняют почти все полезные вещества.
Предварительная подготовка овощей
Перед термической обработкой предварительно рекомендуется правильно подготовить овощи:
- Очистить их от кожуры и семечек (они есть, например, у тыквы, кабачков). Семена не рекомендуется использовать в пищу, так как они плохо перевариваются.
- Кожицу удаляют потому, что в ней скапливается основная часть вредных химикатов, используемых при выращивании овощей. Но также в кожуре есть большое количество грубой клетчатки: при панкреатите она вызывает усиление болей в животе, метеоризма, диарею вследствие усиления моторики органов ЖКТ.
Способы приготовления овощных блюд при панкреатите
Овощи при заболевании поджелудочной железы, особенно при обострении, врачи советуют употреблять исключительно термически обработанными, потому что воздействие высокой температуры приводит к размягчению грубой растительной клетчатки, которая содержится во всех овощах, и уменьшает вредные свойства эфирных масел, фитонцидов, кислот.

На этапе острого воспаления после 2–3 дней голодания разрешается есть вареные или приготовленные на пару овощи в измельченном виде. Блюда должны быть без крупных кусочков в виде жидкого пюре или крем-супа.
При переходе на этап ремиссии заболевания овощи можно готовить и другими способами, кроме варения и парового способа:
- тушить с добавлением небольшого количества растительного масла;
- приготовить овощное рагу;
- запекать в духовом шкафу, но не допускать образования поджаристой корочки: так готовят разнообразные запеканки, суфле, пудинги, запеченные овощи с мясом или рыбой;
- делать сок из свежих овощей с использованием соковыжималки (тыквенный, морковный, картофельный, сельдереевый);
- готовить салат из мелко нарезанных – огурцы, помидоры или натертых на терке (морковь, болгарский перец), заправленный оливковым маслом;
- к отварным, печеным овощам, в пюре, суп на стадии ремиссии разрешается добавлять немного сливочного масла, нежирных сливок.
Любое новое блюдо нужно начинать принимать маленькими порциями: не более 1–2 ложек за 1 прием. При удовлетворительной переносимости количество и частоту употребления овощных блюд постепенно увеличивают.
Фруктовый ассортимент
Фрукты — это источник витаминов и минералов, простых углеводов и клетчатки. Отказываться от них было бы неправильным. В первые дни болезни и в периоды обострения от них нужно отказаться. По мере улучшения состояния в рацион вводят сначала несладкие компоты и пюре. После полного восстановления можно вводить в меню перетертые свежие и отварные плоды. При хронической форме заболевания рекомендуется снимать с плодов кожицу и употреблять их небольшими порциями, следя за своим самочувствием. В число разрешенных фруктов входят: яблоко, банан, персик, ананас и авокадо, киви и дыня. Отказаться нужно от манго, цитрусовых и груши, винограда и граната.
Какие фрукты можно при холецистите и панкреатите?
Питание человека должно быть полноценным. Отсутствие свежих фруктов и овощей в рационе способствует развитию авитаминоза, появлению запоров и других проблем с пищеварением. Поэтому полностью исключить их из своего меню можно только на период обострения заболевания. При купировании симптомов панкреатита необходимо обязательно добавить в рацион фрукты и овощи.
- все сезонные фрукты в свежем виде после предварительно удаления кожуры и сердцевины;
- свежие и запеченные яблоки с добавлением корицы и меда;
- сухофрукты и приготовленные на их основе компоты;
- очищенные от грубой кожуры груши;
- бананы;
- сладкие мандарины и спелые апельсины;
- ягоды и приготовленные из них морсы;
- ананас и дыня (по несколько кусочков в период ремиссии).
Однако в период обострения заболевания от всех этих плодов придется отказаться и соблюдать голодание.