Многие пациенты хотят знать, отчего возникают гипофункция или гиперфункция поджелудочной железы, возможно ли отличить одно от другого по симптоматике и что можно сделать ради предотвращения этих патологий. Проблематично, что на ранних этапах развития данных недугов они обнаруживают себя симптомами, зачастую принимаемыми за обычную усталость, иное «рутинное» недомогание, а бить тревогу начинают только при столкновении с острым гипогликемическим состоянием. Разберем, отчего возникает избыточная функция железистого органа, по каким симптомам допустимо предположить ее наличие.
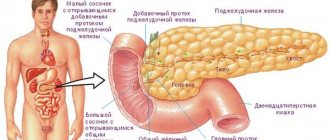
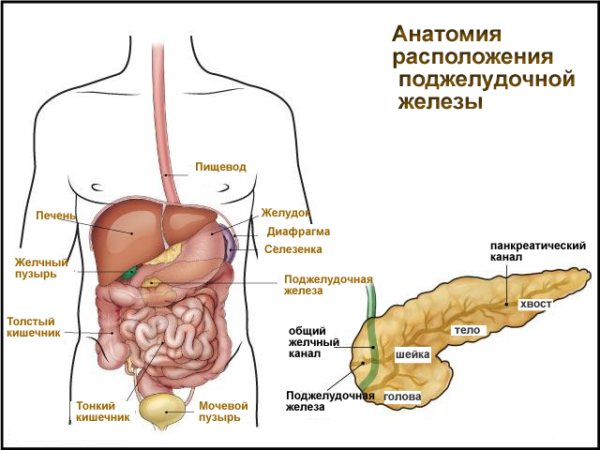
Строение панкреатической железы
Причины гиперфункции поджелудочной
Функциями, за которые ответственна поджелудочная железа, являются:
- Выработка гормонов, от которых зависит усвоение организмом углеводов – инсулина, глюкагона;
- Производство богатого ферментными соединениями желудочного сока, без которого невозможно правильное пищеварение.
Рассмотрим, функции выполняемые гормонами, выделяемые железой:
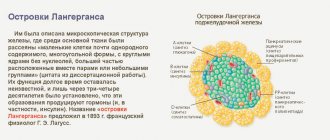
- Глюкагон продуцируется альфа-клетками участков, называемых островками Лангерганса. Он посылает клеткам печени сигнал о необходимости синтеза глюкозы или высвобождения гликогена из печени. Также увеличивает частоту сокращений сердца и повышает давление;
- Инсулин генерируется бета-клетками обеспечивая усвояемость глюкозы тканями организма. Без него невозможно качественное питание тканей и органов.
Что же случается, в случае чрезмерной или недостаточной работы железы? При дефиците производства инсулина у пациента развивается сахарный диабет. При гиперфункции, железа продуцирует чрезмерные объемы гормонов, у больного развивается гипогликемическое состояние. При этой патологии инсулина вырабатывается настолько много, что он блокирует продукцию глюкагона, необходимого для производства глюкозы из гликогена в печени.
Дефицит глюкозы является значительной проблемой организма, особенно для головного мозга, ведь она является основным источником питания. Чаще описываемая патология возникает у женщин, это происходит из-за особенностей их гормонального фона. Обычно возраст заболевших женщин от тридцати до пятидесяти лет.
Гиперфункция поджелудочной железы может возникать вследствие следующих явлений:
- Некорректная терапия диабета. Чаще всего прием чрезмерных дозировок инсулина;
- Формирование инсулиномы (это доброкачественная опухоль железы, производящая очень высокие дозы инсулина). Она может образовываться не только на самой железе, но и на прилежащих к ней участках пищеварительных органов;
- Возникновение глюкагономы (эта опухоль локализуется на островках Лангерганса и легко переходит в злокачественный тип);
- Возникновение иных новообразований любого характера.
Любая причина возникновения патологии у конкретного больного, предполагает получение квалифицированной медицинской помощи в кратчайшие сроки. Так как гиперфункция данной железы чревата выраженным гипогликемическим состоянием.
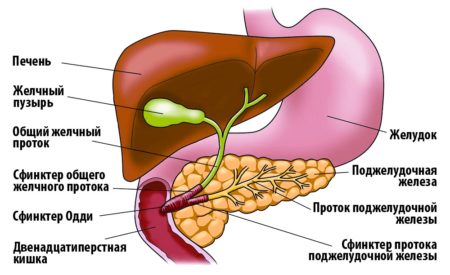
Место органа в пищеварительной системе
Сахарный диабет и поджелудочная железа
При сахарном диабете отмечается постепенное нарушение питания всех органов. Сдвиги обменных процессов приводят к атрофии клеток, в том числе и в поджелудочной железе. На этом фоне все вещества, которые она вырабатывает, снижают свою концентрацию. Возникает вторичное поражение органа, ухудшается секреция инсулина. Замкнутый круг приводит к усугублению течения диабета.
Иногда панкреатит развивается независимо от наличия или отсутствия сбоев в обмене сахаров. Но и в этом случае лечение должно как можно скорее восстановить секреторную функцию железы, иначе прогрессирование процесса неизбежно.
Основные предвестники
Определить, что у пациента развивается повышенная функция железы, можно по следующим признакам:
- Слабость, быстрая утомляемость, снижение работоспособности;
- Резкое повышение веса без изменения режима питания;
- Судороги конечностей;
- Сонливость;
- Рассеянность, нарушение концентрации;
- Потеря, спутанность сознания.
Многие из этих симптомов, особенно если состояние человека не сопровождается нарушениями сознания, обычно списывается на переутомление и стрессы. Из-за этого, пациент может затягивать с визитом к врачу.
Для облегчения течения заболевания вводят инъекционный глюкагон
Гипофункция
В случае если поджелудочной железой вырабатывается пониженная доза инсулина, развивается сахарный диабет. Гипофункция поджелудочной железы возникает в результате разрушения структуры островков Лангерганса.
К факторам риска относятся:
- наследственная предрасположенность;
- наличие лишнего веса;
- частые стрессовые ситуации и нервное перенапряжение.

Симптомы гипофункции могут быть разными. Это зависит от индивидуальных особенностей человека и стадии развития патологии. Чаще всего при таких болезнях наблюдаются следующие признаки:
- обезвоживание организма, сопровождающееся частым ощущением жажды;
- сухость слизистой оболочки в полости рта;
- частое и обильное мочеиспускание;
- быстрое снижение массы тела;
- тошнота и рвота;
- болезненные ощущения в области живота;
- нарушение сознания;
- повышенная утомляемость.
Для выявления заболевания необходимо провести анализ мочи на количество глюкозы. Лечение следует начинать сразу же после сдачи анализов. В первую очередь осуществляются инъекции искусственного инсулина. Это необходимо для того, чтобы нормализовать уровень глюкозы.
Если к другим симптомам патологии присоединяется нарушение пищеварительной деятельности, головокружение и хроническая усталость, то есть риск развития диабетической комы. При наличии таких признаков необходимо провести анализы крови на уровень сахара и мочи на количество ацетона.
Вылечить заболевание данного характера полностью невозможно, однако при правильной терапии удастся значительно улучшить качество жизни больного.
Симптомы
Симптомы данного недуга тесно связаны с гипогликемическим синдромом. Когда болезнь обостряется, она дает о себе знать следующими клиническими проявлениями:
- Нейровегетативные нарушения – аритмия сердца, покраснение кожи лица, скачки артериального давления, обильно выделяющийся пот;
- Проблемы концентрации внимания по утрам;
- Также может возникать психомоторное перевозбуждение, повторение однообразных движений;
- Разного вида нарушения сознания (при наиболее тяжелых случаях — коматозное состояние);
- Ретроградная амнезия.
В периоды между обострениями патология проявляет себя следующей симптоматикой:
- Неврологические нарушения – паралич мышц лица, нарушения глотания, снижение чувствительности верхней части глотки, появление патологических сухожильных рефлексов, нарушение чувства вкуса;
- Деградация памяти, мышления, профессиональных качеств.
При условии, что гиперфункция спровоцирована опухолевым процессом, возникают также следующие симптомы:
- Парезы (уменьшение силы при привычных движениях);
- Нарушения стула (понос), абдоминальные боли;
- Лишний вес.
Однако гиперфункция этого органа не обладает безусловной монополией на обозначенные симптомы, они свойственны и ряду иных заболеваний, поэтому при возникновении подобной неприятной симптоматики желательно как можно скорее попасть в профессиональную клинику и пройти полагающиеся диагностические процедуры.

Лишний вес является частым спутником гипофункции
Первичная симптоматика болезни
Первые признаки гиперфункции поджелудочной железы часто остаются незамеченными. Они списываются больными на нервное перенапряжение или усталость. К основным симптомам следует отнести:
- быструю утомляемость;
- апатию;
- слабость;
- сонливость;
- судорожные подергивания;
- потерю сознания.
С течением времени симптоматика только усугубляется. Незначительные судорожные подергивания наблюдаются все чаще. Потом появляются продолжительные, болезненные приступы. Человек может потерять сознание неожиданно, что представляет серьезную опасность для его жизни. Еще одним специфическим признаком является резкий, безосновательный набор веса.
Тяжелый диабет: он может представлять. Проявления и патофизиология позднего диабетического синдрома. Можно думать, что это следствие метаболического синдрома или что он генетический. Деструктивность объектива. При активации альтернативного пути сорбита не требуется инсулин, но приводит к накоплению этого полиола с осмотическим эффектом.
Мио-инозитол и глюкоза конкурируют за транспортировку. Гипергликемия вызывает дефицит миоинозитола, потому что он смещен глюкозой. Ангиопатии: существует интенсивная гипергликемия, которая вызывает глюкозидирование белков. Микроангиопатии: являются результатом осаждения гликозилированных белков в стенку малых сосудов, так что проницаемость увеличивается, а сосудистый свет уменьшается.
Диагностика
Когда у пациента возникло подозрение на данное состояние, нужно обратиться туда, где проводятся надлежащие диагностические процедуры. В провинциальных государственных больницах обычно отсутствует требуемая аппаратура и специалисты. Поэтому предварительно нужно найти ближайшую клинику, располагающую нужными услугами. К числу процедур, которые целесообразно сделать больному, относятся:
- Радиоиммунологический анализ крови. К первостепенно важным параметрам относится показатель инсулина, а также данные по С-пептиду;
- Ангиографическое исследование – рентген с контрастным веществом, его проводят с целью обнаружения зарождающихся опухолей и определения стадии их развития;
- Компьютерная томография для изучения состояния органов пищеварительной системы;
- Исследование содержания глюкозы в крови. Процедура обязательно проводится натощак: кушать в день процедуры нельзя, за день до – прием пищи допустим не позднее 18 часов вечера. Показатель ниже 2-3 ммоль на литр дает понять о гиперфункции рассматриваемой железы и чрезмерности выработки инсулина;
Для выявления содержания иммунореактивного инсулина, пациенту катетеризируют портальную вену.

Для предотвращения заболеваний железы необходимо соблюдать здоровый образ жизни
Функциональная проба – проверка реакции на глюкозу. Перед процедурой пациенту необходимо избегать приема пищи в течение 15-20 часов. За это время показатель глюкозы крови успевает существенно понизиться по сравнению с рутинным уровнем, и в случае наличия избыточной функции поджелудочной железы у пациента возникнут признаки гипогликемического приступа. Пациенту измеряют сахар крови, а затем внутривенно вводят раствор глюкозы.
Профилактика
Для того чтобы предотвратить развитие нарушения функционирования поджелудочной железы, следует выполнять некоторые профилактические правила, которые снизят риск появления многих болезней. Необходимо полностью отказаться от курения и употребления алкоголя, а также придерживаться правильного питания и вести активный образ жизни. В целях поддержания железы в нормальном состоянии рекомендуется принимать витаминно-минеральные комплексы, особенно в осенне-зимний период.
Поджелудочная железа является важнейшим органом пищеварительной системы, отвечающим за полноценное переваривание пищи. Нарушение в работе этого органа влечет за собой поражение и других органов желудочно-кишечного тракта.
Одним из таких нарушений является гиперфункция поджелудочной железы, который возникает на фоне повышенной выработке инсулина. Что вызывает развитие патологического процесса, как он проявляется и как правильно с ним бороться? В этой статье ответит на эти и многие другие вопросы.
Лечение
Первоочередная задача здесь стоит — нормализовать показатели кровяной глюкозы, так как этот параметр сильно влияет на деятельность всего организма, особенно продуктивность мозга. В зависимости от стадии заболевания и характера его течения, применяются следующие методы:
- Если инструментальные обследования показали наличие опухолевого процесса, новообразование удаляется хирургическим путем. Если нашли инсулиному, она удаляется вместе с некоторыми фрагментами тканей железы;
- В случае острого приступа гипогликемии, пациенту как можно скорее нужно сделать инъекцию раствора глюкозы внутривенно. Пациент должен находиться под постоянным наблюдением врача, и раз в час делают анализ на глюкозу крови;
- Если пациенту стало хуже в хроническом состоянии, ему показан прием пищи и напитков, богатых простыми углеводами (сладкий чай, шоколад, печенье и пр.);
- Во время рутинной терапии пациенту назначают препараты, подавляющие продукцию инсулина, такие, как «Диазоксид», «Октреотид», а также медикаменты, повышающие глюкозу – наиболее распространены из них инъекции глюкагона. Если у пациента через некоторый период после начала терапии зафиксированы признаки ферментной недостаточности (а она возникает из-за искусственного снижения нагрузки на железу, в результате чего та минимизирует выработку, как гормонов, так и пищеварительных ферментов), могут назначить медикаменты с ферментами.
Гиперфункцию секреторной деятельности целесообразно вовремя распознать, что затрудняется тем, что ранние симптомы болезнетворного процесса имеют много общего с обычными признаками накапливающегося переутомления, среди которых больной зачастую не осознает проблемы. Однако гиперсекреция инсулина опасна для всего организма. Порой она сопряжена с опухолевыми явлениями. Поэтому данную проблему нужно распознавать как можно раньше, чтобы обеспечить организм релевантной терапией.