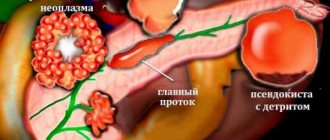
Когда необходимо удалять поджелудочную железу
Жизнь без поджелудочной железы связана со многими сложностями, поэтому орган удаляется только в серьезных ситуациях, таких как:
- Серьезная травма – если орган был изранен или серьезно поврежден и его восстановление и дальнейшее функционирование невозможно.
- Рак поджелудочной железы – это один из самых сложных для лечения видов рака, поэтому часто удаляют раковые клетки вместе со всем органом.
- Недостаточность поджелудочной железы – вызывается острым или хроническим панкреатитом. К этой болезни приводит, например, злоупотребление алкоголем, нездоровое питание, сахарный диабет, стресс или употребление большого количества лекарственных препаратов.
По теме
- Онкогастроэнтерология
Кал при раке желудка
- Наталья Геннадьевна Буцык
- 6 декабря 2020 г.
Хирургическое лечение иногда является единственным шансом на спасение жизни пациента. Удаление поджелудочной железы — это очень сложная процедура, нередко вызывающая осложнения. Риск заключается в том, что анатомически в этой области находятся важные органы и структуры.
Здесь располагается центральная аорта, отводящая кровь от большей части кишечника, то есть главная артерия тела, которая под большим давлением проводит кровь из сердца и обратно со всего тела. Через поджелудочную железу также проходят кровеносные сосуды, которые питают большую часть кишечника. Их повреждение может привести к некрозу всей брюшной полости.
Какие показания требуют удаления поджелудочной?
Если медикаментозное лечение и терапии не помогают, врач вынужден рекомендовать больному операцию по частичному или полному удалению поджелудки.
Операция нужна при:
- Наличие опухоли,
- Свище,
- Ложной кисте,
- Злокачественных новообразованиях,
- Локальном повреждении органа,
- Разрушении тканей поджелудочной железы,
- При осложнении хронического панкреатита,
- Некоторых видах патологий,
- Камнях, которые блокируют каналы железы,
- Панкреонекрозе, если лекарства бессильны,
- Перитоните поджелудки.
Если железа удаляется не полностью, то извлеченные ткани проходят лабораторные исследования. Они помогают сформировать наиболее эффективный метод лечения и реабилитации после операции.
Противопоказания
Послеоперационная летальность и осложнения после панкреатодуоденальной резекции остается по-прежнему существенной проблемой. По проведенным исследованиям, уровень смертности при этой операции составляет 0,4-16%, а процент осложнений остается по-прежнему высокий — 11-65%. На этом основании можно указать следующие факторы риска послеоперационных осложнений и смертности:
- возраст > 70 лет,
- расширенные резекции,
- узкий проток поджелудочной железы (<3 мм), если мякоть поджелудочной железы имеет правильную структуру,
- инфекция желчи.
Питание после операции
После операции по удалению поджелудочной железы всем пациентам без исключения назначается строгая диета. Придерживаться ее придется постоянно. Из рациона раз и навсегда убирают:
- жареные и жирные блюда;
- копчености;
- соленья;
- мучное;
- пряности;
- консервы;
- полуфабрикаты;
- колбасные изделия;
- острые блюда и соусы;
- газированные и алкогольные напитки;
- шоколад;
- какао;
- бобовые.
В ежедневном рационе больного обязательно должны быть мясо и рыба нежирных сортов. Однако употреблять их вместе со шкуркой нельзя. Также каждый день ему необходимо кушать молочные и кисломолочные продукты (содержание жиров в них не должно быть более 2,5%).
Употреблять пищу нужно также по определенным правилам:
- первые 3–4 месяца после операции ее нужно измельчать до пюреобразной консистенции;
- кушать необходимо маленькими порциями не менее 5 раз в день;
- за 30–40 минут до еды нужно ставить инъекцию инсулина (только в том случае, если используется инсулин короткого действия), а во время принятия пищи необходимо осуществлять прием ферментного препарата;
- еда должна быть теплой, горячие и холодные блюда запрещены;
- последний прием пищи должен осуществляться за 2–3 часа до сна.
Если строго следовать диете и своевременно применять лекарственные средства, назначенные врачом, можно прожить долгую и счастливую жизнь даже после полного удаления поджелудочной. Если же пренебрегать рекомендациям врача, то это может привести к серьезным последствиям и значительно сократить продолжительность жизни.
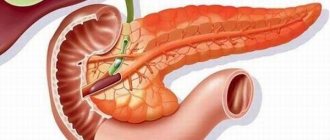
Поджелудочная железа — это орган, без которого нашему организму чрезвычайно трудно обойтись. Ее функции — выработка инсулина и пищеварительных ферментов. Без инсулина развивается тяжелое заболевание – сахарный диабет, а без пищеварительных ферментов – синдром кишечной диспепсии, при котором невозможно полноценное переваривание пищи и усвоение основных нутриентов. Поэтому даже частичное удаление железы влечет за собой множество проблем для пациента, не говоря уже о тотальной ее резекции.
Виды операций
Поджелудочная железа не всегда удаляется полностью. Тип операции зависит от тяжести заболевания и расположения опухоли. Иногда вырезается только ее фрагмент, например, в начальной стадии малигнизации.
В случае рака головки поджелудочной железы с метастазами в двенадцатиперстной кишке или части желчного протока прибегают к полной резекции. Классическая операция заключается в удалении головки поджелудочной железы вместе с прилегающим отрезком двенадцатиперстной кишки, оставшейся частью общего желчного протока вместе с желчным пузырем.
Аналогичная операция проводится и при хроническом панкреатите. В ходе диагностики опухоли поджелудочной железы чрезвычайно трудно исключить рак до проведения операции. Окончательный диагноз подтверждается только при микроскопическом исследовании вырезанной железы.
В случае локализации опухоли в стволе или хвосте органа, единственный эффективный способ борьбы с раком – это резекция всей поджелудочной железы и селезенки. Возможно сохранение селезенки, но это не рекомендуется при подозрении на злокачественный характер опухоли. Как рак поджелудочной железы, так и другие доброкачественные и злокачественные новообразования в этой области являются серьезной клинической проблемой.
Причины и показания к удалению части поджелудочной железы
Радикальные методы лечения при тяжелой патологии поджелудочной железы являются последним выбором при отсутствии позитивных эффектов от терапии на предыдущих этапах. Любое тяжелое заболевание поджелудочной железы при неэффективности консервативного лечения подлежит хирургическому вмешательству.
Частичная резекция выполняется при наличии следующих выявленных показаний:
- опухоль, свищ, киста, камень, абсцесс,
- злокачественные новообразования в определенной части органа или метастатическое повреждение, когда источником рака является другой орган,
- травматическое повреждение тканей,
- перитонит, источником которого стало воспаление ПЖ,
- интенсивное кровотечение из сосудов железы,
- обострение хронического воспаления в железе.

Оперативное вмешательство проводится, если есть:
- осложнения после проведенной холецистэктомии (без желчи происходят глубокие нарушения в переваривании пищи, что усиливает нагрузку на селезенку и требует постоянного соблюдения ограничений в питании, погрешности в диете вызывают глубокую патологию поджелудочной железы),
- дисфункция или полное прекращение деятельности селезенки (возникает некроз и срочная необходимость убрать пораженную поджелудочную железу, но и с ее отсутствием можно прожить долго, ведя полноценную нормальную жизнь),
- развитие опухолей: даже обычная киста ПЖ под влиянием неблагоприятных внешних факторов (курения, алкоголя, нездоровой пищи) может превратиться в злокачественное образование, нуждающееся в срочной резекции,
- попадание конкремента из желчного пузыря через общий проток в поджелудочную железу в процессе операции по поводу желчнокаменной болезни (убрать конкремент из тканей ПЖ без ее существенного повреждения невозможно, обычно ткани ПЖ не восстанавливаются, орган необходимо резецировать),
- хроническое течение панкреатита с частыми тяжелыми обострениями и плохим прогнозом.
Стоимость любой плановой резекции, например, кисты поджелудочной железы, в больницах и медицинских центрах колеблется в зависимости от территориального расположения и квалификации оперирующих специалистов.
Удаление головки поджелудочной железы
Статистика свидетельствует о том, что в 80% при развитии опухоли железы поражается ее головка. Проводится панкреатодуоденальный метод хирургического вмешательства, который называется по автору — процедура Уиппла. Ход операции выполняется в два этапа:
- Удаление пораженного фрагмента и части вовлеченных в патологический процесс соседних органов.
- Последующее восстановление нарушенных протоков, желчного пузыря и проходимости пищеварительного канала.
- нарушение всасывания питательных веществ в связи с удалением важной части органа, синтезирующей пищеварительные ферменты,
- сбой в метаболизме углеводов с последующим развитием сахарного диабета.
Используется лапароскопический метод, делается операция под общей анестезией.
Через небольшие надрезы вводится лапароскоп, исследуется оперируемая зона, перекрываются и удаляются питающие сосуды, двенадцатиперстная кишка, осуществляют устранение близлежащих регионарных лимфоузлов, иногда приходится частично убирать прилегающие органы.
После этого создается новое соединение желудка и тонкого кишечника с телом поджелудочной железы.
Операция тяжелая, влечет за собой после удаления головки поджелудочной железы опасные последствия:
В случае удаления головки часто развиваются:
- поражения нервов и сосудов, примыкающих к железе,
- кровотечения,
- инфекции.
Практически всегда развивается послеоперационный панкреатит с выраженной секреторной недостаточностью. Рекомендованный лечебный режим приходится соблюдать годами. Он может заключаться в том, что назначается пожизненный пероральный прием заместительной терапии плюс специальная диета на длительный срок. Человек после операции получает инвалидность.
Операция Бегера
Изолированную резекцию пораженной головки поджелудочной железы без удаления двенадцатиперстной кишки разработал и внедрил Бегер в 1972 году. При проведении этой операции сохраняются плотно прилегающий к железе желудок и луковица двенадцатиперстной кишки, что не нарушает прохождение пищевого комка по пищеварительному каналу. Сохраняется гастропанкреатодуоденальный отход секрета из желчного пузыря и поджелудочной железы через тонкую кишку.
В результате исследований были получены положительные результаты в послеоперационном периоде, на основании чего способ получил хороший отзыв специалистов и широкое использование. По этой методике производят рассечение ПЖ в области перешейка с выделением верхней брыжеечной и портальной вен. Есть вероятность развития кровотечений при имеющихся осложнениях хронического панкреатита, в частности, при развитии региональной портальной гипертензии. В этих случаях манипуляции на венах опасны большими кровопотерями.
Используется также дуоденумсохраняющий вариант резекции головки без пересечения ПЖ над портальной веной — Бернский вариант операции Бегера.
Удаление хвоста
Если поражается хвостовая (каудальная) часть поджелудочной железы, проводят дистальную панкреатомию. При возникшем в хвосте новообразовании, которое захватывает селезенку, удаляется и ее часть или орган полностью. Селезенка резецируется вместе с сосудами. В подобных ситуациях нарушения углеводного обмена и развития диабета не происходит. Реабилитационный период занимает 2–3 недели.
При злокачественной опухоли с локализацией в хвосте и теле ПЖ используется корпорокаудальная резекция пораженного органа. Такое оперативное вмешательство сопровождается спленэктомией — удалением селезенки.
Операция Фрея
К более радикальным, травмирующим и тяжелым хирургическим вмешательствам относится частичная резекция ПЖ с полным удалением головки или хвостовой части относится операция Фрея на поджелудочной железе. Она проводится редко и только в тяжелых случаях, поскольку ее техника отличается особой сложностью и не всегда благоприятным прогнозом. Это кардинальная хирургическая процедура, показаниями к которой являются:
- тотальный и субтотальный панкреонекроз,
- травмы большой части железы,
- злокачественные новообразования с большим объемом поражения тканей органа.
Течение послеоперационного периода зависит от масштаба операции. Если производилась резекция хвоста, прогноз – более благоприятный, операция лучше переносится больным, осложнения не возникают.
Полная резекция поджелудочной
Тотальное удаление железы осуществляется редко и в исключительных случаях. При любой, даже самой тяжелой патологии орган предпочтительнее сохранить. Для этого применяются все возможные консервативные методики:
- терапия методом введения специальных инфузий,
- лекарственное лечение,
- физиотерапия.
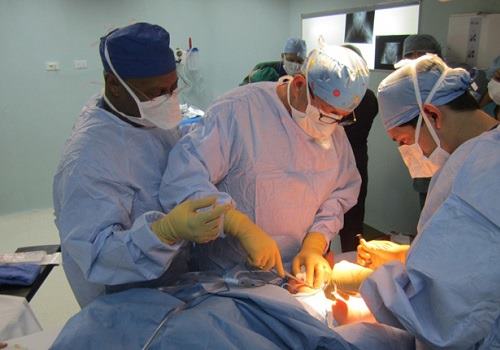
Резекция относится к разряду сложных операций: чтобы вырезать поджелудочную железу, хирург должен иметь высокую квалификацию и большой опыт. Это тяжело технически из-за близости аорты, ее висцеральных ветвей и плотно прилегающих сопредельных органов, которые закрывают оперативный доступ. К ним относятся:
- желудок,
- двенадцатиперстная кишка,
- желчный пузырь,
- селезенка,
- печень.
Операция продолжается 6 часов.
Безоговорочное удаление ПЖ проводится только при ее некрозе, когда необходимо спасать пациента. Для этого требуются строгие показания.
Ход операции
Операция проводится под общим наркозом. О виде анестезии, его действии и сопутствующих деталях пациента информирует врач-анестезиолог. Разрез обычно проводится по средней линии живота в обход пупка. Окончательный объем удаляемой части и возможность проведения процедуры оценивается хирургом уже после вскрытия брюшной полости. В первую очередь, это зависит от степени тяжести заболевания и возможности резекции изменения.
По теме
- Онкогастроэнтерология
Первые признаки рецидива рака прямой кишки
- Наталья Геннадьевна Буцык
- 3 декабря 2020 г.
В случае опухоли головки поджелудочной железы ее полностью иссекают вместе с поврежденными опухолью участками близлежащих органов. Объем резекции обусловлен как анатомией, так и онкологическими показаниями, вытекающими из анатомии лимфатической системы этой области. В случае резекции головки поджелудочной железы вместе с дуоденумом и частью желудка, следующим этапом является восстановление непрерывности желудочно-кишечного тракта.
Иногда рак поджелудочной железы распознается на поздней стадии развития. В таком случае нередко отсутствует возможность вырезать опухоль. Причиной может быть инфильтрация важных сосудов, тканей, окружающих поджелудочную железу, а также наличие отдаленных метастазов, свидетельствующих о значительной степени заболевания. Бывает также, что в ходе операции распознается более поздняя стадия болезни, чем показали исследования, выполненные перед процедурой. Эти больные требуют хирургического лечения в первую очередь.
В области поджелудочной железы расположены органы, проходимость которых имеет большое значение для дальнейшей жизнеспособности больного. Следовательно, развитие опухоли поджелудочной железы может привести к закрытию просвета кишки (обычно двенадцатиперстной) или закупориванию желчевыводящих путей.
Показания к хирургическому вмешательству
Операции на поджелудочной железе проводятся по строгим показаниям, которые определяются индивидуально для каждого пациента:
- панкреатит, переходящий в некроз поджелудочной;
- абсцесс или флегмона органа;
- образование камней, перекрывающих просвет протоков;
- гнойный панкреатит с развитием перитонита;
- массивная травма с неостанавливаемым кровотечением;
- злокачественная опухоль;
- множественные кисты, вызывающие стойкий болевой синдром.
Эти состояния считаются абсолютными показаниями к оперативному вмешательству — плановому или экстренному. Делают ли операции при других заболеваниях на поджелудочной железе, зависит от характеристик патологии, состояния здоровья пациента.
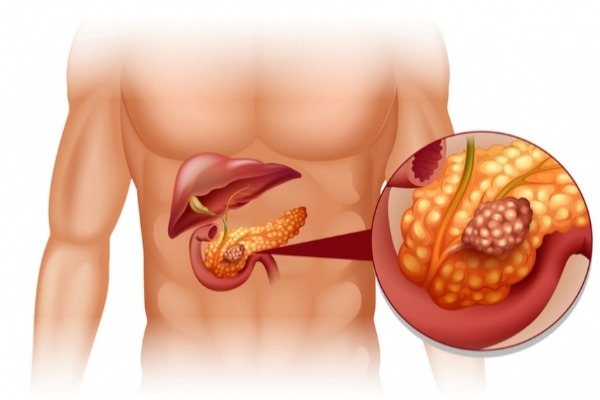
рак поджелудочной
Возможные осложнения
Операция, направленная на удаление поджелудочной железы, является угрозой для здоровья и жизни больного. Возникновению осложнений способствует: плохое общее состояние, кахексия, прогрессирующий рак, антисанитария, ожирение, сахарный диабет, дополнительные заболевания (сердца, печени, легких).
Анатомия органов брюшной полости у каждого человека разная. Поэтому, несмотря на усилия врачей во время оперативного лечения, иногда возникают технические трудности, которые могут привести к возникновению осложнений.
К ним относятся: повреждение соседних органов (например, селезенки и печени), а также нервов и сосудов (риск их повреждения возрастает при значительном ожирении, при различных анатомических отклонениях у больных, перенесших другие операции).
По теме
- Онкогастроэнтерология
Какие боли возникают при раке прямой кишки
- Ольга Владимировна Хазова
- 3 декабря 2020 г.
К осложнениям резекции поджелудочной железы, связанных непосредственно с процедурой в раннем и отдаленном периоде, относятся:
- нарушение опорожнения желудка, приводящее к тошноте и рвоте;
- инфекция послеоперационной раны вследствие попадания инфекции;
- разрыв швов в результате осложнений заживления, нарушения кровоснабжения или механических нагрузок;
- воспаление культи поджелудочной железы;
- воспаление желчных путей;
- нарушение кровоснабжения в результате закрытия или повреждения кровеносных сосудов;
- кровотечение в ЖКТ;
- спайки в брюшной полости, которые даже после многих лет могут привести к непроходимости кишечника.
Инсулиннезависимый сахарный диабет развивается в том случае, если остаток поджелудочной железы не в состоянии обеспечить достаточного количества инсулина. Это осложнение связано с необходимостью использования инсулина до конца жизни.
Большинство перечисленных осложнений может потребовать последующих операций, изменения способа лечения, его продления, а также могут быть причиной смерти.
Процесс реабилитации после панкреатэктомии
Жить после удаления ПЖ и селезенки, особенно в первое время, сложно. Ощущается постоянная боль в месте рубцевания швов и чувство голода: в первые несколько дней есть запрещается, в последующий период приходится соблюдать жесткую диету. Сколько она будет продолжаться, определит врач.

Для профилактики осложнений проводится курс терапии:
- антибактериальной,
- противовоспалительной,
- инсулинотерапии.
Назначается длительный, иногда – пожизненный, курс ферментных препаратов. Название, дозировку и длительность приема назначает врач с учетом объема операции и состояния пациента. Если произведена резекция головки или хвоста железы, то оставшаяся часть со временем возьмет на себя часть функций. При тотальном удалении возникают проблемы с заместительной терапией и питанием.
Последовательность режима:
Диета после удаления поджелудочной железы
После операции по удалению поджелудочной железы человек живет с соблюдением диеты всю жизнь. Чтобы существовать, необходимо сделать диету образом жизни. Неотъемлемыми принципами питания становится соблюдение:
- кратности,
- дробности,
- приема только разрешенной или допустимой пищи и категорический отказ от запрещенных продуктов (необходимо уметь пользоваться специальной таблицей с указанием калоража и списками разрешенных продуктов для составления правильного меню и расчета его калорийной ценности).

После операции важно:
Запрещается жареная, острая, маринованная, соленая пища.
Период реабилитации
После процедуры категорически запрещено есть и пить, можно аккуратно тампоном из марли смочить губы и язык. Запрет на еду и питье действует до момента внесения соответствующей диеты врачами.
Несоблюдение этого запрета может привести к очень серьезным осложнениям с угрозой для жизни. Необходимое количество питания больной в период реабилитации получает в виде капельниц. По мере заживления в рацион будут постепенно вводиться многие продукты питания.
Продолжительность восстановления различна, зависит от состояния пациента до операции, хода самой операции, сопутствующих заболеваний. Резекция поджелудочной железы подвержена значительным риском осложнений, что продлевает пребывание пациента в больнице. Если курс лечения пройден без осложнений, то пациента отпускают домой после 10 дней. К этому времени были удалены дренажные трубки, включено нормальное питание, а больной уже в состоянии самостоятельно ходить.
Послеоперационный уход за больным в условиях стационара
В послеоперационном периоде возможно ухудшение состояния из-за внезапно возникших осложнений. Самое частое из них — острый панкреатит, особенно если хирургическое вмешательство распространялось на двенадцатиперстную кишку (ДПК), желудок или протоки желчного пузыря и поджелудочной железы. Он протекает как панкреонекроз: у пациента начинает сильно болеть живот, повышается температура, появляется рвота, в крови — лейкоцитоз, повышенная СОЭ, высокий уровень амилазы и сахара. Эти признаки являются последствием удаления части ПЖ или близлежащих органов. Они свидетельствуют о том, что произошло развитие гнойного процесса, а также может отходить камень или сгусток крови.

Помимо острого панкреатита, есть риск и других послеоперационных осложнений. К ним относятся:
- кровотечение,
- перитонит,
- печеночно-почечная недостаточность,
- панкреонекроз,
- сахарный диабет.
Учитывая высокую вероятность их развития, сразу после операции больной поступает в палату интенсивной терапии. На протяжении суток он находится под наблюдением. Мониторируются важные жизненные показатели: артериальное давление, ЭКГ, частота пульса, температура тела, гемодинамика, сахар крови, гематокрит, показатели мочи.
Во время пребывания в реанимационном отделении пациенту назначается диета № 0 — полный голод. Разрешено только питье — до 2 л в виде минеральной щелочной воды без газа, отвара шиповника, слабо заваренного чая, компота. Сколько жидкости необходимо выпивать, рассчитывает врач. Восполнение необходимых белков, жиров и углеводов проводится за счет парентерального введения специальных белковых, глюкозо-солевых липидных растворов. Необходимый объем и состав также рассчитываются врачом индивидуально для каждого пациента.
Если состояние стабильное, больной через 24 часа переводится в хирургическое отделение. Там проводится дальнейшее лечение, уход, с третьих суток назначается диетическое питание. Комплексная терапия, включающая и специальное питание, назначается также индивидуально, с учетом проведенной операции, состояния, наличия осложнений.
В стационаре больной пребывает длительное время. Продолжительность нахождения зависит от патологии и масштабов хирургического вмешательства. Не менее 2 месяцев необходимо для восстановления пищеварения. На протяжении этого периода корректируется диета, контролируется и приводится к норме сахар в крови и ферменты. Поскольку после операции может возникнуть ферментная недостаточность и гипергликемия, назначается замещающая энзимная терапия и сахароснижающие препараты. Послеоперационный уход так же важен, как и успешно проведенная операция. От него во многом зависит, как в дальнейшем человек будет жить и чувствовать себя.
Выписывается пациент в стабильном состоянии с открытым больничным листом для дальнейшего амбулаторного лечения. К этому моменту его пищеварительная система адаптировалась к новому состоянию, и ее функционирование восстановлено. В рекомендациях подробно указываются необходимые реабилитационные мероприятия, медикаментозное лечение, диета. С больным обсуждается, какой режим он должен соблюдать, что кушать, чтобы избежать рецидива.
Последствия операции
Современная медицина достигла больших успехов в области хирургии. Большинство операций проходит успешно и пациенты быстро восстанавливаются. Но, к сожалению, бывают и неприятные последствия хронического панкреатита по вине пациента, медицинского персонала или независящих ни от кого обстоятельств:
- Анемия, связанная с большой потерей крови во время операции. Такое случается, если во время хирургического вмешательства были случайно задеты крупные сосуды или у пациента нарушения свертываемости крови. Для предотвращения этого явления перед операцией всегда берут кровь для коагулограммы и, при необходимости, вводятся специальные препараты для улучшения свертываемости. В случае, когда потеря крови все же произошла, человеку проводят вливание крови или ее компонентов.
- Загноение шва. Часто случается у больных с сахарным диабетом, а также при нарушениях перевязывания, не соблюдении гигиенических правил. В случае нагноения, рану промывают, выводят гной и, при необходимости, устанавливают дренаж.
- Послеоперационные кровотечения. Наступают при некачественном наложении швов, нарушениях свертываемости крови, нарушении пациентом больничного режима, занесении инфекции, сахарном диабете. Как правило, случаются в первые дни после операции, когда больной еще в стационаре. Лечение проводится хирургическим путем.
- Послеоперационный шок. Очень часто наступает после операции, когда перестает действовать наркоз или анестезия. Пациент начинает чувствовать сильную боль, может подниматься давление или останавливаться дыхание. Для того чтобы предотвратить эти пагубные последствия, первые сутки после операции человек находится в реанимации под неусыпным контролем врачей. Пациенту дают по требованию обезболивающее, в случае необходимости подключают к аппарату искусственного дыхания или дают кислородную подушку.
- Инфицирование во время операции. На сегодняшний день такое случается крайне редко, когда во время хирургического вмешательства попадает инфекция в операционное поле. Для того чтобы этого избежать, все инструменты стерилизуют в автоклаве, воздух очищают ультрафиолетом и ионизируют, а материалы используют одноразовые и стерильные.
Внимание! Если инфицирование все же произошло, у пациента поднимается температура и возникают болевые ощущения. В случае своевременного оказания помощи пагубных последствий можно избежать, но если не придать значения симптомам, осложнение может перейти в перитонит и даже сепсис.
Проведение операции
Учитывая, что поджелудочная железа окружена такими важными для организма образованиями, как чревная и верхняя брыжеечная артерии, брюшная аорта, ворота селезенки, нижняя полая вена и общий желчный проток, а ее вес составляет всего 65-80 грамм, становится очевидным, что выполнение панкреатэктомии характеризуется высоким уровнем сложности и требует от хирурга особых навыков и мастерства.
При проведении операции применяется общая анестезия, инъекция которой вводится в руку внутривенно и блокирует боль, поддерживая пациента в состоянии сна. Хирург, сделав разрез в брюшной полости, удаляет пораженную железу, а также, при необходимости, и другие близлежащие органы. По окончании процедуры врач закрывает разрез скобами или швами.
Во время проведения операции в брюшную полость может быть помещен дренаж, через который будет происходить вывод накапливающейся жидкости наружу. При необходимости для энтерального питания из кишечника можно вывести дополнительную трубку.
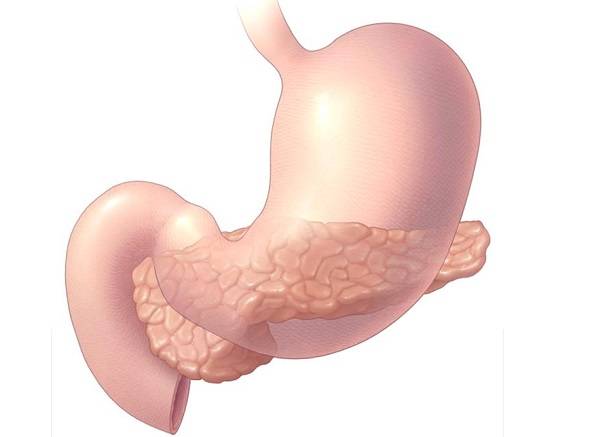
В случае, когда необходимо удалить лишь часть поджелудочной железы, хирург выполняет операцию с применением лапароскопии. Этот метод предполагает использование лапароскопа – прибора с камерой и источником света – и миниатюрных хирургических инструментов, с помощью которых врач проводит частичную панкреатэктомию через небольшие отверстия.
По окончании операции, которая в зависимости от размера удаляемой части поджелудочной железы длится 5-8 часов, дыхательную трубку можно убрать, а пациента – направить в послеоперационную палату.
Замещающая ферментная терапия
После удаления поджелудочной железы пациенту назначается комплексная ферментная и инсулиновая терапия. Главной задачей ферментной терапии является стимулирование выработки ферментов, участвующих в процессе усвоения принятой еды. Назначают препараты, в состав которых входит панкреатин. Чаще всего назначают Микразим, Вестал, Креон. Данные ферментативные препараты нормализуют пищеварение, работу кишечника и стул, устраняют вздутие, тошноту и дискомфорт в желудке. Ферментативные средства практически не вызывают негативной реакции организма. Они замещают работу поджелудочной железы, выделяя в пищеварительный тракт амилазу и липазу. Принимать ферменты нужно с каждым приемом пищи в индивидуально подобранных дозах.
Рекомендуем к просмотру видео о поджелудочной железе
Поджелудочная железа – одна из важнейших частей тела человека. Она представлена в единичном экземпляре и является незаменимым компонентом организма. Располагается немного ниже желудка, в «подкове» 12-перстной кишки. Выполняет следующие важнейшие функции:
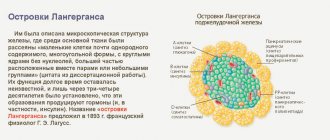
Секреция пищеварительных ферментов (липаза, трипсин, химотрипсин, амилаза, нуклеаза и другие). Орган является главным «цехом» по производству веществ для переваривания пищи. Без него человек не смог бы жить, поскольку белки, жиры и углеводу попросту не усваивались. Секреция инсулина и глюкагона – гормонов, которые соответственно снижают и повышают количество сахара в крови. Для этого существуют особые эндокринные В-клетки, которые группируются в островки Лангерганса. Именно они обеспечивают нормальный уровень глюкозы у здоровых людей. Если вырезать железу, тогда 100%-но сформируется сахарный диабет 1-ого типа.
Возможные последствия в послеоперационный период после удаления ПЖ
Большие проблемы возникают, если железа удалена полностью. Ферменты, вырабатываемые ПЖ, приходится дополнить медицинскими препаратами, в состав которых входят вещества, полученные из ПЖ крупного рогатого скота.
Для поддержания уровня инсулина больному назначаются инъекции искусственного инсулина. Некоторые негативные реакции возможны после анестезии. Больной может жаловаться на головокружение и тошноту. Опасным осложнением является внутреннее кровотечение. Возможно, также развитие серьезных нарушений в организме.
Функции органа
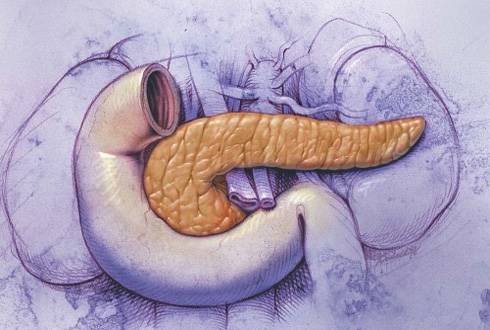
Поджелудочной железе принадлежит важная роль в обеспечении нормальной жизнедеятельности человека. Среди выполняемых ею функций – выделение пищеварительных ферментов и синтез гормонов, в том числе глюкагона и инсулина, недостаток которых приводит к развитию сахарного диабета. В связи с этим сегодня многих людей волнуют вопросы о том, безопасно ли удалять поджелудочную железу, и можно ли полноценно жить после проведения такой операции?
Показания для удаления
Операция, во время которой удаляется поджелудочная железа или ее часть, называется панкреатэктомией.
Как правило, без хирургического вмешательства можно проводить лишь лечение воспаления этого органа. Прямым же показанием для проведения операции на нем с целью улучшения состояния больного или его полного излечения является наличие таких заболеваний, как:
ложная киста; хроническое воспаление; доброкачественная или злокачественная опухоль.
В некоторых случаях приходится удалять не только поджелудочную железу, но и близлежащие органы, в том числе:
желчный пузырь; селезенку; часть желудка или тонкой кишки; лимфатические узлы.
Удаление частей
Статистика свидетельствует о том, что 80% онкологии поджелудочной железы локализируется в области ее головки. Если опухоль можно удалить, выполняется оперативное вмешательство, при котором производится удаление головки. Оперативное вмешательство всегда имеет серьезные последствия, даже когда удаляется не весь орган. После обнаружения патологии в области головки удаляют и ее, а при поражении селезенки удаляется хвост и селезенка единым комплексом.
Прогноз после оперативного вмешательства в области головки или хвоста благоприятен. После оперативного вмешательства потребуется также специальное питание, особенно в первый период после операции.
Проведение операции
Учитывая, что поджелудочная железа окружена такими важными для организма образованиями, как чревная и верхняя брыжеечная артерии, брюшная аорта, ворота селезенки, нижняя полая вена и общий желчный проток, а ее вес составляет всего 65-80 грамм, становится очевидным, что выполнение панкреатэктомии характеризуется высоким уровнем сложности и требует от хирурга особых навыков и мастерства.
При проведении операции применяется общая анестезия, инъекция которой вводится в руку внутривенно и блокирует боль, поддерживая пациента в состоянии сна. Хирург, сделав разрез в брюшной полости, удаляет пораженную железу, а также, при необходимости, и другие близлежащие органы. По окончании процедуры врач закрывает разрез скобами или швами.
Во время проведения операции в брюшную полость может быть помещен дренаж, через который будет происходить вывод накапливающейся жидкости наружу. При необходимости для энтерального питания из кишечника можно вывести дополнительную трубку.
В случае, когда необходимо удалить лишь часть поджелудочной железы, хирург выполняет операцию с применением лапароскопии. Этот метод предполагает использование лапароскопа – прибора с камерой и источником света – и миниатюрных хирургических инструментов, с помощью которых врач проводит частичную панкреатэктомию через небольшие отверстия.
По окончании операции, которая в зависимости от размера удаляемой части поджелудочной железы длится 5-8 часов, дыхательную трубку можно убрать, а пациента – направить в послеоперационную палату.
Показания для удаления
Операция, во время которой удаляется поджелудочная железа или ее часть, называется панкреатэктомией.
Как правило, без хирургического вмешательства можно проводить лишь лечение воспаления этого органа. Прямым же показанием для проведения операции на нем с целью улучшения состояния больного или его полного излечения является наличие таких заболеваний, как:
ложная киста; хроническое воспаление; доброкачественная или злокачественная опухоль.
В некоторых случаях приходится удалять не только поджелудочную железу, но и близлежащие органы, в том числе:
желчный пузырь; селезенку; часть желудка или тонкой кишки; лимфатические узлы.