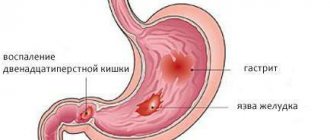
Доброкачественные опухоли двенадцатиперстной кишки встречаются редко.
Так, по данным клиники Мейо (США) на 6044 случаев опухолевого поражения этого органа лишь в 44 случаях имели место доброкачественные новообразования.
Они в среднем составляют 20,3 % всех доброкачественных опухолей тонкой кишки.
По данным A.Essinger (1963) при вскрытии они встречаются в 0,002% случаев.
Доброкачественные опухоли двенадцатиперстной кишки весьма разнообразны по своему происхождению и морфологическим характеристикам. Наиболее распространенными являются аденомы и аденоматозные полипы, а также лейомиомы и липомы, составляющие от 13 до 19,8%.
Мы наблюдали 36 больных с доброкачественными опухолями двенадцатиперстной кишки. Аденоматозные полипы были у 22 больных, лейомиомы — у 6, неврилеммомы — у 5, карциноиды — у 4, липома — у 1 больного.
Причины
Точные причины развития злокачественных новообразований до конца не изучены. Но есть доказанные факторы, которые, по мнению ученых, способствуют развитию опухолевых процессов:
- хронические воспалительные процессы в 12-перстной кишке (хронический дуоденит, язвенная болезнь, болезнь Крона);
- наследственная предрасположенность (полипы в кишечнике являются первыми элементами, склонными к малигнизации);
- неправильное питание (злоупотребление жирной, жареной, копченой пищей, а также продуктов, содержащих большое количество красителей. Дефицит овощей и фруктов, богатых клетчаткой);
- чрезмерное употребление спиртсодержащих напитков, курение. Доказано негативное воздействие спиртов и никотина на клетки органов пищеварительной системы;
- доброкачественные новообразования, которые не были подвергнуты своевременному лечению;
- другие заболевания органов ЖКТ: желчекаменная болезнь, кишечные энтеропатии, болезнь Гарднера, сахарный диабет, панкреатит и другие;
- вирусные заболевания. Некоторые из вирусов способны менять клеточный геном;
- снижение защитных сил организма. При снижении иммунитета клетки лимфоциты не способны бороться с раковыми клетками.
Классификация
Раковая опухоль в 12 перстной кишке встречается не так редко. Чаще всего она прорастает в нее из желудка или других органов. По характеру роста различают экзофитные и эндофитные опухоли. Экзофитные это те, которые прорастают в просвет полого органа, эндофитные за его пределы.
По результатам гистологии можно разделить заболевание на следующие виды:
- слизистый рак (аденокарцинома). Образуется из клеток слизистой оболочки;
- перстневидный рак (перстневидноклеточный). В клетках собирается большое количество муцина;
- аденогенный рак. Раковые клетки сильно отличаются от здоровых;
- лимфосаркома. Злокачественное новообразование, которое появилось из лимфатических клеток;
- лейомиосаркома. Злокачественная опухоль из гладких мышечных клеток;
- неврилеммома. Новообразование, образованное вспомогательными клетками нервной ткани;
- фибросаркома. Образуется из соединительной ткани.
При раке 12-перстной кишки чаще всего диагностируется слизистая аденокарцинома (около 80%).
По месту локализации разделяют 3 вида опухоли:
- опухоль, которая расположена в нисходящем отделе 12-перстной кишки (периампулярный рак);
- рак, локализованный в верхней горизонтальной области кишки (супрапаппилярный рак);
- новообразование, локализованное в нижней горизонтальной области кишки (прееюнальный рак).
Чаще всего любая опухоль локализуется там, где больше вероятность раздражения слизистой оболочки органа агрессивной средой (желудочный и поджелудочный сок, желчь).
Как и любое другое онкологическое заболевание, рак 12-перстной кишки делится на несколько стадий:
- I стадия. Новообразование незначительного размера. Разрастается из слизистого и подслизистого слоев. Метастазов нет;
- II стадия. Опухолевидное новообразование начинает прорастать в мышечный слой, при этом, не затрагивая соседние органы.
- III стадия. Новообразование имеет большой размер, который выходит за пределы 12-перстной кишки.
- IV стадия. Раковая опухоль может иметь любой размер. Отличительной чертой является образование метастазов.
Рак двенадцатиперстной кишки: симптомы ранней и поздней стадии
У людей старшего возраста развитие рака двенадцатиперстной кишки является одним из самых распространенных и опасных онкологических заболеваний. Болезнь прогрессирует стремительно, поэтому важно своевременно поставить правильный диагноз и начать полноценное лечение.
Этиология заболевания
В большинстве случаев опухоль развивается в сосочковой области. В верхнем отделе кишечника новообразования появляются только в 16% случаев.
Онкология 12-перстной кишки в исключительных случаях приводит к метастазам, поэтому определенные шансы на выздоровление отмечаются у пациентов.
При поражении только одного органа и прилегающих лимфоузлов отмечаются хорошие шансы на выздоровление при правильном своевременном лечении.
Обычно выздоровление наступает только на начальном этапе заболевания. К тому же рак 12-перстной кишки иногда становится следствием онкологии желудка или поджелудочной железы.
Причины
К настоящему времени не выявлена причина новообразований 12-перстной кишки. Отмечаются определенные факторы, которые повышают риск развития патологических процессов.
- Болезнь Крона. Хроническое заболевание поражает желудочно-кишечный тракт. В дальнейшем возникает повышенный риск развития онкологического процесса.
- Наследственный фактор. Часто по наследственности передаются полипы кишечника, которые могут привести к разрастанию злокачественных клеток. Также отмечается повышенный риск, если близкие родственники страдали онкологией.
- Вилезные (ворсинчатые) аденомы. Такие новообразования являются доброкачественными, но они могут привести к онкологии. Аденомы отличаются мягкой консистенцией и могут достигать больших размеров.
- Вредные привычки. Часто больные люди страдают вредными привычками, которые негативно влияют на общее состояние здоровья и приводят к ухудшению самочувствия.
- Несбалансированное и нерациональное питание. В рацион часто включают соленую, копченую пищу, отказываются от овощей и фруктов. Такие изменения рациона негативно влияют на ЖКТ и рано или поздно могут привести к раку.
Вышеперечисленные причины развития онкологических процессов являются основными, поэтому важно понимать необходимость проведения правильных лечебных мероприятий.
Классификация
При появлении признаков рака двенадцатиперстной кишки нужно понимать, что онкология может развиваться по разной схеме. В каждом случае отмечается повышенный риск проявления нежелательной симптоматики.
По типу роста
Рост опухоли может происходить по-разному:
- экзофитная: опухоль растет в просвет кишки;
- эндофитная: растет за пределы кишки.
Вне зависимости от направления роста, отмечаются серьезные риски для состояния здоровья.
По локализации
По локализации опухоль разделяют на 3 основные разновидности:
- Периампулярный рак. В этом случае опухоль находится в нисходящем отделе кишки.
- Супрапаппилярный рак. Новообразование располагается в верхней горизонтальной области кишки.
- Прееюнальный рак. Новообразование находится внизу кишки.
В большинстве случаев опухоль находится, где отмечается повышенная раздражительность слизистой оболочки желчью, а также желудочным и поджелудочным соком.
Общие клинические проявления
При развитии рака двенадцатиперстной кишки первые симптомы изначально практически не проявляются. На ранних этапах онкологии диагностировать заболевание затруднительно, вследствие чего диагноз сложно поставить и лечение часто начинается с опозданием.
- Опухоль в сосочковой области кишечника часто протекает без ярко выраженной симптоматики. Диагноз удается поставить только во время проведения планового обследования или на поздних стадиях, когда симптомы начинают проявляться. Люди страдают от затрудненного протекания желчи в кишечник, болевых ощущениях в правом подреберье, тошноты и отсутствия аппетита. При прогрессировании заболевания кожа и слизистые становятся желтыми, причем их оттенок меняется постепенно. Рано или поздно развивается панкреатит, так как отток желчи нарушается и органы ЖКТ работают плохо.
- Иногда опухоль находится в верхнем или нижнем горизонтальном отделе 12-перстной кишки. При таком раке двенадцатиперстной кишки симптомы будут другими. Может проявиться стеноз кишечника: тошнота, живот становится вздутым, появляется боль в правом боку под ребрами, изжога, отрыжка с кислым содержимым, ощущение тяжести. Развитие патологии приводит к кишечной непроходимости, причем больной страдает рвотой с примесью желчи, ощущением сдавливания в правом подреберье.
Также симптомы рака двенадцатиперстной кишки напоминают проявления других онкологических заболеваний:
- анемия;
- отсутствие аппетита;
- стремительное похудение без каких-либо явных причин для этого;
- апатическое состояние и чувство постоянной усталости;
- снижение работоспособности;
- повышение температуры тела;
- налет на языке белого цвета;
- обильное потоотделение.
Отсутствие аппетита – симптом рака двенадцатиперстной кишки
На поздних стадиях живот становится большим из-за новообразования. При онкологии также может начаться распад опухоли, который приведет к почернению каловых масс при дефекации.
Стадии заболевания
Рак 12-перстной кишки развивается поэтапно, причем каждая стадия обладает определенными симптомами.
- На первой стадии наблюдается опухоль небольших размеров, и она отделена от других тканей, находится в толще слизистой оболочки и подслизистого слоя 12-перстной кишки. Симптоматика может практически отсутствовать, вследствие чего своевременная постановка диагноза и дальнейшее начало лечения затрудняются.
- На второй стадии развивается опухоль, которая врастает в мышечные слои кишки. Однако спаянность с соседними органами отсутствует. В ближайших региональных лимфатических узлах появляются одиночные метастазы, которые снижают шансы на выздоровление.
- На третьей стадии размеры опухоли становятся значительными. Новообразование выходит за пределы стенки 12-перстной кишки и оно может прорастать в соседние органы. Иногда размеры опухоли остаются малыми, но при этом появляются многочисленные регионарные метастазы.
- На четвертой стадии размеры и характер опухоли могут быть любыми. Иногда появляются отдаленные метастазы.
Тяжесть онкологического заболевания оценивается по размеру и распространенности опухоли, наличии или отсутствии метастазов. Например, при раке луковиц двенадцатиперстной кишки прогноз может быть более неблагоприятным, чем при других процессах.
Диагностика
Диагностика обязательна перед началом лечения. Однако люди обычно задумываются о проведении обследования только при появлении симптомов рака, причем стадия может быть не первой.
- Изначально врач направит пациента на рентгенологический снимок. Сканирование кишечника позволит определить точное местоположение опухоли.
- Обязательно проводится ультразвуковое исследование органа для определения изменений слизистого эпителия кишечника.
- Также сдают анализы крови, кала, мочи. Эти обследования позволяют правильно определить особенности состояния здоровья и начать правильное комплексное лечение.
- Во многих ситуациях рекомендуют пройти компьютерную томографию или МРТ для правильной оценки состояния здоровья.
- Рекомендуется биопсия. В этом случае исследуют небольшой кусочек образования для определения особенностей структуры.
- ЭГДС – процедура, при которой берут биохимический анализ. Этот метод диагностики позволяет определить состояние желудка, 12-перстной кишки, желчных протоков, пищевода.
- Также сдают маркеры на онкологию, так как при опухолях двенадцатиперстной кишки и других заболеваниях кишечника онкомаркеры на рак позволяют узнать точный диагноз.
ЭГДС – метод диагностики рака двенадцатиперстной кишки
Комплексное обследование обязательно проводится для начала успешного лечения заболевания.
Способы лечения
Лечение должно быть комплексным. На ранней стадии заболевания отмечаются хорошие шансы на выздоровление.
Хирургическое вмешательство
Для удаления опухоли требуется проведение операции. Частично удаляется 12-перстная кишка.
Операция проводится у пациентов до 75 лет при отсутствии метастазов, тяжелого течения хронических заболеваний.
Оперативное вмешательство может проводиться по разным схемам.
- Самая сложная операция проводится в тех случаях, когда опухоль распространяется на дуоденальный сосок и общий выводной проток. В этом случае удаляют часть 12-перстной кишки, головки и протока поджелудочной железы. В противном случае операция будет малоэффективной.
- Циркулярная резекция проводится при небольшой опухоли. В этом случае удаляется пораженный участок. В дальнейшем функция органа может быть восстановлена.
Метод оперативного вмешательства определяется в индивидуальном порядке с учетом состояния здоровья пациента.
Химиотерапия
Такое лечение проводится до или после операции. Используются специальные препараты, позволяющие уничтожить клетки опухоли.
Лучевая терапия
Метод обычно помогает на ранних стадиях заболевания. Лучевая терапия притупляет рост атипичных клеток и способствует сохранению состояния больного на определенном уровне.
Лучевая терапия помогает лечить рак двенадцатиперстной кишки на ранних стадиях
Медикаментозное лечение
Препараты назначают в двух целях:
- уменьшение риска развития метастазов и появления новых злокачественных клеток;
- повышение иммунитета для того, чтобы организм боролся с заболеванием.
Препараты подбираются в индивидуальном порядке с учетом состояния здоровья пациента. При проведении лечения нельзя пользоваться народными средствами, так как они будут малоэффективными или окажутся опасными.
Паллиативное лечение
Паллиативная помощь позволяет улучшить состояние и продлить жизнь, несмотря на неизлечимость заболевания. Для этого используют симптоматическую и поддерживающую терапию. В сложных ситуациях пациенты вынуждены обращаться в хоспис, где будет организован круглосуточный контроль.
На поздних стадиях рака важно правильно проводить обезболивание, поддерживающую и лечебную, иммуностимулирующую терапию.
Прогноз
Важно знать, сколько живут при раке двенадцатиперстной кишки и от чего зависит продолжительность жизни, как долго может жить человек после постановки диагноза.
Если рак был обнаружен на 1 и 2 стадии, выживаемость в последующие 5 лет составляет 70%. В остальных случаях выживаемость составляет 15-20%.
Прогноз зависит от следующих факторов:
- тип новообразования;
- наличие или отсутствие метастазов;
- наличие заболеваний хронической формы;
- возраст пациента.
Диагноз желательно ставить, как можно раньше для гарантированно эффективного лечения. Поздние стадии заболевания затруднительно лечить.
Меры профилактики
Специфическая профилактика отсутствует. Рекомендуется придерживаться основных профилактических мер:
- Обязательно отказываются от алкоголя, курения.
- Рекомендуется рационально и сбалансированно питаться, так как жирная, калорийная, копченая пища приводит к перегрузке кишечника, желудка.
- Заболевания ЖКТ, которые могут привести к онкологии, рекомендуется лечить своевременно.
- Важными считаются профилактические осмотры у гастроэнтеролога людям старше 50 лет и с заболеваниями ЖКТ. Обследования проводятся раз в год.
Профилактические меры обязательны для тех, кто беспокоится о своем здоровье и стремится избежать онкологии 12-перстной кишки.
Источник: https://oonkologii.ru/rak-dvenadtsatiperstnoj-kishki-01/
Симптоматика заболевания
Клиническая картина рака 12-перстной кишки зависит от стадии заболевания. На начальных этапах болезнь может никак не проявляется, или некоторые симптомы можно спутать с другими патологиями ЖКТ. Спустя некоторое время начинают появляться ноющие боли в области эпигастрия и ощущения тяжести в нижней части живота. Характерным признаком рака двенадцатиперстной кишки являются «голодные боли», возникающие в период, когда у человека возникает чувство голода.
На поздних этапах развития болезни клиника более выражена. Развивается сильная интоксикация организма, проявляющаяся в виде:
- хронической слабости и сонливости. Нередки случаи появления депрессий, апатий, расстройства жизненного ритма, головные боли;
- ощущение жжения за грудиной и отхождение газов из пищевода и желудка;
- бледность и синюшность кожных покровов. Может возникнуть желтуха;
- сухость слизистых оболочек и беловатый налет на языке;
- периодические повышения температуры тела;
- внезапные боли в правом подреберье. Такой симптом часто путают с болезнями печени;
- повышенная потливость, особенно в период сна;
- ежедневная рвота, которая не приносит облегчения и непрекращающееся ощущение тошноты;
- при изъязвлении опухоли начинается кровотечение, при котором о и милена (черный жидкий стул);
- анемия (малокровие).
В период роста опухоли в просвете 12-перстной кишки, наблюдаются также изменения в поджелудочной железе в виде ее воспаления. Нередко у больных можно диагностировать панкреатит разной степени тяжести или панкреонекроз с образованием перитонита.
Рак двенадцатиперстной кишки. выживаемость – Рак Инфо
Рак двенадцатиперстной кишки – это злокачественная опухоль, расположенная в начальном отделе тонкого кишечника. Данная патология редко диагностируется в юном возрасте.
Наиболее часто ей подвержены мужчины и женщины старше 50 лет.
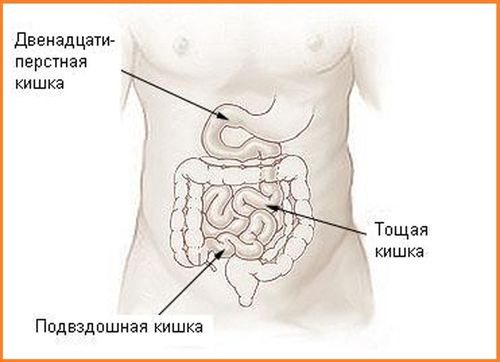
Рак двенадцатиперстной кишки: расположение, симптомы и признаки
Строение 12 перстной кишки
Рак тонкой кишки – это развитие онкоопухоли в отделах тонкого кишечника:
- двенадцатиперстной (12 перстной) кишки;
- подвздошной;
- тощей кишки.
У мужчин и женщин одинаково часто встречается рак 12 перстной кишки, редко — тощей и подвздошной.
Эпителий дуоденальных желез и крипт кишечника является местом дислокации раковой клетки, реже – поверхностный эпителий. Поэтому рак двенадцатиперстной кишки сходен (ДПК) с проявлениями злокачественных опухолей в большом дуоденальном сосочке, головке поджелудочной железы и общем желчном протоке.
Рак кишечника и желудка метастазирует чаще, чем рак двенадцатиперстной кишки, первые симптомы ее метастаз проявляются у 15-20% больных в регионарных лимфатических узлах рядом с головкой поджелудочной железы и воротами печени.
При развитии онкологии ДПК редко можно заметить симптомы опухоли кишечника на ранней стадии, как и генерализацию рака по брюшине с гематогенными метастазами.
Однако отмечены случаи прорастания множественных метастаз при первичной онкоопухоли ДПК маленького размера в головке поджелудочной железы на фоне механической желтухи.
Практически невозможно на ранних стадиях диагностировать рак 12 перстной кишки, симптомы онкоопухоли на ее слизистой оболочке не проявляются и больной ни на что не жалуется. Опухоль может развиваться в различных ее местах. При увеличении опухоли общие признаки рака двенадцатиперстной кишки проявляются:
- постепенным развитием малокровия;
- потерей аппетита и похуданием;
- понижением трудоспособности.
При росте, онкологическая опухоль захватывает почти всю кишечную стенку, суживает просвет кишки. Также суживают просвет желчного протока и соска перипапиллярные опухоли, располагаемые рядом с большим дуоденальным соском.
Они проявляются раньше, чем новообразования ДПК в других зонах, по мере вовлечения стенки и соска в инфильтрирующий рост. При этом проток выше опухоли расширяется, задерживается или слабо поступает желчь в кишечник.
В этом случае рак двенадцатиперстной кишки, проявляется следующими симптомами и признаками:
- болью в зоне подложечки и под ребрами справа;
- тошнотой, снижением и потерей аппетита;
- развитием желтухи.
Если нет показаний при диагностике, указывающих на болезни печени и желчного пузыря, тогда эти симптомы указывают на рак кишечника. Их относят к проявлению онкоопухоли в большом дуоденальном соске.
В этот период чрезвычайно сложно провести дифференциальную диагностику и выяснить, где возникли онкологические заболевания.
Опухоли могут быть в самой ДПК, дуоденальном соске, общем желчном протоке или в головке поджелудочной железы
Во время роста опухоли ДПК, поджелудочная железа также изменяется и воспаляется, что проявляется панкреатитом разной тяжести или панкреонекрозом с наличием перитонита. Симптоматология стеноза может проявляться при онкоопухолях в супрапапиллярном и верхнегоризонтальном отделах ДПК. Скиррозная форма онкоопухоли постепенно деформирует и суживает просвет в верхней горизонтальной зоне кишки.
В этом случае больные будут жаловаться на признаки, сходные со стенозом пилородуоденальной зоны на фоне язвенной болезни:
- дискомфорт в желудке;
- тошноту и рвоту;
- тупые настырные боли под правыми ребрами или в зоне солнечного сплетения;
- вздутие живота и расширение кишечника;
- повышенную кислотность, что проявляется отрыжкой или изжогой.
Если больной уже лечил ранее язву желудка или ДПК, тогда стеноз относят к осложнению язвы. Если заболеваний желудка или ДПК, включая язву, не наблюдалось в течение жизни, тогда подозревают рак ДПК.
Провести пальпацию опухоли, особенно стелющейся формы, удается не всегда.
При вышеуказанных симптомах часто подозревают рак толстой кишки, в частности рак ободочной кишки поперечной из-за близкого расположения к 12-перстной кишке.
Причины онкозаболевания и предраковые заболевания двенадцатиперстной кишки
Причины рака кишечника до сих пор окончательно не изучены. Исследователи могут предполагать только о факторах риска возникновения онкоопухолей, включая колоректальный рак кишечника. Этот диагноз объединяет онкологию толстой кишки: рак прямой кишки, рак сигмовидной кишки и рак слепой кишки.
Кишечник начинается с 12-перстной кишки и к факторам риска ее онкологии относят:
- хроническое воспаление ЖКТ – болезнь Крона;
- диффузный полипоз кишечника, передаваемый по наследству. Это небольшие опухолевидные разрастания клеток в виде разных по форме и размеру полипов, что выпячиваются в просвет кишечника;
- доброкачественные вилезные мягкие аденомы в виде цветной капусты, достигающие больших размеров;
- наследственность: при наличии онкоопухолей у родственников;
- злоупотребление острой, соленой и копченой пищей, кофе, мясом, животными жирами и вредными привычками: алкоголем и курением;
- нерациональное питание с недостатком овощных и фруктовых продуктов;
- сахарный диабет, панкреатит хронического течения, желчекаменная болезнь.
Предраковые болезни двенадцатиперстной кишки
Существуют противоречивые мнения у медиков по поводу язвенного заболевания ДПК, как ее предракового состояния.
Больные жалуются на боли вверху живота с отдачей в подреберья справа и слева, в область поясничного и грудного отдела позвоночника, лопатку и грудную клетку слева.
Боли сопровождаются изжогой, тошнотой и рвотой, кислой отрыжкой и склонностью к запорам. По симптоматике рак ДПК внешне похож на язву, поэтому различить эти заболевания трудно.
Причины и предраковые болезни рака 12 перстной кишки
Медики считают, что для того, чтобы язва переродилась в рак, необходимы соответствующие условия, как длительные рецидивы болезни при отсутствии адекватной терапии, генетическая предрасположенность.
Считается, что язва дает начало раку, но может возникнуть и на его фоне.
Возможной причиной перерождения язвы в рак может стать нарушенный процесс размножения и роста клеток (взросления) в очаге воспаления хронической язвы.
Другие авторы считают, что склонность к перерождению (малигнизации) язвы ДПК в рак минимальна, как и доброкачественных полипов (до 15%). При множественном полипозе вероятность перехода в рак повышается до 30%.
При подозрении на рак кишечника, в частности 12-перстной кишки, важно выявить у пациентов не только предраковые заболевания, но и предраковые изменения в органах пищеварения в целом. Например, беспокоиться стоит при наличии хронических заболеваний с метаплазией и дисплазией:
Поэтому проводится гистологическое изучение биопсии слизистых оболочек в пищеводе, желудке, ДПК, толстой и тонкой кишке, а также биоптата поджелудочной, печени. Маркером возможной малигнизации в органах пищеварения является дисплазия печеночных клеток из биоптата.
Виды и формы рака двенадцатиперстной кишки
Первичный рак ДПК встречается редко и составляет 0,5% всех случаев онкоопухолей. В связи с прорастанием онкоопухолей из соседних органов может развиваться вторичный рак ДПК.
По формам (типу роста) рак встречается:
- экзофитный – растущий в просвет кишки;
- эндофитный – растущий за пределы ДПК.
Чаще диагностируют аденокарциному, реже – рак перстневидноклеточный, недифференцированный. На долю экзокринного рака, поражающего среднюю треть ДПК приходится 65-75% случаев. При этом опухолью поражаются стенки кишки, сужается их просвет, что приводит к кишечной непроходимости.
При появлении узла, растущего кнаружи, возможно кишечное кровотечение, особенно при первичном раке. Часть опухолей ДПК становятся причиной механической желтухи, 10-30% распространяют метастазы в лимфатические узлы, лежащие рядом.
В ДПК различают три локализации опухолей:
- нисходящий отдел и околососочковая область, что относят к периампулярному и перипапиллярному раку большого сосочка (в 75% случаев), возникшему из эпителия поджелудочной железы или желчного протока;
- верхняя горизонтальная часть ДПК (рак супрапапиллярный, 16%);
- нижняя горизонтальная часть ДПК (рак инфрапапиллярный или прееюнальный, 9%).
К остальным видам рака 12-перстной кишки относят:
- лимфосаркому, возникшую из онкоклеток лимфатической ткани;
- лейомиосаркому, растущую из гладких мышц;
- фибросаркому из клеток соединительной ткани;
- злокачественную невриному – из оболочки нервов.
Стадии рака двенадцатиперстной кишки
Согласно Клинической классификации опухолей (описана в статье Рак почек — классификация, виды типы, формы) рак ДПК бывает 4-х стадий:
- 1 стадия рака двенадцатиперстной кишки имеет небольшой размер и четкое отграничение от других тканей. Располагается внутри слизистой оболочки и в подслизистом слое ДПК. Регионарные метастазы и новые очаги онкоклеток не наблюдаются.
- Рак двенадцатиперстной кишки 2 стадии увеличивается в размере от 2 до 5 см, врастает в слои мышц ДПК, но не нарушает соседние органы. Дает одиночные метастазы в регионарные лимфатические узлы.
- На 3 стадии опухоль приобретает значительные размеры (более 5 см), выходит за пределы стенки кишки и врастает в соседние органы. Может быть менее 5 см, но давать множественные регионарные метастазы.
- 4 стадия рака 12 перстной кишки приобретает разные размеры и характер. Имеет отдаленные метастазы.
Классификация TNM
Тяжесть опухолевого процесса оценивается по нескольким критериям (размер и распространенность опухоли, метастазы в лимфатических узлах и отдаленных органах). Для этого используется классификация TNM (Tumor (опухоль) Nodulus (узел) Metastasis (метастазы (распространение) в другие органы)).
T — размер и распространенность опухоли двенадцатиперстной кишки:
- T1 — опухоль начинает прорастать через внутреннюю стенку 12-перстной кишки;
- T2 — опухоль начинает прорастать в мышечный слой стенки 12-перстной кишки;
- T3 — опухоль начинает прорастать через поверхностную оболочку 12-перстной кишки;
- T4 — опухоль полностью проросла через стенку 12-перстной кишки.
N — наличие раковых клеток в лимфатических узлах:
- N0 — раковые клетки в лимфатических узлах отсутствуют;
- N1 — раковые клетки обнаруживаются в 1-2 лимфоузлах рядом с 12-перстной кишкой;
- N3 — раковые клетки обнаруживаются в 3-6 рядом расположенных лимфоузлах.
- M0 — рак не распространился на другие органы;
- M1 — рак распространился на отдаленные от 12-п.
Диагностика рака двенадцатиперстной кишки
Как определить рак кишечника? Первоначально, необходимо провести анализ семейного анамнеза на наличие онкозаболеваний и болезней органов ЖКТ. Затем исследуют анамнез жизни больного: болезни и вредные привычки и питание.
Чтобы подтвердить рак кишечника, диагностика кожных покровов, слизистых всех органов: полости рта и носа, глаз необходима для подтверждения желтухи и кахексии (истощения).
Также, большое значение в диагностике имеет анализ крови при раке кишечника: анемию (малокровие) определяют по общему анализу крови. В результате лабораторных исследований:
- из крови при онкологии кишечника помогает выявить онкомаркеры – особые белки, что выделяются при опухолях, развернутый анализ – повышенный уровень альбумина (белка);
- общий анализ мочи также может определить белок (протеинурию) и эритроциты – красные кровяные тельца (эритроцитурию);
- анализ кала выявляет кровь в каловых массах.
Колоноскопию, как инструментальный метод, проводят эндоскопом. При этом осматривают и оценивают внутреннее состояние кишечника.
Как проверить кишечник на онкологию без колоноскопии:
При ирригоскопии используют рентген и контрастное вещество, предварительно очищают кишечник. Исследование провидится двойное: желудка и ДПК. В эндокапсулу встраивают видеокамеру для изучения структуры ЖКТ и обнаружения патологии.
Этот вид диагностики проводят при болях в животе, скрытых кровотечениях и подозрениях на онкообразования. Пациент глотает капсулу на тощий желудок.
Через 8 часов капсула выходит с каловыми массами, а за это время происходит запись всех нарушений в желудке и кишечнике.
Ректороманоскопом обследуютсм кишечника посредством заднего прохода больного, затем берут материал для биопсии. Это назначают при полипах и других новообразованиях в прямой кишке.
Компьютерная томография – виртуальный способ проведения колоноскопии без контрактного вещества и введения внутрь приборов. Определяют степень сдавливания органов опухолью. Выявляют опухоль МРТ – более точным методом, чем КТ.
При ЭГДС врач исследует эндоскопом внутреннюю поверхность пищевода, желудка, ДПК и берут фрагмент органа для биопсии. УЗИ указывает на наличие опухоли и метастазов.
Дополнительно исследуют грудную клетку рентгеном для определения метастазов и вторичного рака. Проводят осмотры у гастроэнтеролога и терапевта.
Методы лечения и продолжительность жизни при раке двенадцатиперстной кишки
Лечение рака двенадцатиперстной кишки проводят гастропанкреатодуоденальной резекцией (ГПДР). При этом удаляют близлежащие лимфоузлы. При маленьких опухолях (менее 1 см): эндокринноклеточных и неэпителлиальных престарелым пациентам с наличием отягощенных заболеваний иссекают опухоли и удаляют часть ДПК. Оперативное вмешательство в этом случае будет нерадикальным.
Источник: https://rak-info.ru/drugoe/rak-dvenadtsatiperstnoj-kishki-vyzhivaemost.html
Методы диагностики
Диагностика, назначаемая для постановки диагноза, основана на сборе анамнеза. Врачу необходимо знать жалобы пациента, он проводит осмотр и изучает результаты анализов. Практически всем больным назначаются инструментальные методы обследования.
К инструментальным методам относятся:
- фиброгастродуоденоскопия;
- УЗ исследование;
- компьютерная томография;
- магниторезонансная томография.
ФГДС – это метод диагностики, которые позволяет при помощи эндоскопа исследовать верхние отделы пищеварительного тракта, включая 12-перстную кишку. Также с его помощью можно взять кусочек материала для проведения биопсии. В наше время является одним из достоверных методов диагностики и позволяет поставить диагноз в самые кротчайшие сроки. Проводится процедура натощак (последний прием не раннее 12 часов), не рекомендуется принимать лекарственные средства, курить (никотин способствует повышенному выделению соляной кислоты).
До начала операции разрешается за 2-3 часа выпить слабо заваренный чай или минеральной негазированной воды. Есть ряд противопоказаний к проведению обследования: психические расстройства, заболевания гортани и глотки в острой стадии, увеличение шейных лимфатических узлов, острый инфаркт миокарда, нарушение свертываемости крови, сужение просвета пищевода, серьезные заболевания щитовидной железы, обострение бронхиальной астмы.
Бывают случаи, когда проведение ФГДС необходимо и проводится в срочном порядке, несмотря на наличие противопоказаний. В этом случае пациент будет находиться в стационарных условиях, где при необходимости ему немедленно будет оказана первая помощь. Осложнениями могут быть кровотечение, перфорация пищевода, желудка или 12-перстной кишки, занесении инфекции в пищеварительный тракт.
УЗИ – это метод диагностики, основанный на взаимодействии ультразвуковых волн и исследуемых тканей. С помощью УЗ можно выявить анатомическое и функциональное состояние 12-перстной кишки. Этот метод наиболее часто используют как первичную диагностику, так как с его помощью не всегда можно получить полную информацию о выявленной патологии. Чтобы получить достоверную информацию, в желудок предварительно вводят физ. раствор или другую жидкость.
За несколько дней до начала исследования необходимо придерживаться небольшой диеты: ограничить себя в употреблении свежих овощей и фруктов, жирных сортов мяса и рыбы, исключить прием бобовых, газированных и алкогольных напитков. Примерно за 8 часов до проведения процедуры отказаться от приема пищи, а перед началом ее выпить около литра любой жидкости (вода, чай, сок). Длительность процедуры, обычно, занимает не больше получаса. Никаких осложнений после проведения процедуры не наблюдается.
КТ и МРТ являются схожими методами диагностики. Это способы основаны на воздействии на ткани органов ядерного магнитного резонанса и получение данных на томографических снимках. Исследование проводится строго на пустой желудок, не рекомендуется даже прием жидкости. Перед началом процедуры необходимо убрать все металлические приборы: слуховые аппараты, имплантаты, убрать средства, кольца, серьги, цепочки и т.д. не допускается прохождение процедуры при работающем сотовом телефоне.
Противопоказанием для проведения КТ и МРТ является период вынашивания плода, детский возраст до 7 лет, боязнь замкнутого пространства, металлические фрагменты, которые невозможно снять (зубные и глазные имплантаты, кардиостимуляторы). Осложнений практически не наблюдается после проведения процедуры. Могут возникнуть аллергические реакции на контрастное вещество или повреждение органов, имеющих даже незначительные металлические элементы.
К лабораторным методам относятся:
- общий клинический анализ крови (уровень гемоглобина, наличие анемии, повышение ферментов печени из-за застоя желчи);
- кал на скрытую кровь (определение кровотечения на раннем этапе своего развития);
- кровь на онкомаркеры (специальный анализ на определение раковых клеток).
На основании собранной информации врач может поставить правильный диагноз и назначить эффективное лечение.
Диагностика злокачественных опухолей двенадцатиперстной кишки
Лабораторные исследования не предоставляют в распоряжение врача каких-либо специфических тестов. При раке и саркомах двенадцатиперстной кишки в крови наблюдается постепенное снижение количества эритроцитов и гемоглобина, иногда значительное.
Нередко отмечается нейтрофильный лейкоцитоз, в особенности, при околососочковой локализации опухоли с развитием холестаза и вторичного холангита. СОЭ увеличена до 20-50 мм в час. При прорастании опухоли в поджелудочную железу возможен тромбоцитоз.
При развитии полестаза, желтухи обнаруживается гипербилирубинемия, положительная реакция на желчные пигменты и уробилин в моче. Реакция на скрытую кровь в испражнениях часто положительная.
Исследования функций желудка у большинства больных выявляет гипосекрецию и гипоацидность желудочного сока. Наиболее низкие показатели характерны при поражениях проксимальных отделов двенадцатиперстной кишки. В дуоденальном содержимом можно обнаружить следы или более значительное содержание эритроцитов вследствие распада опухоли, большое количество лейкоцитов. Возможны находки атипичных клеток.
Лечение и прогноз выживаемости
На сегодняшнее время единственным методом лечения рака 12-перстной кишки является проведение хирургического вмешательства с последующей лучевой и химиотерапией, с целью исключения возникновения рецидивов.
Хирургическое лечение предусматривает удаление злокачественной опухоли. При этом вместе с ней иссекается часть здорового органа. Оперативное вмешательство проводится лицам до 75 –летнего возраста, за исключением случаев выявления метастазов. Опухоли III и IV стадии практически не оперируются из-за того, что на фоне оперативного вмешательства происходит снижение иммунитета, а это является толчком для быстрого роста опухоли и разрастанием метастазов в соседние органы и ткани.
Лучевая терапия (радиотерапия) представляет собой ионизирующую радиацию, направленную на очаг пораженной ткани, которая подавляет рост и активность раковых клеток. Проведение лучевой терапии имеет большое значение – значительно уменьшает риск возникновения метастазов.
Химиотерапия является также неотъемлемой частью лечения онкологических болезней. Суть процедуры заключается в приеме лекарственных средств, уничтожающих раковые клетки. При этом негативное воздействие на организм в целом сводиться к минимуму. Прием лекарств должен осуществляться исключительно под контролем врача-онколога.
Выживаемость среди всех пациентов, страдающих такой патологией, зависит от многих фактором. Пациентам, у которых онкология выявлена в первые 5 лет, и рак диагностируется I и II стадии, выживаемость составляет около 75%. При выявлении III и IV стадии, при условии удаления опухоли, выживаемость составит всего 20%.
Так же необходимо учитывать другие показатели: возраст пациента, тип опухоли, отсутствие сопутствующих болезней, наличие или отсутствие метастазов.
Важно! Рак 12-перстной кишки хорошо поддается лечению на ранних этапах своего развития, а для того, чтобы поставить диагноз, необходимо регулярно проходить медицинскую комиссию.
Профилактика новообразований
Начиная с малого возраста необходимо соблюдать некоторые правила, которые снижают риск развития онкологических болезней желудка и двенадцатиперстной кишки. Выполнять их не составит никакого труда и рекомендованы абсолютно всем:
- Разнообразить свой рацион овощами и фруктами;
- Употреблять большое количество клетчатки;
- Отказаться от вредных привычек: распитие спиртных напитков и курение;
- Регулярно заниматься спортом, вести здоровый образ жизни;
- пПри возникновении болезней желудка и 12-перстной кишки своевременно проводить лечение;
- Снижать риск постоянного присутствия излишней кислоты в желудке (изжоге), путем приема специальных лекарств и ограничений в еде;
- Проходить ежегодное обследование.
Выводы: рак 12 перстной кишки развивается очень медленно. Не стоит оставлять без внимания любое заболевание, связанное с пищеварительной системы, так как многие заболевания являются предшественниками онкологии. При регулярном обследовании высока вероятность диагностировать опухоль на раннем этапе развития. Так же поможет своевременное обращение к специалисту при появлении каких-нибудь неприятных симптомов. Выживаемость пациентов, у которых отмечается рак 1 и 2 стадии, довольно высока. Поэтому не стоит пренебрегать проведением лечения и бережно относиться к своему здоровью.