Поджелудочная железа – это паренхиматозный орган смешанной секреции, выполняющий следующие функции:
- выработка пищеварительного сока, необходимого для переваривания еды,
- образование гормонов, которые влияют на функционирование клеток организма (инсулин, глюкагон, соматостатин).
При нарушении работы поджелудочной возникает опасный недуг – панкреатит, прогноз которого зависит от определенных факторов. По статистике, взрослые мужчины страдают им чаще, чем женщины, и он может сократить длительность жизни человека.
Виды панкреатита
Выделяют 2 вида недуга:
- острый,
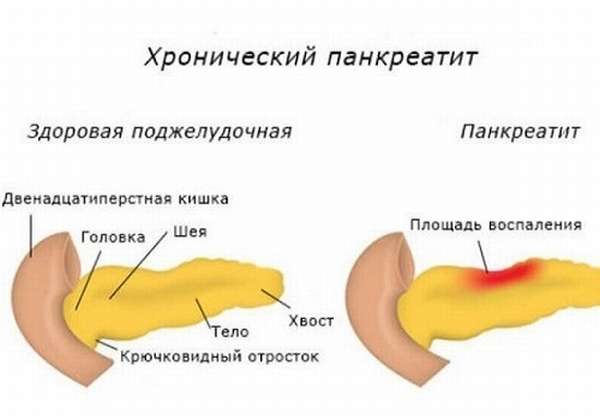
- хронический.
Острый панкреатит возникает впервые. Воспалительный процесс длится непродолжительное время и затрагивает клетки паренхимы, которые в результате повреждаются активированными ферментами.
Выделяют следующие типы острой формы:
- интерстициальный,
- геморрагический,
- гнойный,
- панкреонекроз.
Хронический панкреатит возникает после многократных повторений острой формы заболевания, но при начальных изменениях симптомы часто отсутствуют. Панкреатит беспокоит больных довольно продолжительное время, в результате чего ткань паренхимы замещается на рубцы, и ее поверхность становится поврежденной.
Выделяют следующие формы хронического вида:
- алкогольный,
- билиарный,
- токсический,
- инфекционный,
- ишемический,
- идиопатический.
Хронической стадии
Варианты течения хронического панкреатита:
- Отечно-интерстициальный (подострый).
- Фиброзно-склеротический (индуративный).
- Псевдотуморозный, с увеличением размеров поджелудочной железы.
- Паренхиматозный, с воспалением железистой ткани — паренхимы.
- Кистозный, с образованием кист до 15 мм в диаметре.
Классификация панкреатитов.
Выделяют следующие стадии развития болезни:
- начальная стадия — длится первые 1-5 лет;
- развернутая картина болезни с клиническими признаками — возникает через 5-10 лет;
- последняя стадия, с развитием осложнений — проявляется на 10-15 году от начала заболевания.
По клиническому проявлению хронический панкреатит протекает латентно (безболезненно) или имеет рецидивирующее течение.
Что влияет на продолжительность жизни при панкреатите?
Далёкие от медицины люди часто не знают, от чего зависит продолжительность жизни человека, имеющего в своем анамнезе панкреатит.
Наиболее значимыми причинами являются:
- Течение патологии. При острой форме вероятность наступления летального исхода выше, по сравнению с хронической.
- Тяжесть состояния. Чем тяжелее протекает недуг, тем больше риск, что он разовьется фатально.
- Наличие осложнений. Если происходит омертвление тканей, смерть наступает в 50% случаев. Внутренние органы не справляются с действием токсинов, развивается сердечная и почечная недостаточность. Иногда возникают кровотечения, которые также становятся причиной смерти.
- Сопутствующее заболевание: сахарный диабет, злокачественные опухоли, патология желчного пузыря и 12-перстной кишки, гельминтозы (у ребёнка). На фоне тяжелых нарушений в организме риск летального исхода возрастает.
- Возраст. Чаще всего смертельные случаи встречаются у пациентов старше 70 лет.
- Своевременность получения и качество медицинской помощи. Чем раньше врач начал лечить пациента с панкреатитом, прописывая ему адекватную терапию, тем больше шансов на благоприятный исход.
- Безукоризненное соблюдение назначений лечащего врача и диеты. Когда человек ответственно относится к собственному здоровью, принимает прописанные таблетки, выживаемость в таких случаях достигает 80%. Если он игнорирует врачебные рекомендации, не пьет лекарство, показатель снижается в 2 раза.
- Отказ от алкоголя. Исключение вредной привычки ведет к уменьшению повреждающего действия.
Особенности диагностики панкреатита у пожилых людей
Панкреатит у пожилых людей может обнаружить лишь врач-гастроэнтеролог. Однако дать точный прогноз о том, какое это заболевание конкретно, по внешним признакам практически невозможно. Обследование начинается с общего и биохимического анализов крови, а также анализа мочи и кала. Для панкреатита характерен недостаток белка, который можно определить по результатам биохимического анализа крови, и повышенный показатель жира, обнаруженный в кале.
Ультразвуковое исследование играет большую роль в диагностике панкреатита. С помощью него можно определить, насколько неравномерны доли органа, обнаружить наличие камней, кист, уплотнений, а также расширения протока. При выявлении панкреатита и постановке диагноза необходимо лечить заболевание.
Читайте материал по теме: Народные средства для пожилых людей: полезные рецепты
Сколько живут с хроническим панкреатитом?
Продолжительность жизни часто сокращается на 10–20 лет. Это связано с тем, что при неработающей железе организм не справляется с дополнительной нагрузкой. Каковы прогнозы лечения заболевания?
Согласно статистике, с острой формой и тяжелым течением заболевания летальный исход наступает в 30% случаев. У 15% людей наступает выздоровление, а оставшихся ожидает повторное обострение патологии (рецидив). Пациент с хронической формой и легким течением при адекватной терапии может прожить столько же, сколько и здоровый человек.
По данным наблюдений европейских специалистов, выживаемость людей в течение первых 10 лет заболевания составляет 70%, 20 лет – 45%. При появлении осложнений или необходимости проведения оперативного вмешательства она снижается. Если в пораженном органе развивается злокачественная опухоль, прогнозирование пропорционально уменьшается на 4% за 20 лет при условии того, что лечение проведено правильно.
Если больной ведет здоровый образ жизни и отказался от употребления алкоголя, то первые 10 лет он проживет в 80% случаев. Когда человек игнорирует все врачебные рекомендации, не соблюдает диету и не избавляется от вредных привычек, средняя продолжительность жизни выявляет снижение показателя в 2 раза.
Как проявляется панкреатит у пожилых людей
Пожилые люди сталкиваются с острым панкреатитом, если, в первую очередь, ощущают боль, которая имеет разный характер по интенсивности и может возникнуть в любой части брюшной полости. Порой она может быть такой сильной, что вызывает даже болевой шок. Болевые ощущения носят опоясывающий или сжимающий характер, могут возникать покалывания в почках или печени, причем это происходит либо периодическими приступами, либо постоянно на протяжении какого-то времени. На панкреатит у пожилых людей могут указывать такие симптомы:
- Периодическая рвота в небольшом количестве, которая может сопровождаться выделением желчи или крови.
- Парез кишечника, для которого характерна сильная боль, мягкость живота и отсутствие напряжения в мышцах. При таких показателях довольно сложно поставить диагноз.
- Обложенный язык.
- Кожа человека бледная и имеет синюшний окрас.
- Белки глаз становятся желтого цвета.
- Частый пульс, низкое артериальное давление.
- Отравление токсичными веществами.
- Повышается температура тела, однако в случае ослабленного организма она может оставаться в пределах нормы.
- Повышение температуры тела, но у ослабленных больных она может оставаться нормальной.
- Синдром Воскресенского – отсутствие пульса аорты брюшной полости.
Причина смертности при панкреатите
Болезнь характеризуется тяжестью течения и высоким риском наступления летального исхода. Чем опасно это состояние, и почему умирает пациент, рассмотрим далее.
Панкреонекроз
Панкреонекрозом называют осложнение, при котором происходит отмирание частей или всей поджелудочной железы. Основная причина такого состояния заключается в повреждении органа собственными ферментами и возникновении воспалительных процессов. Провоцирующими факторами считаются злоупотребление алкоголем, калькулезный холецистит, травмы брюшной полости и ранее перенесенные хирургические вмешательства.
Панкреонекроз отличается далеко не высокой выживаемостью: в 40–70% случаев наступает летальный исход. Если помощь не оказывается своевременно, показатель существенно возрастает.
Рак поджелудочной железы
Характеризуется агрессивным течением и быстрым распространением по всему организму. В большинстве случаев приводит к смерти. Если рак был обнаружен на операбельной стадии, проводится хирургическое вмешательство, при котором полностью удаляется орган или его больная часть. Причинами рака чаще всего являются: курение, неправильное питание, чрезмерный прием алкоголя, нарушение пищеварительной функции, генетические факторы.
Летальность после операции
Хирургическое вмешательство на поджелудочной отличается сложностью и высокими показателями смертности. Удаление органа связано с трудностями, так как он находится в близости с крупными сосудами, почками и обладает общим кровотоком с 12-перстной кишкой. Высокоактивные ферменты нередко переваривают ткань паренхимы, и на нее довольно сложно накладывать швы.
Пациенту приходится соблюдать постельный режим, проводя много времени в лежачем положении. Все это грозит развитием осложнений в послеоперационный период, из-за чего повышается угроза летального исхода. Если операция прошла успешно, пациента ждет долгий путь восстановления.
Диагностика
Очень непростое дело, но когда при рентгенографии брюшной полости в проекции поджелудочной железы видны камни, то это считается достаточным для выставления диагноза. А вот УЗИ для обнаружения хронического панкреатита не применяется из-за никакой информативности, железа не видна совсем.
Помогает поставить диагноз и следить за изменениями поджелудочной железы КТ, а вот МРТ много хуже по качеству.
Совпадает по чувствительности с КТ и эндосонография — комбинация эндоскопии с УЗИ, плюс сразу же можно взять пункцию из железы. При неопределённости инструментального обследования могут выполняться функциональные тесты, которые косвенно оценивают рабочие возможности органа при поздних стадиях, когда расцвела секреторная недостаточность, но их информативность оставляет желать лучшего.
Как продлить срок жизни?
Несмотря на опасность патологии, существуют способы, позволяющие улучшить примерный прогноз и подарить пациенту дополнительные годы жизни.
Профилактика и образ жизни
Помимо приема препаратов, которые лечащий доктор указывает в истории болезни, нужно придерживаться правил, предупреждающих прогрессирование недуга и риск возникновения осложнений. Благодаря соблюдению этих рекомендаций пациент проживет намного дольше.
Нужно уделять внимание не только физическому здоровью, но и психологическому. Специалисты советуют людям с патологией изменить свой образ жизни, избегать нервного перенапряжения и своевременно проходить врачебные осмотры.
Несмотря на положительные отзывы о применении средств народной медицины, предварительно всё-таки стоит проконсультироваться с лечащим врачом во избежание осложнений.
Рекомендуется придерживаться следующих правил:
- полностью исключить алкоголь, сигареты и наркотические вещества,
- умеренное занятие спортом,
- распорядок дня должен включать в себя полноценный ночной сон,
- выработка положительного настроя и устойчивости к стрессу.
Диета
Больные в домашней обстановке могут справиться с болью и тошнотой, уменьшив нагрузку на пищеварительную систему:
- Исключение из меню жирных, жареных и острых блюд. Следует отдавать предпочтение вареной, печеной или тушеной еде.
- Частое употребление пищи небольшими порциями. Желательно кушать не менее 6 раз в сутки, а объем одной порции не должен превышать 250 г. Перерыв между трапезами составляет 2,5–3 часа.
- Суточный объем углеводов не должен превышать 300 г, а жиров – 70 г. Они крайне вредно воздействуют на поджелудочную.
- Проведение обработки продуктов. Для уменьшения выраженности воспалительного процесса медики советуют есть блюда, порезанные на кусочки, тщательно их пережевывая, или в протертом виде.
- Диета подбирается так, чтобы в ней было высокое содержание белка. Вещество необходимо добавлять в рацион до 150 г в день.
- Соблюдать питьевую норму. Людям требуется потреблять около 2 л воды. Доктора рекомендуют совершать несколько глотков каждые полчаса.

Выделяют список запрещенных блюд, из-за которых поджелудочный сок начинает усиленно вырабатываться. Крайне нежелательно принимать в пищу следующие продукты:
- мясо и рыба жирных сортов,
- еда в консервированном виде,
- колбасные изделия,
- молочные продукты с высоким содержанием жира,
- икра,
- соусы, включая майонез, кетчуп,
- бобовые,
- овощи – томаты, щавель, капуста и редис,
- кислые фрукты,
- злаковые продукты – пшено, кукуруза и ячмень,
- кондитерские изделия.
Примерное меню на неделю
Выходить из голодания первых нескольких дней после приступа нужно постепенно: на 3-4 день можно съесть немного сухарей из несдобного хлеба или батона, к чистой воде добавить кисель, морс, клюквенный или смородиновый сок, разведенный водой.
Если состояние стабильное, нет ухудшения самочувствия, дальше диета дополняется жидкими перетертыми кашами (манная, гречневая, овсяная, рисовая), жидким картофельным пюре, сухим хлебом или галетами.

Выходить из голодания первых нескольких дней после приступа нужно постепенно: на 3-4 день можно съесть немного сухарей из несдобного хлеба или батона.
Для облегчения подбора продуктов, разрешенных после приступа панкреатита, ниже приводится примерное меню на неделю. Оно поможет понять принцип диеты, которую необходимо соблюдать как минимум несколько месяцев после острого приступа, чтобы не спровоцировать рецидив воспаления.
Понедельник
- завтрак: сухари, минералка без газа;
- ланч: горсть изюма, печеное яблоко;
- обед: суп-пюре из овощей, куриные тефтели;
- ужин: рис, творог, чай или отвар шиповника.
Вторник
- завтрак: нежирное молоко или творог, сухарики;
- ланч: свекольный салат, вареное мясо;
- обед: омлет на пару, хлеб, кисель;
- ужин: мясной рулет, паровые овощи, кисель.
Среда
- завтрак: йогурт, овсяная каша;
- ланч: котлеты на пару, тыквенное пюре;
- обед: овощной бульон с нежирной рыбой или вареной телятиной, сухари;
- ужин: жидкая рисовая каша, чай или кисель с сухим печеньем.
Четверг
- завтрак: каша на нежирном молоке, омлет из белков, слабый чай;
- ланч: нежирный йогурт, кефир или творог;
- обед: овощной суп, творожная запеканка;
- ужин: вареное или паровое куриное мясо, овсяная каша, чай или отвар шиповника.

Картофельное пюре — оптимальный гарнир при проблемах с поджелудочной.
Пятница
- завтрак: манная каша на воде, яблоко, чай с 1 ч.л. меда;
- ланч: диетические котлеты на пару, пюре из брокколи;
- обед: овощной суп с фрикадельками (можно с картофелем);
- ужин: рисовая каша, чай.
Суббота
- завтрак: овсяная каша, творог, минеральная вода;
- ланч: омлет на пару, печеное яблоко;
- обед: суп из овощей (можно пюрированный), отварное рыбное филе;
- ужин: салат из свеклы, картофельное пюре, кефир.

Допустимы перекусы в виде йогурта, простокваши или кефира.
Воскресенье
- завтрак: фаршированный перец, приготовленный на пару, йогурт, хлеб;
- ланч: вареное мясо с овощами, чай;
- обед: рисовая каша, паровые котлеты;
- ужин: рыбные тефтели, пюре из вареной моркови или тыквы, печеное яблоко.
В перерывах допустимы перекусы в виде изюма, печеных яблок, йогурта, простокваши и т.д., чтобы не раздражать желудок и железу чувством голода и избытком желудочного сока — это может спровоцировать повторный приступ.

Количество жидкости не ограничено: жажду можно утолять не только водой и чаем, но и разными ягодными морсами, отварами, соками (лучше разбавленными водой), а также теплой водой с медом.
Количество жидкости не ограничено: жажду можно утолять не только водой и чаем, но и разными ягодными морсами, отварами, соками (лучше разбавленными водой), а также теплой водой с медом.