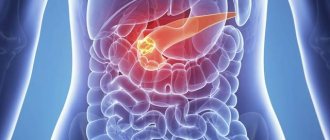
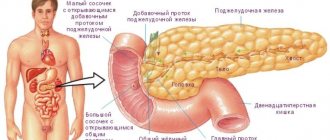
Не многие знают признаки воспаления поджелудочной железы у взрослых. Эта железа является важным внутренним органом. Она вырабатывает поджелудочный сок, который способствует перевариванию пищи.
Панкреатит у взрослых лиц чаще всего развивается на фоне неправильного питания и злоупотребления спиртными напитками. Если не начать лечение, воспаление поджелудочной может привести к серьезным последствиям вплоть до летального исхода. Каковы этиология, клиника и лечение этого заболевания?
Причины развития болезни
Практически всегда болезнь появляется из-за чрезмерного употребления алкогольных напитков и недугов желчного пузыря. Нередко недуг выступает последствием появления кальценатов в желчном пузыре. Существуют и другие причины, способные вызвать развитие этой серьезной болезни.
К ним относится:
- разные недуги двенадцатиперстной кишки. (Во многих случаях недуг развивается при язве и дуодените);
- хирургические операции на желудочных тканях, рассматриваемой железы;
- травмирования, раны в области живота;
- холангиопанкреатография;
- воздействие отдельных медикаментов (антибиотики, препараты, содержащие большое количество эстрогена и прочие);
- гепатит В или С, эпидемические инфекционные заболевания;
- заражение гельминтами (аскаридами);
- опухоли и аномальное развитие каналов указанной железы;
- неправильные обменные процессы;
- нарушение уровня гормонов;
- сердечно-сосудистые недуги;
- наследственность.
Примечательно, что истинный исток развития панкреатита можно обнаружить лишь у 30% пациентов. Коррекция болезни всегда должно осуществлять под присмотром врача. Если у человека развивается панкреатит симптомы и лечение в домашних условиях может лишь навредить больному, привести к серьезнейшим осложнениям.
Диагностика заболевания
На начальном этапе острый панкреатит иногда не удается распознать даже опытному врачу. Поэтому в диагностике этого заболевания врач-гастроэнтеролог учитывает данные следующих исследований:
- Общий анализ крови. Он позволяет сделать заключение о наличии воспаления в организме.
- Биохимический анализ крови.
- Холангиопанкреатография.
- Компьютерная томография.
- Анализ крови на сахар — показывает повышенный уровень глюкозы.
- Анализ мочи.
- УЗИ органов брюшной полости.
- Анализ кала.
- Гастроскопия — чтобы оценить повреждения желудка и др.

Диагностика панкреатита начинается на этапе обращения пациента методом пальпации
Симптомы панкреатита
Основным симптомом острого панкреатита является острая режущая боль в брюшной полости. Постоянно меняющаяся локализация боли характерна для больных с диагнозом панкреатит: симптомы зависят от участка воспаления поджелудочной железы. Если в головке поджелудочной железы пошел воспалительный процесс, боль проявится в правом подреберье, если в теле железы- болеть будет в подложечной области, если хвоста – в левом подреберье. Острые боли опоясывающего характера, хоть и реже, но все же встречаются, если у человека острый панкреатит — симптомы эти свидетельствуют о воспалении всей поджелудочной железы. Боли за грудиной и левой лопаткой тоже нужно расценивать как признаки панкреатита.
Симптомы панкреатита у взрослых, чаще всего, приводят больных в хирургический стационар. Скорее всего первая помощь при панкреатите вам будет оказана сотрудниками «скорой» — мало кто может выдержать острые приступы. Это и понятно – если у вас нестерпимая боль под ложечкой, отдающая в левое подреберье или опоясывающая и сдавливающая верхнюю половину туловища, которая длится часами и сопровождается рвотой, то выдержать такое испытание будет сложно и прибегнуть к помощи врачей придется.
Ярко выраженный острый болевой синдром, шок или коллапс – явные признаки панкреатита у взрослых. Эти боли при панкреатите мучают человека часами, изнуряют его, к ним примешивается боязнь смерти, как неприятный психологический фактор.
Как правило, они локализуются в области под ложечкой и отдают в реберную дугу, плечо, почку слева. Они могут сдавливать торс по окружности, распространяться на другую сторону грудной клетки, в плечо. Это может сбить с толку и запутать больного и его близких, которые начинают подозревать почечную или желчную колику, инфаркт миокарда, стенокардию. Часто определить признаки острого панкреатита и отличить их от инфаркта и иных заболеваний в состоянии только врач после инструментального обследования.
Диагностика панкреатита проводится с помощью УЗИ. На аппарате видно увеличение размеров поджелудочной железы, существенное изменение формы ее головки, характерное для острого панкреатита.
Симптомы хронического панкреатита у взрослых проявляются на фоне не приносящей облегчения рвоты. Понос при панкреатите тоже частое явление, он приводит к обезвоживанию организма. От этого черты лица человека заостряются, а кожа становится непривычно сухой. Запор, затвердение мышц живота, его вздутие тоже предвещает приступ панкреатита – симптомы очень противоречивы.
Приступ панкреатита сопровождается повышенным артериальным давлением, сильным сердцебиением, одышкой. В последствии давление, наоборот, может сильно опуститься. Вдобавок, анализ мочи может выявить почечную недостаточность и желтуху. На пояснице и в окружности пупка проявляются синюшные пятна, которые придают коже мраморный оттенок. В паховых областях эти пятна могут носить зеленовато-синий оттенок. Они появляются из-за проникновения крови из воспаленной поджелудочной железы под кожу живота. Следует помнить, что больному становится хуже с каждой минутой, поэтому не стоит затягивать с вызовом «скорой помощи». Врачи знают, как снять приступ панкреатита.
Не стоит бояться госпитализации – далеко не всегда больных оперируют. Но даже одного попадания в больницу достаточно, чтобы быть под пристальным вниманием хирургов всю оставшуюся жизнь.
Возможные осложнения
Как острое, так и хроническое воспаление поджелудочной железы при отсутствии должной терапии может привести к осложнениям. Острый панкреатит опасен следующими осложнениями:
- воспалением брюшины (перитонитом);
- шоком;
- сепсисом;
- формированием абсцесса брюшной полости;
- образованием свищей;
- тотальным некрозом железы;
- нарушением функции печени и почек;
- кровотечением;
- острым тромбозом;
- ДВС-синдромом;
- воспалением плевры;
- воспалением легких.
Все осложнения можно разделить на ранние и поздние.
Последние развиваются спустя 2-3 недели с появления первых симптомов заболевания.
Хронический панкреатит также представляет большую опасность.
Последствием его может быть сдавливание двенадцатиперстной кишки, развитие желтухи, формирование кист и псевдокист, кровотечение, сахарный диабет, рак железы, портальная гипертензия, анемия, асцит.
Лечение панкреатита
Если первые признаки панкреатита у взрослых были подтверждены результатами обследования, то необходимо тут же приступать к лечению.
Острый панкреатит
Если у взрослого наблюдаются острые симптомы панкреатита, то его срочно нужно доставить в больницу и лечение производить только в условиях стационара. А до приезда Скорой Помощи можно приложить холодную грелку на живот и принять спазмолитики (папаверин, дротаверин).
Во время лечения острого панкреатита особое внимание всегда уделяется голоду, холоду и покою. В условиях стационара обычно используют такие препараты:
- внутривенно вводят плазмозаменители и солевые растворы (реополиглюкин, реосорбилакт);
- мочегонные препараты для предотвращения отека поджелудочной железы (фуросемид, лазикс, диакарб);
- для купирования болевого синдрома — спазмолитики и обезболивающие (но-шпа, папаверин, кетанов, дексалгин);
- при сохраняющейся рвоте (церукал, метоклопрамид);
- в острый период применяют ферментативные игибиторы (контривен, трасилол);
- антисекреторные препараты (квамател, омепразол);
- витаминотерапия для поддержания ослабленного организма.
В течение 4-5 дней больному рекомендован голод. Если течение болезни особенно тяжелое и голодать приходится более 14 дней, то назначается парентеральное питание. Пациенту внутривенно вводят белковые гидролизаты и жировые эмульсии. Постепенно в рационе больного появляется простокваша, творог, а спустя еще 3 дня можно переходить на диету — стол №5П.
В отдельных случаях при подозрении на деструктивный панкреатит и при неэффективности консервативной терапии показано хирургическое вмешательство.
Хронический панкреатит
Симптомы хронического панкреатита у взрослых и лечение имеют практически идентичные, как и в случае острого течения болезни. Соблюдение диеты для такого пациента должно стать стилем жизни. А также он должен принимать ферментативные препараты и периодически спазмолитики. Кроме этого, было бы хорошо посещать курорты специализированные на лечении гастроэнтерологических заболеваний.
Диета при панкреатите может казаться очень жесткой, поскольку исключает из рациона самые любимые многими продукты (шоколад, сладости, шашлык, грибы, жаренное, острое, фаст-фуд). Способы обработки пищи, которые должны быть в приоритете — вареное или тушеное. Кушать нужно дробно и часто, а также не смешивать различные виды белков, жиров и углеводов.
В лечении хронического панкреатита также себя хорошо зарекомендовали народные методы лечения. Травяные сборы (с ромашкой, календулой, корнями одуванчика, кукурузными рыльцами, подорожником, мятой) используют для приготовления настоев или отваров. Принимают, как правило, за 30 минут до еды или спустя 1 час после приема пищи.
Независимо от того, как проявляется панкреатит у взрослых, нужно так сочетать различные методы лечения, чтобы поддерживать работу поджелудочной железы и избегать рецидивов и обострений. Здоровый образ жизни и своевременное распознавание симптомов заболевания поможет в борьбе с этим недугом.
В ожидании скорой помощи
Если приступ застал врасплох, многие не могут сразу сообразить, что делать при остром панкреатите дома. Никто кроме специалистов не сможет помочь больному, поэтому нельзя медлить. Единственно верным решением станет вызов бригады скорой помощи.
Следует помнить, что снимать болевой синдром самостоятельно в этой ситуации, принимая какие-либо препараты, не рекомендуется.
Чтобы облегчить болезненное состояние человека пока отсутствует квалифицированная помощь, можно выполнить ряд мероприятий, которые помогут уменьшить боль и не усугубить положение:
- оперативно вызвать врача;
- ничего не есть;
- давать пить воду не чаще, чем каждые 30-40 минут и понемногу;
- исключить прием любых препаратов;
- проконтролировать, чтобы больной не делал резких движений;
- к больному месту можно приложить холодный компресс.
При обострении заболевания нужно постараться обеспечить больному полный покой.
Внимание! Максимально комфортное расположение для больного — это сидячее положение.
При этом туловище нужно наклонить вперед. Если у больного появились приступы рвоты, то немного облегчить это состояние можно с помощью вспомогательного надавливания пальцами на корень языка. Чтобы уменьшить боль, следует дышать поверхностно и задерживать дыхание. Это поможет успокоиться и восстановить дыхание.

Сидячее положение — наиболее удобная поза при панкреатите
Народные методы лечения панкреатита
Чтобы не узнать на собственном опыте, что такое панкреатит, следует заботиться о себе, беречь нервы, умеренно питаться и не злоупотреблять алкоголем, следить за правильным и полноценным питанием. Не паникуйте, если вас все- таки беспокоят неприятные симптомы и вы думаете, что у вас панкреатит – лечение народными средствами зарекомендовало себя с давних времен. Без применения вредных лекарств вам поможет лечение панкреатита травами.
- Приготовьте смесь трав: 3 части листьев мяты, и семян укропа, 2 части цветков бессмертника и ягод боярышника, 1 часть цветков ромашки. На 5 гр. смеси добавляют стакан кипящей воды и держат настой на водяной бане полчаса. После этого заваренную смесь настаивают на протяжении часа. 3 раза в день пьют по 50 мл. процеженной жидкости. Гипертоники должны применять этот отвар с осторожностью из-за наличия в нем боярышника;
- Хорошо помогает смесь из листьев мяты, травы девясила, травы череды, взятых в равных частях. На 1 ½ стакана кипятка берется 3 столовые ложки, чай заваривается 4 минуты в посуде, накрытой крышкой. Принимают настой утром и вечером перед едой по 100 гр.;
- Настой календулы готовят следующим способом: 1 столовая ложка цветков заливается одним стаканом кипятка и укутывается на 8 часов. Травяной настой процеживается и принимается за полчаса до еды по 100 г;
- Успокоить сильные боли поможет настой цветков бессмертника, пустырника, зверобоя, взятых в равных частях. На ½ литра кипятка вам понадобится 2 столовые ложки смеси. Настой должен постоять хотя бы час, затем его процеживают и принимают по 50 гр. перед каждым приемом пищи;
- Попробуйте травы при панкреатите. 3 столовые ложки сбора листьев мать-и-мачехи, травы девясила, травы череды в пропорции 1:1:2 залить ½ литра воды, прокипятить 4 минуты, настоять в прикрытой крышкой посуде 2 часа. Пить небольшими глотками теплый настой перед едой;
- Картофельный сок при панкреатите помогает в комплексе с морковным. Существует такой метод: тщательно вымойте одну — две морковки и 2 — 3 больших клубня картошки. В картошке аккуратно удалите глазки, стараясь не повредить кожуру. Из этих овощей нужно выжать сок, который пьется за 30 минут до еды в течение недели, затем 7 дней отдыха, и снова курс сокотерапии. Всего нужно около трех курсов – по вашему самочувствию;
- Полезно выпивать сок квашеной капусты перед едой. Он содержит специфическое вещество, нужное для выработки панкреатического сока;
- Гречка с кефиром при панкреатите хорошо почистит организм. Вареную гречку залейте с вечера кефиром. Утром выпейте половину каши вместо завтрака, а на ужин – вторую половину (непременно за 2 часа до сна). И так 10 дней. Потом сделайте перерыв на 10 дней и повторите курс. Во время паузы ешьте 5-10 ядер абрикоса 3 раза в день;
- Пропустите через мясорубку 6 лимонов с кожурой, предварительно удалив косточки, затем добавьте по 300 гр. измельченного чеснока и петрушки, помешайте, заложите в эмалированную кастрюлю. Принимайте по 1 ч. ложке 3 раза в день за ¼ часа до еды.
Причины патологии поджелудочной железы
Причиной развития панкреатита становится задержка панкреатического сока в железе, нарушения его оттока. Острый приступ развивается наиболее часто вследствие употребления алкоголя и блокирования выхода ферментов из-за камней (желчнокаменная болезнь).
Можно разделить причины возникновения острого панкреатита на 3 группы:
- Перекрытие протока и возникающая задержка ферментов в железе. Это может происходить из-за камней, опухолей и патологий расположенных рядом тканей.
- Повышенная выработка ферментов, превышающая необходимое количество.
- Заброс желчи в проток ПЖ.
К развитию этих причин приводят разные факторы жизни у детей и взрослых.
У взрослых
Частыми причинами развития острой формы и обострений хронической являются:
- погрешности питания – переедание, увлечение жирной, острой пищей, нерегулярные приемы пищи;
- использование некоторых лекарственных препаратов;
- травмы брюшной полости, в том числе осложнение после операций;
- камни в желчных протоках;
- эндокринные заболевания (сахарный диабет) и сосудистые патологии с нарушением кровоснабжения ПЖ;
- последствия вирусного заражения;
- онкологические патологии, почечная недостаточность.
Частой причиной развития болезни у мужчин становится злоупотребление алкоголем в сочетании с тяжелой жирной пищей. Даже существует термин «алкогольный панкреатит». Болезнь часто поражает холостяков, питающихся полуфабрикатами и бутербродами.
Дополнительными факторами, провоцирующими заболевание у женщин, является любовь к диетам и голоданию. Несбалансированное питание создает дополнительную нагрузку на орган. К развитию болезни приводят также гормональные расстройства, беременность, прием противозачаточных средств.
Данные о заболеваемости панкреатитом различаются в зависимости от местности, климата. Это связано с традициями питания, склонностью населения к употреблению спиртного и разным гастрономическим предпочтениям.
Видеоматериал о причинах и симптомах панкреатита:
У детей
Неразвитая иммунная система у детей приводит к тому, что они часто подвержены острым формам заболеваний.
Вызвать панкреатит у ребенка могут:
- нерегулярность в приеме пищи, большие перерывы между едой;
- паразиты (в частности, глисты);
- аллергические реакции на продукты;
- муковисцидоз – врожденная патология;
- употребление пищи, не соответствующей возрасту, острого, соленого, фастфуда;
- усталость и повышенные физические нагрузки, у детей более старшего возраста занятия после школы в кружках, секциях, факультативах;
- травмы брюшной области.
Патология может развиться в результате осложненной вирусной или бактериальной инфекции (ветрянка, герпес, паротит), а также других проблем желудочно-кишечного тракта. К развитию хронической формы у детей нередко приводит дисбактериоз.
Видео от доктора Комаровского:
Лечебное питание при панкреатите
При лечении панкреатита следует обратить внимание на следующие принципы питания:
- питание должно быть частым — примерно каждые 3-4 ч;
- питание не должно быть обильным;
- для исключения механического раздражения слизистой желудка продукты должны употребляться в перетертом виде;
- необходимо увеличить употребление продуктов, содержащих белки (рыбы, мяса, творога), до 140-160 г;
- нужно сократить употребление продуктов, содержащих углеводы (сахар, мед), до 300-350 г;
- необходимо сократить употребление продуктов, содержащих жиры, до 70~80 г;
- в диету не должны входить продукты, обладающие повышенным сокогонным действием (капустный отвар, рыбный и мясной бульоны);
- при возникновении сильных болей необходимо следовать лечебному голоданию, но не более 1-2 дней.
Продукты, которые можно употреблять при лечении панкреатита:
- хлеб и хлебобулочные изделия (хлеб пшеничный I и II сорта, подсушенный, сухари);
- супы (овощные, куриные, крупяные, вермишелевые);
- блюда из нежирных сортов мяса (курица, говядина, телятина) — котлеты, суфле, фрикадельки, рулеты, пюре);
- рыбные блюда (рыба нежирных сортов отварная, паровая, куском);
- яйца (омлет);
- молоко и молочные продукты (творог, молоко, кефир, сыр);
- жиры (масло сливочное несоленое, оливковое, рафинированное подсолнечное);
- овощные блюда (из моркови, картофеля, тыквы, свеклы, кабачков — пюре, отварные);
- крупы и макаронные изделия (макароны, вермишель, овсяная, манная, гречневая, перловая крупы, рис — отварные, каши);
- фрукты (несладкие, печеные яблоки, груши);
- сладкие блюда (компоты, желе, кисели);
- напитки (слабый чай, отвар из шиповника и пшеничных отрубей).
Продукты, которые следует исключить из рациона при лечении панкреатита:
- супы (капустные, пшенные, крепкие мясные, грибные и рыбные навары);
- блюда из жирных сортов мяса, жареные;
- блюда из жирных сортов рыбы, жареные;
- говяжий и бараний жир;
- овощи и зелень (редис, капуста, репа, редька, брюква, щавель, шпинат);
- копчености, колбасы и консервы;
- острые блюда;
- хлеб и хлебобулочные изделия (ржаной хлеб, сдобное тесто);
- мороженое;
- алкогольные напитки.
Меры профилактики
Чтобы избежать развития панкреатита, необходимо соблюдать правила профилактики:
- отказаться от алкоголя;
- придерживаться правильного питания, не перегружать орган;
- не переедать;
- употреблять больше овощей, фруктов, продуктов богатых клетчаткой;
- поддерживать вес в норме;
- своевременно лечить инфекционные процессы в организме (гайморит, отит, холецистит.);
- ограничить прием лекарств, негативно влияющих на железу, принимать препараты строго по рекомендации врача.
Более подробно о том, как не допустить развития острого панкреатита поджелудочной железы узнайте после просмотра нижеследующего ролика:
Гимнастика при панкреатите
Рекомендуется выполнять дыхательную гимнастику, оказывающую эффект массажа внутренних органов. Выполняйте упражнения 2-3 раза в день — лежа, сидя или стоя. Начните с 3-4 повторов, постепенно доведя до 9 раз. Гимнастику выполняют после стихания приступа панкреатита.
Вдохните, выдохните и задержите дыхание. Плавно, но достаточно сильно втягивая живот, сосчитайте до трех, а затем расслабьте мышцы брюшного пресса
Вдохните, выдохните и задержите дыхание. Во время дыхательной паузы как можно сильнее «надуйте» живот, сосчитайте до трех. Выдыхая — расслабьтесь.
На середине вдоха задержите дыхание на 1-2 секунды и продолжайте вдыхать дальше, словно направляя воздух в живот и выпячивая брюшную стенку. Надув живот, в конце вдоха задержите дыхание. Сосчитайте до трех. Затем начинайте медленно втягивать брюшную стенку, продолжая счет до шести. Выдохните и расслабьте мышцы живота.
Сильно втяните живот на выдохе. Задержав дыхание на несколько секунд, расслабьте мышцы брюшного пресса. Активно надуйте живот на вдохе и снова втяните его на выдохе.
Виды и классификация заболевания
Панкреатит разделяют на виды по причине возникновения:
- Первичный возникает вследствие поражения тканей ПЖ. Его вызывают погрешности питания, токсические отравления медикаментами, продуктами. Причиной может стать генетическая предрасположенность и врожденные заболевания. Воспаление может проявиться в любом возрасте. Своевременная диагностика и адекватная терапия способны вернуть ткани органа к норме.
- Вторичная (реактивная) форма определяется, если воспаление развилось из-за других заболеваний. Причиной могут быть желчнокаменная болезнь (ЖКБ), вирусные инфекции, паразитарные поражения желчных путей, сердечно-сосудистые болезни. Успех лечения панкреатита в данном случае зависит от выявления и устранения причин, то есть первичного заболевания. Нередко эти причины установить и устранить невозможно.
Нередко причиной воспаления становятся гастрит, дискинезия желчевыводящих путей.
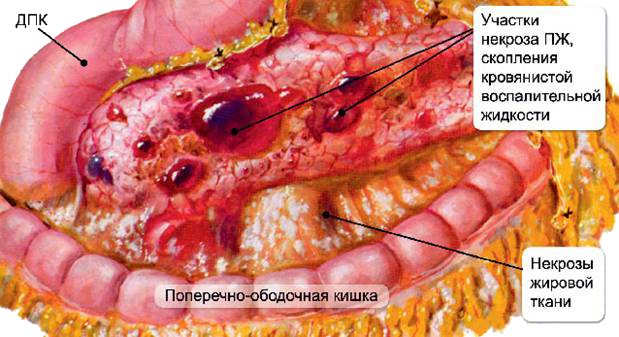
Панкреатит имеет острую и хроническую формы.
Для острой формы характерно бурное начало воспаления, резкое нарастание симптомов. Панкреатический сок, застаиваясь в ПЖ, начинает разрушать ее клетки. Тело железы увеличивается в размерах из-за отеков. Острая форма более свойственна людям в возрасте от 30 до 60 лет и детям.
Хроническая форма заболевания протекает в виде периодов обострения и затухания симптомов. Начальная стадия не имеет обычно резких ухудшений состояния. В это время ткани ПЖ теряют свои функции и заменяются соединительной тканью. Ферменты и гормоны вырабатываются в меньшем количестве, и уже не могут обеспечить полноценное пищеварение и обменные процессы.
При нарушении диеты или стрессе начинается обострение. При значительном изменении тканей наблюдается постоянная симптоматика нарушения функций ПЖ.