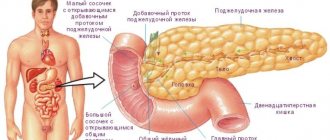
Поджелудочная железа (панкреас) – это жизненно важный орган человеческого организма, который относится одновременно к двум разным системам. С одной стороны, в ней вырабатываются гормоны, участвующие в процессах переваривания пищи, а с другой, – она отвечает за синтез инсулина, поэтому относится не только к пищеварительной, но и эндокринной системе.
Заболевания поджелудочной железы могут быть самыми разнообразными, начиная от классического воспаления и заканчивая сахарным диабетом. Патологические процессы отличаются длительным течением и высокими рисками развития осложнений. Нередко они заканчиваются летальным исходом. В чем же заключается лечение поджелудочной железы? Об этом речь пойдет в нашей статье.
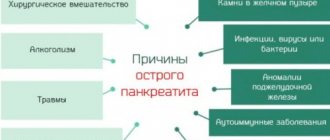
Причины
Существует немало причин обострения поджелудочной железы. Однако чаще обострение панкреатита случается в результате:
- злоупотребления алкоголем;
- нарушения диеты;
- приема некоторых лекарственных препаратов;
- отравления;
- обострения желчнокаменной болезни;
- стрессов и сильных переживаний;
- острых инфекций.
Даже однократное употребление алкогольных или слабоалкогольных напитков может спровоцировать обострение хронического панкреатита.
В период обострения поджелудочной железы увеличивается активность ферментов, под действием которых ткань и стенки больного органа раздражаются, возникает отечность и сильная боль в брюшной полости.
Порою устранение провоцирующих факторов помогает быстро справиться с приступом панкреатита, однако агрессивная форма воспаления поджелудочной железы поддается лечению только в условиях стационара.
Антисекреторные препараты
Эта группа средств используется при повышенной секреторной функции желудка. Без них терапия воспаления ПЖ затрудняется. Отсутствие лечения может способствовать возникновению новообразования в ПЖ, которая подлежит только хирургическому удалению. Вовремя назначенное медикаментозное лечение позволит избежать осложнений и добиться быстрого выздоровления.
Самые популярные лекарства для лечения панкреатита это ИПП и гистаминовые Н-2 блокаторы. В список ИПП входят такие названия препаратов:
- Омепразол,
- Лансопразол,
- Пантопразол,
- Рабепразол.
БРГ также обладают высокой эффективностью, в их перечень входят такие лекарственные препараты, как:
- Циметидин,
- Фамотидин,
- Низатидин,
- Ранитидин.
Гистаминовые H-2 блокаторы используют только в случае выраженных болевых ощущений, предпочтительней применение ИПП.
Признаки
Симптомы обострения поджелудочной железы можно спутать с признаками других заболеваний пищеварительной системы, однако не заметить их невозможно. Больного тревожат сильные боли в животе, начинается диарея и рвота, которую сложно остановить.
Наиболее характерными признаками панкреатита являются:
- острая боль слева, отдающая в спину или лопатку;
- диарея;
- тошнота и рвота;
- горечь во рту;
- повышение температуры, одышка и озноб;
- потеря веса.
Самым опасным и серьезным симптомом считается повышение температуры тела до критических отметок, которое сопровождается ознобом. Подобный симптом чаще всего свидетельствует о вторичном развитии воспаления, которое нередко заканчивается внутренним кровотечением.
Вздутие живота, изменение стула, боли в животе – это первые симптомы обострения поджелудочной железы
Сколько длится обострение хронического панкреатита?
Хроническая форма заболевания поджелудочной железы характеризуется длительным периодом обострения. Обычно период обострения длится от 5 до 7 дней, однако в случае тяжелой патологии длительность острой фазы может составлять 10–14 дней.
Длительный период обострения объясняется неспособностью поджелудочной железы быстро восстанавливать поврежденные ткани и нарушенные функции. Именно поэтому уже при первых признаках заболевания больному необходимо обратиться к врачу.
Если обострение поджелудочной железы вовремя не лечить, хроническая форма заболевания может превратиться в рецидивирующую, а это значит, что периоды обострения станут более частыми и затяжными.
Лечение
Терапия заболеваний поджелудочной железы имеет несколько направлений:
- Снятие болевых приступов,
- Нормализация работы пищеварительной системы и выработки ферментов, восстановление микрофлоры кишечника,
- Избавление от эндокринной недостаточности.
Препараты для лечения поджелудочной железы делятся на несколько категорий:
- спазмолитики и анальгетики;
- ферменты;
- антациды;
- антисекреторные препараты;
- фитопрепараты.
Чтобы понять их действие, стоит рассмотреть каждый из них по отдельности.
Спазмолитики и анальгетики

Ввиду того, что самым основным симптомом болезни этого органа являются болевые ощущения, врачи часто назначают пациентам препараты, которые помогают облегчить состояние и удалить неприятные симптомы. В список таких лекарственных средств входят:
- Анальгетики – Баралгин, Анальгин.
- Спазмолитики – Нош-па, Дротаверин, Атропин.
Это лекарственные средства, снимающие спазмы органа и уменьшающие острые болезненные ощущения.
При возникновении болевого синдрома, в первую очередь врачи используют средства, способные его устранить. Порой приходится применять и наркотические анальгетики, как, например, Промедол или Трамал. Данные средства используются при сильных болях, которые невозможно снять другими препаратами.
Нестероидные противовоспалительные средства не применяют в качестве обезболивающих. Диклофенак, Ибупрофен оказывают раздражающее действие на слизистую оболочку желудка, что может спровоцировать обострение заболевания.
Все анальгетики при болях в поджелудочной железе разрешено принимать только по назначению врача. Самостоятельная терапия может скрыть симптоматику начинающегося недуга.
Ферменты
Когда состояние пациента улучшается настолько, что он способен принимать пищу, врачи назначают ему препараты, содержащие специальные ферменты. Использование таких лекарственных средств приводит к следующему:
- за счет того, что ферменты поступают дополнительно из вне, уменьшается нагрузка на воспаленный орган,
- благодаря данным медикаментам усвоение углеводов и белков проходит быстро и без осложнений,
- происходит нормализация пищеварительного процесса,
- снимаются симптомы диспепсии.
Данные лекарственные средства подразделяют на две группы:
- Медикаменты, в составе которых присутствуют только ферменты. К ним относят Панкреатин, Мезим. Средства оказывают благоприятное и восстановительное воздействие на поджелудочную железу. Прием таких средств помогает улучшить аппетит, нормализовать работу кишечника, избавиться от тошноты и отделения газов. Однако применять длительное время их нельзя, чтобы избежать усугубления неправильной работы органа.
- Лекарства, содержащие помимо ферментов желчь. Это Фестал, Энзим. Препараты оказывают прекрасный лечебный эффект, но запрещены к приему при панкреатите, совместно с которым у пациента диагностируются гастрит, желчекаменная болезнь, язвы.
Ферментные препараты назначаются строго индивидуально, при этом учитывается рацион пациента.
В редких случаях возможно назначение антиферментных препаратов. Это средства, снижающие работу ферментов, разрушающих белок. Чаще всего используют при панкреатите в острой форме, когда излишнее количество ферментов начинает разрушать белок самой железы. К таким средствам относятся Контрикал, Ингитрил, Пантрипин.
Антациды
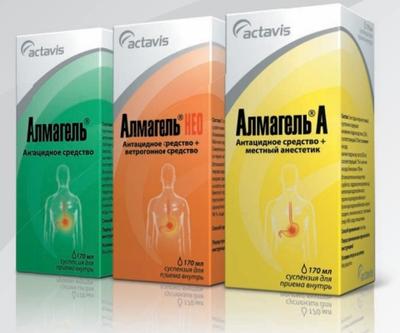
Для лечения заболеваний поджелудочной железы специалисты часто использую антацидные препараты. Их действие заключается в том, что они нейтрализуют соляную кислоту, которая образуется в желудке. В этом случае не будет возникать раздражения слизистой оболочки. К таким препаратам относятся:
- Альмагель, Фосфалюгель, Маалокс. Создают защитную пленку на слизистой оболочке желудка. Снижают кислотность, уменьшает разрушение ферментов. Содержат магний и алюминий, адсорбируют пепсин и желчные кислоты.
- Хилак Форте. Смекта помогут справиться с проблемами кишечника, восстановят его работу.
- При интоксикациях помогают такие препараты, как Энтеросгель и активированный уголь.
Благодаря таким медикаментам поджелудочная железа остается в покое, что благоприятно сказывается на ее восстановлении. Антацидные средства во время терапии обязательно сочетают с ингибиторами секреции.
Антисекреторные лекарственные средства
К таким лекарствам относят Н2-блокаторы — Ранитидин, Фамотидин. Действие данных медикаментов направлено на подавление выработки соляной кислоты в желудке. К ним также можно отнести:
- Омез и его более дешевый аналог Омепразол. Считается достаточно важным препаратом при лечении поджелудочной железы, снижает даже сильные болевые симптомы, устраняет изжогу.
- Гастрозол – аналог Омепразола со сходными свойствами.
- Ацидекс – препарат применяется при многих заболеваниях органов пищеварительной системы, в том числе при повышенной секреции желудочного сока.
Специалисты также советуют пить больше щелочной минеральной воды. Она также способствует нормализации состояния желудка.
Диагностика
Состояние поджелудочной железы, степень поражения ее тканей и функций определяют с помощью разнообразных методов исследования. В частности, пациенту назначают:
- общий анализ крови и мочи;
- УЗИ органов брюшной полости;
- гастроскопию;
- магнитно-резонансную томографию.
Правильно диагностировать обострение поджелудочной железы можно только с помощью комплексного использования различных методов исследования
К какому врачу обратиться?
Существуют явные признаки острого панкреатита, которые указывают на необходимость в помощи специалиста. К ним можно отнести следующее:
- резкая опоясывающая боль в околопупочной области, которая начинается в левом боку. Также может появляться колющая или режущая боль в правой верхней части живота. Болевой синдром усиливается в положении лежа на спине, а также при употреблении пищи и алкогольных напитков;
- рвота с примесями желчного секрета;
- повышение температуры;
- метеоризм;
- диарея с примесями непереваренной пищи.
Важно! При остром приступе заболевания следует вызвать бригаду «скорой помощи».
При появлении первых тревожных симптомов следует обратиться к терапевту. Назначением первичных обследований, постановкой диагноза и выяснением его причины занимается именно этот специалист. В первую очередь врач должен собрать анамнестические данные.
Его интересует, когда и после чего появились неприятные симптомы. Также ему важно уточнить клиническую картину патологии. Немаловажную роль играет и выявление сопутствующих заболеваний, например, нарушений в работе печени, желудка, двенадцатиперстной кишки.
При появлении первых симптомов заболевания поджелудочной железы необходимо обратиться к терапевту
Для оценки характера заболевания поджелудочной железы проводятся такие обследования:
Препараты для лечения поджелудочной железы
- общие анализы. Сюда включается исследование крови, мочи, а также проведение электрокардиограммы. Исследование работы сердца помогает провести дифференциацию с такими заболеваниями, как инфаркт и стенокардия;
- ·биохимические анализы (ферменты, общий белок, глюкоза);
- копрограмма. Исследование кала может показать наличие непереваренных волокон и капель жира;
- УЗИ органов брюшной полости может показать структурные нарушения, а также наличие кист и опухолевых процессов;
- эндоскопия желудка.
При наличии хронического панкреатита, нарушении пищеварения и сопутствующих патологий желудочно-кишечного тракта (ЖКТ) терапевт направляет пациента к гастроэнтерологу. Специалист поможет разработать правильную диету, а также подобрать нужную дозу ферментативных средств.
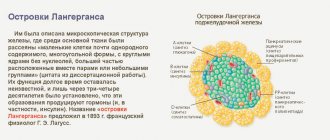
Иногда разрушающие процессы в панкреасе затрагивают островковый аппарат, который производит гормоны. В этом случае потребуется помощь эндокринолога. Врач может назначить гормонозаместительную терапию. Больных с сахарным диабетом ставят на диспансерный учет и контролируют их состояние. Возможно, потребуется стационарная терапия в эндокринологии.
Внимание! Симптомы заболеваний печени могут быть схожи с проявлениями пиелонефрита, остеохондроза, опоясывающего лишая. Поставить точный диагноз сможет квалифицированный специалист.
Если лечение подразумевает проведение оперативного вмешательства, то не обойтись без консультации хирурга. Также его помощь потребуется при обнаружении острого панкреатита. Хирургическое вмешательство может также потребоваться при закупорке камнями протоков железы для проведения дренирования, кистах, опухолях, а также необходимости удаления части органа.
Запущенные формы патологических процессов в панкреасе могут стать причиной развития опухолевых процессов. Для подтверждения диагноза может потребоваться проведение КТ, МРТ, УЗИ. В таком развитии ситуации потребуется консультация онколога.
Что делать при обострении?
В случае острого и стремительного рецидива заболевания возникает интенсивная боль, которая имеет нарастающий характер. Результатом сильной боли может быть потеря сознания и болевой шок, поэтому человеку необходима срочная госпитализация.
Что же делать при обострении поджелудочной железы?
- Обеспечить больному полный покой. Испытывающему боль человеку рекомендуется занять полусидячее или полулежачее положение. Это поможет снизить приток крови к больному органу, а следовательно, и притормозить развитие воспалительного процесса.
- Не употреблять пищу. В течение трех дней больному лучше всего воздержаться от употребления каких-либо продуктов. Это поможет снизить выработку ферментов.
- Приложить к больному органу холод. Холодная грелка или лед поможет снять отечность и болевые ощущения.
- Принять спазмолитики.

Голод, покой и холод – главные условия облегчения обострения панкреатита
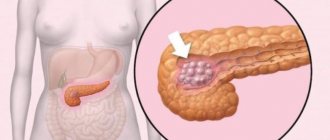
Заболевания поджелудочной железы
Этот орган считается одним из важнейших в работе пищеварительной системы. Сбой в его функционировании ощутим для всего организма. Он провоцирует дисфункцию соседних органов. Вот какие заболевания поджелудочной встречаются чаще:
- Панкреатит
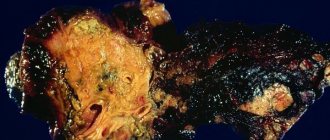
– болезнь, могущая протекать в острой и хронической формах. При первом типе течения наблюдается воспаление и разрушение тканей поджелудочной железы. - Онкологическое заболевание
– рак на начальном этапе может сопровождаться неспецифичными симптомами. В активной стадии опухоль ускоренно растет. По мере того, как заболевание прогрессирует, у пациента наблюдается «раковое истощение». При росте опухоли происходит сдавливание рядом расположенных органов. Образование может прорастать и в них, что вызывает сбой в их работе. - Кисты на поджелудочной железе
– образования могут локализироваться в любой области данного органа, но чаще они обнаруживаются на теле и хвосте. Если капсулы небольшого размера (менее 5 см), они не доставляют пациенту неприятных ощущений. Кисты побольше могут провоцировать боль, повышение температуры и стремительное снижение массы тела. - Камни в поджелудочной
– образуются как в паренхиме, так и в протоках. Чаще кальцинаты появляются после панкреатита. - Сахарный диабет
– из-за дисфункции железы орган вырабатывает недостаточное количество инсулина. В результате это вызывает развитие данного заболевания.
Чем лечить?
Для лечения острой фазы панкреатита, которое проводится в условиях стационара, используется целый комплекс лекарственных средств.
Главная задача медикаментозной терапии:
- снять боль;
- восстановить функции поджелудочной железы;
- устранить сопутствующие заболевания.
С этой целью целесообразно использовать следующие препараты:
Спазмолитики
Панкреатит и сахарный диабет
Ключевым симптомом приступа панкреатита является болевой синдром. Порою боль бывает настолько сильной, что ее терпеть невозможно. Облегчить состояние человека помогут препараты из группы спазмолитиков, которые имеют сосудорасширяющее и миотропное действие.
Чтобы быстро снять боль при обострившемся панкреатите, лучше всего использовать инъекционные спазмолитики. Например, это может быть Но-шпа или Папаверин. Данные лекарства имеют минимум побочных эффектов. При внутривенном введении данных препаратов их действие начинается мгновенно, что очень важно для психологического состояния больного, для которого каждая секунда наполнена сильнейшей болью.
Однако и Папаверин, и Но-шпа имеют относительно короткий срок действия. Снять сильную боль на более длительный период поможет Платифиллин, однако по сравнению с другими препаратами-спазмолитиками он имеет намного больше противопоказаний и побочных эффектов.
В случае болевого шока используют наркотические обезболивающие препараты.
Как снять боль при панкреатите
Прежде всего необходимо запомнить: пациенту в этом случае следует создать полный покой, а также ему необходима «голодная» диета. Иногда при соблюдении только этих условий удается добиться значительного уменьшения болевого синдрома.
Также читайте: Лечение панкреатита народными средствами – самые эффективные
Допускается пить минеральную воду (щелочную, без газа). На область живота необходимо приложить холод (пузырь со льдом).
Обострился панкреатит – снять боль можно обезболивающими лекарствами, которые вводятся в виде инъекций, таблетированные формы исключаются. Это объясняется тем, что данная патология сопровождается тошнотой и часто – рвотой, в результате чего препараты не успевают усвоиться организмом и не оказывают нужного действия. Категорически запрещается прием ферментов в остром периоде.
Как правило, обезболивающие средства назначает врач, и только в комплексном лечении, которое подразумевает:
- восстановление водно-солевого баланса;
- уменьшение активности и выработки панкреатических ферментов;
- подавление инфекции.
Важно! Не стоит принимать самостоятельно, без врачебных рекомендаций обезболивающее при панкреатите еще потому, что, устраняя болевой синдром, вы «завуалируете» симптомы заболевания. Это затруднит его диагностику.
На вопрос: можно ли вылечить язву желудка или двенадцатиперстной кишки в домашних условиях отвечает врач-гастроэнтеролог, заведующий гастроэнтерологическим отделением Архипов Михаил Васильевич.
Питание при обострении поджелудочной железы
Главным условием устранения неприятных симптомов при обострении поджелудочной железы является соблюдение диеты. Как правило, больным назначается стол №5.
Пациенту разрешается кушать продукты, богатые белком (нежирные сорта мяса и рыбы), есть протертые каши, пить чай, отвар из шиповника. Все блюда должны готовиться на пару и подаваться больному в протертом или измельченном виде.

Диета и правильное питание – основное условие успешной терапии воспаления поджелудочной железы и его профилактики
В список запрещенных продуктов, которые нельзя употреблять при обострении панкреатита, входят:
- копчености, колбасы;
- консервы;
- крепкие мясные бульоны;
- острые приправы, соусы и специи;
- грибы;
- какао, кофе, газированные напитки;
- жирные молочные продукты (творог, сметана, сливки);
- фаст-фуд (орешки, чипсы, фисташки).
Несмотря на широкий список запретов, меню больного должно быть разнообразным и сбалансированным, т.е. в него должны быть включены не только каши, но и богатые белком и витаминами нежирные сорта рыбы и мяса.
В случае острого приступа панкреатита больным может быть показано трехдневное голодание, во время которого разрешается пить только негазированную воду.
Диета
Лечение поджелудочной железы при обострении – длительный процесс, во время которого не только врачи должны прилагать усилия для стабилизации состояния больного, но и сам пациент.
В остром периоде запрещено употреблять любые продукты, до тех пор, пока не закончится чрезмерное выделение ферментов. Сколько продлится этот период, зависит от лечения и от выдержки пациента.
Пациенты с такой патологией имеют лишний вес или алкогольную зависимость, из-за чего часто срываются. Если нарушить диету в первые дни лечения, последствия будут опаснее, чем тяжесть предыдущего приступа.
Вылечить полностью хронический панкреатит невозможно – это постоянное пожизненное состояние, но поддерживать нормальный метаболизм возможно при правильном следовании всем назначениям врача.
Народное лечение
Существует мнение, что вылечить панкреатит можно в домашних условиях с помощью народных средств. Однако современные врачи-гастроэнтерологи настаивают на том, что использование различных травяных сборов и лекарственных растений может принести пользу и улучшить функции поджелудочной железы только при хроническом панкреатите в стадии ремиссии. Применять же подобные средства в острой фазе порою не только бесполезно, но и опасно.

Экспериментируя с различными травяными отварами и настоями в период обострения поджелудочной железы, можно потерять драгоценное время и упустить шанс быстро восстановить все функции больного органа
Однако как отмечают современные специалисты, народные методы можно использовать для устранения сопутствующих симптомов. Так, для активизации оттока желчи и нормализации функций печени можно использовать кукурузные рыльца, шиповник, бессмертник. А для улучшения психологического состояния больного превосходно подойдут отвары из ромашки, липы и мяты.
Какими лекарствами лечить поджелудочную железу?
Медикаментозная терапия помогает одновременно справиться с такими задачами:
- купировать болезненные ощущения;
- восстановить микрофлору и наладить работу пищеварительной системы;
- компенсировать ферментативную недостаточность.
Справиться со всем этим помогут препараты для лечения поджелудочной железы. Назначаться они должны только доктором: самолечением можно усугубить ситуацию. При терапии важен комплексный подход. При лечении могут использоваться такие медикаментозные и немедикаментозные средства:
- таблетки;
- уколы;
- БАДы.
Какими таблетками лечить поджелудочную железу?

При терапии могут использоваться медикаменты с различным действием. Если воспалилась поджелудочная железа, чем лечить – какие таблетки:
- Папаверин;
- Но-Шпа;
- Атропин;
- Платифиллин;
- Гастроцепин.
Все эти медикаменты являются спазмолитиками. Они помогают убрать боль. Одновременно могут назначаться антациды. Эти препараты снижают кислотность желудочного сока, что обеспечивает поджелудочной железе функциональный покой и помогает ей быстрее восстановиться. Чаще прописывают такие медикаменты:
- Маалокс;
- Алмагель;
- Фосфалюгель;
- Омез;
- Зоран;
- Пепсидил;
- Оцид.
Доктор знает, как лечить поджелудочную железу таблетками, поэтому обязательно пропишет ферментные средства. Эта группа препаратов не восстанавливают работу органа. Они доставляют ферменты, нормализуя тем самым процесс пищеварения. Чаще назначаются такие препараты:
- Креон;
- Мезим;
- Пангрол;
- Энзистал;
- Панкреатин;
- Фестал.
В том, как лечить воспаление поджелудочной железы, хорошо зарекомендовали себя антибиотики. Такие препараты предупреждают развитие возможных осложнений. Чаще назначаются вот эти антибиотики:
- Ванкомицин;
- Абактал;
- Цефтриаксон.
В комплексной терапии могут назначаться лекарственные средства, помогающие избавиться от таких негативных симптомов:
- при диарее – Смекта и Хилак;
- если нарушена моторная функция кишечника – Тримедат;
- при интоксикации – Энтеросгель.
Уколы для лечения поджелудочной железы
При острой боли могут назначаться такие инъекции:
- Атропин (1 мл подкожно);
- Анальгин (1 мл внутримышечно);
- Папаверин (2 мл внутримышечно).
Перед тем как лечить поджелудочную железу в домашних условиях, нужно проконсультироваться с доктором. При обострении воспалительного процесса он может назначить такие уколы:
- Баралгин;
- Парацетамол.
Чаще одновременно со спазмолитиками прописываются такие антигистаминные средства:
- Димедрол;
- Тавегил;
- Супрастин.
БАДы для лечения поджелудочной железы
На отечественном рынке представлено огромное множество добавок, помогающих нормализовать работу ЖКТ. Перед тем как лечить поджелудочную железу в домашних условиях этими пилюлями, важно проконсультироваться с доктором. Он поможет подобрать оптимальный вариант и пропишет нужную дозировку. Особой популярностью пользуются такие БАДы:
- Эвалар;
- Сибирское здоровье;
- Тяньши;
- Vision.
Профилактика
Чтобы не допустить обострения хронического панкреатита, врачи-гастроэнтерологи рекомендуют:
- соблюдать диету №5;
- полностью отказаться от употребления спиртных напитков;
- регулярно проходить обследования и посещать врача;
- вести здоровый образ жизни;
- контролировать уровень холестерина и сахара в крови;
- принимать назначенные врачом ферментные препараты;
- исключить токсическое воздействие на организм неконтролируемого приема медицинских препаратов;
- осуществлять лечение в санаториях соответствующего профиля.