Панкреатит – патологический процесс, развивающийся в тканях поджелудочной железы на фоне активизации ферментов. Обострение болезни сопровождают боли, локализирующиеся в правом подреберье и области эпигастрия (возле желудка). Дополнительно отмечается тяжесть, возникающая после приема пищи. Хроническая форма может протекать без симптомов, как стадия ремиссии, или покоя. Сколько длится обострение хронического панкреатита, зависит от индивидуальных особенностей пациента.
Формы болезни
Гастроэнтерологи выделяют несколько форм панкреатита. В основу классификации положена клиническая картина. Форма патологического процесса и наличие сопутствующих болезней определяют, сколько лечится панкреатит.
Острая фаза подразделяется на несколько подтипов:
Когда в организме начинается воспалительный процесс при обострении, активизируется химический распад ферментов, отвечающего за расщепление протеинов и пептидов. При условии, что нервные окончания не повреждены, болевой синдром выражен сильно. Опасные, требующие немедленного вмешательства врача, случаи сопровождаются интоксикацией, сильным обезвоживанием.
Срок, в течение которого продолжается обострение панкреатита, может колебаться от 2-3 часов до одной недели. Чаще всего острая форма заболевания протекает 3-4 дня. Медицинская практика и статистика говорят, что именно на эту стадию приходится больше всего летальных исходов – от 7 до 15% всех случаев воспалительного процесса в поджелудочной железе.
Главными признаками острой формы панкреатита являются:
- приступы тошноты, нередко сопровождающиеся рвотой;
- повышенное газообразование;
- изменение оттенка кожи (она становится белой, серой);
- повышение температуры тела без иных признаков простудных заболеваний;
- симптомы Холстеда, Кулдена и Грея-Тернера.
Хроническая форма проявляется иначе. С наступлением этой стадии в организме больного человека начинает развиваться воспалительно-дегенеративный процесс. Хронический панкреатит можно разделить на такие подтипы:
Неприятные ощущения чаще всего отмечаются при наступлении второго типа заболевания. Чаще всего болит поджелудочная при хроническом панкреатите на протяжении семи дней. Но если заболевание достигает рецидивирующей стадии, боли будут отмечаться постоянно.

Скорую помощь следует вызывать даже когда пациент не знает, что у него обострение панкреатита. Ведь такие патологические процессы опасны тем, что на определенный промежуток времени могут притихнуть, а после внезапно дать рецидив.
Хроническая форма панкреатита может сопровождаться другими патологиями желудочно-кишечного тракта:
К признакам обострения панкреатита можно отнести следующие симптомы:
- Ярко выраженная тупая, резкая боль, носящая опоясывающий характер. Она охватывает подложечную область, левое или правое подреберье.
- У больного отмечается диарея, при этом кал имеет неприятный запах, окрашен в серый цвет и имеет кусочки пищи. Копрограмма показывает высокое содержание клетчатки, мышечных волокон, жира.
- Горечь в ротовой полости, белый налет на языке.
- Тошнота, часто сопровождающаяся рвотой с желчью.
- Повышение общей температуры тела.
- Нарушение или даже полное отсутствие аппетита, из-за чего больной начинает стремительно терять вес.
- Общая слабость, снижение показателей давления.
Симптомы панкреатита осложняются тем, что их сложно устранить лекарственными средствами. При этом сохраняется риск наступления еще одной разновидности проявления патологии, реактивной.
Главный признак реактивной формы – мгновенное появление клинической картины. Она возникает из-за еды, оказывающей на слизистую оболочку поджелудочной железы раздражающее воздействие. При ее употреблении протоки органа закупориваются, все вырабатываемые ферменты остаются внутри. Это повреждает стенки, вызывая обострение. Острый характер боли требует быстрого обращения за медицинской помощью. Приступ кратковременный. При условии правильно назначенного лечения купируется спустя 4 дня.
Симптомы
Когда возникает обострение в поджелудочной железе – приносит больному массу дискомфорта и боли. Но, в некоторых случаях, признаки обострения могут и не проявляться. Общие клинические проявления:
- У больного в период, когда происходит обострение поджелудочной, возникает тупая или резкая боль в области подреберья. Часто болевой синдром отдает в спину.
- Появляются проблемы со стулом. Кал в период обострения приобретает жирный блеск, в каловых массах обнаруживаются остатки непереваренной пищи.
- Симптомы обострения панкреатита всегда сопровождаются горечью в ротовой полости, урчит живот, возникает сильная тошнота и рвота. Помимо этого, на языке при таком течении болезни отмечается белый налет.
- Снижается масса тела, так как у больного отсутствует аппетит.
К дополнительным симптомам при обострении болезни можно отнести:
- Болевой синдром в области брюшины может отдавать в спину или в поясничный отдел. Достаточно редко возникает у больного боль под лопатками. В этом случае характер болевого синдрома тупой. Признаки боли возникают на фоне большого количества нервных окончаний, которые также вовлечены в патологический воспалительный процесс.
- При тяжелом течении недуга возникает болевой шок.
- При рвотном рефлексе также возникает боль. В рвотных массах отмечается изначальная еда, после рвет желчью.
- В период, когда обострение панкреатита – симптомы такие, как отрыжка, сухость в ротовой полости.
- Одышка или озноб.
- В редких случаях поднимается температура.
При тяжелом течении отмечается на кожном покрове признаки авитаминоза, снижается артериальное давление.
Как долго лечить панкреатит
Сколько длится приступ панкреатита, зависит от стадии, которой достигло заболевание. Если говорить об острой фазе, то клиническая картина наблюдается на протяжении нескольких часов. Затем наступает облегчение. Чаще всего подобные состояния наблюдаются после употребления жирной или жареной пищи в большом количестве.
Панкреатит в хронической форме опасен тем, что он может протекать длительное время без каких-либо признаков. Рецидив может случиться на фоне грубого нарушения рациона. К провоцирующим факторам относят увлечение спиртными напитками, жареными, острыми и жирными блюдами. Устранить приступ можно, просто убрав из рациона опасные для поджелудочной железы продукты.
Чем дольше хроническая форма остается без медицинского внимания, тем опаснее дальнейшее состояние больного. Агрессивная форма заболевания и обострения поддаются терапии в условиях стационара.
Длительность курса лечения
Заместительное лечение продолжается на протяжении всей жизни больного. При поражении хвоста ПЖ с деструкцией основной массы островков Лангерганса требуется ежедневное введение инсулина объемом, соответствующим уровню гликемии и хлебным единицам продуктов, употребляемых в пищу. Если превалируют явления экзокринной недостаточности, показаны панкреатические ферменты после еды (Панкреатин, Креон).
В стационар помещают пациентов, у которых развилось обострение болезни. Как правило, это происходит при нарушении рекомендованной диеты, употреблении:
- острого;
- соленого;
- чрезмерно кислого;
- маринованных продуктов;
- жареного.
Наиболее часто ремиссия прерывается после приема даже небольших доз алкоголя или безалкогольных энергетических напитков (Ред Булл, Адреналин Раш).
Информация! На то, чтобы восстановить состояние ПЖ, требуется от одной недели до месяца и более. Срок зависит от тяжести поражения и реакции пациента на использованные препараты.
Коррекция состояния производится с использованием большого количества солевых и коллоидных растворов (Трисоль, Реополиглюкин), средств, инактивирующих собственные ферменты больного (Гордокс), блокаторов H2-рецепторов гистамина (Фамотидин), спазмолитиков (Дротаверин). При развитии геморрагического синдрома производят трансфузию факторов свертывания, свежезамороженной плазмы.
Болевой синдром требует введения анальгетиков. При умеренной болезненности могут быть назначены НПВС (парацетамол, анальгин). В отдельных случаях возникает необходимость в применении наркотиков.
В первые 2-3 дня от начала обострения пациенту необходим голод. Далее его начинают кормить жидкой пищей, постепенно расширяя рацион.
В список разрешенных продуктов входят:
- творог;
- паровой омлет;
- нежирная рыба;
- отварные овощи;
- паровые пудинги;
- обволакивающие слизистые каши;
- запеченные яблоки.
Следует отказаться от консервов, цельного молока, жирной или копченой рыбы, трудно усваиваемого мяса, мясных и грибных отваров, свежего ржаного хлеба. Кроме того, следует избегать других продуктов, обладающих раздражающим влиянием на желудок и кишечник.
Что будет, если не лечить
Хронический панкреатит перерастает в острую форму при отсутствии лечения. Это приводит к нарушениям функционирования органов желудочно-кишечного тракта. Вырабатываемые ферменты поджелудочной железы из-за закупорки протоков начинают оказывать негативное влияние на орган. Так возникают язвенные образования, начинаются необратимые в большинстве случаев процессы.
Если функции поджелудочной железы не будут восстановлены, могут возникнуть осложнения:
- развитие сахарного диабета;
- образование кист, абсцесса;
- плеврит, пневмония;
- формирование камней в поджелудочной.
Частый стул, который сопровождает реактивную стадию панкреатита, истощает организм. При отсутствии адекватной терапии это приводит к общему истощению и критическому снижению массы тела.
Отсутствие лечения у пациентов, которые имеют генетическую предрасположенность к онкологическим заболеваниям, приводит спустя 4-5 лет к развитию рака поджелудочной железы. Поэтому даже если при обострении живот сильно не болит, требуется обратиться к врачу.
Прогноз
Прогнозы при обострении воспалительного процесса зависят от своевременности терапии и соблюдения рекомендаций врача. Если пациент игнорирует симптомы приступа, то последствия могут создать причиной летального исхода (перитонит, сепсис) или значительного снижения качества жизни. При хроническом панкреатите ремиссии могут достигать нескольких лет, но только при адекватной терапии и соблюдении мер профилактики.
Осложнения воспалительного процесса:
- почечная недостаточность;
- рак поджелудочной железы;
- энцефалопатия;
- внутренние кровотечения;
- абсцессы;
- летальный исход.
Как ускорить лечение и восстановить железу
Если у взрослого диагностирован хронический панкреатит, требуется комплексное лечение.
Только в этом случае удастся восстановить функции поджелудочной. Обязательно соблюдать такие рекомендации в случае наступления острой фазы заболевания:
- При появлении острой боли на три дня рекомендуется отказаться от приема любой пищи. Для поддержания солевого и минерального состава употребляют минеральную воду (без газа), отвар шиповника без подсластителей.
- К третьему дню в рацион вводятся слизистые каши, супы, кисель.
- На протяжении двух недель нельзя употреблять твердую пищу.
- При ярких проявлениях болевого синдрома рекомендуется соблюдать постельный режим и прикладывать холод на эпигастральную зону (мешочек со льдом, не более 15 минут подряд).
Обязательно следует вызвать скорую помощь. До приезда врачей можно принять обезболивающее спазмолитическое средство (подойдут только Но-шпа или Дротаверин).
Диета при обострении хронического панкреатита расширяется постепенно, по мере отступления боли. Сначала вводят продукты, насыщенные белком:
- мясо низкой жирности, приготовленное на пару в виде суфле, тефтелей;
- отварная рыба нежирных пород;
- творог;
- белковые омлеты.
Одновременно с диетой проводится медикаментозное лечение. Чтобы уменьшить выработку ферментов и секретов, используются ингибиторы. Обязательно назначаются противовоспалительные средства. Они ускоряют заживление поврежденных стенок железы. Препараты, которые исключают образование тромбов, помогают восстановить микроциркуляцию в сосудах органа. В острый период, а также при болях прием ферментов противопоказан, поскольку усиление секреции усугубит состояние.
Симптомы приступа хронического панкреатита
- болевые ощущения, которые локализируются в левой части ребер либо в верхнем участке живота. Нередко, они появляются непосредственно после приема пищи;
- метеоризм;
- резкое снижение массы тела;
- появление на слизистой языка белесого налета;
- тошнота и рвота.
Описанные симптомы могут появляться как по одному, так и в совокупности, в зависимости от особенностей организма, а также течения недуга.
Однако диагностировать обострение заболевания исключительно по названным признакам невозможно. Подобные симптомы приступа хронического панкреатита свойственны и многим иным болезням. Поэтому необходимо сделать ряд инструментальных медицинских исследований, среди которых: анализы крови и кала, УЗИ, компьютерная томография.
Что делать при обострении хронического панкреатита?
Как отмечают специалисты, подобное состояние может возникнуть в любой момент. Для его наступления не требуется большой временной промежуток. В результате обострения, могут пострадать различные жизненно важные органы, например, почки или сердце, ведь токсины и ферменты, выделяемые поджелудочной, могут попасть в кровоток. А в случае кровоизлияния, и вовсе может наступить смерть. Поэтому, приступ хронического панкреатита немедленно следует купировать.
Для этого, прежде всего, требуется отказать от приема любой пищи. Следовать этой рекомендации необходимо на протяжении трех суток. Питье допускается в минимальных количествах в виде негазированной воды.
Также необходимо обеспечить покой пациенту. В идеале, следует соблюдать постельный режим. Чтобы свести к минимуму болевые ощущения, рекомендуется приложить холодную грелку в область поджелудочной железы.
Что же касается медикаментозного лечения, его обязательно должен назначать компетентный врач. Откладывать визит к специалисту не стоит. Ведь хронический панкреатит – недуг коварный. Облегчение, как правило, является временным. Сам по себе приступ ни в коем случае не пройдет. И без должной медицинской помощи, вскоре заболевание вновь даст о себе знать. Причем, с новой, еще большей силой.
Сколько длится приступ хронического панкреатита?
В каждом отдельном случае обострение недуга может длиться различный период времени. В среднем, временной интервал составляет от суток до трех.
Панкреатит часто встречается в медицинской практике. У людей может быть разная форма и течение патологии, но, невзирая на это, качество жизни ухудшается.
Пациентов интересует, сколько живут с панкреатитом, какой прогноз и может ли наступить летальный исход от заболевания.
Профилактика обострений
При хроническом панкреатите избежать обострений помогает устранение провоцирующих факторов. Рекомендуется отказаться от курения, употребления алкоголя, газированных напитков. Знание правил правильного питания помогает избежать рецидивов.
Больным с диагностированным панкреатитом назначается диета №5. Несмотря на некоторые ограничения для профилактики обострений, она позволяет насытить организм необходимыми веществами. Еда должна готовиться методом тушения, запекания. Паровой метод также подойдет. Кушать следует не меньше 5-6 раз в день, небольшими порциями.
Стресс – еще один провоцирующий фактор обострения панкреатита. Исключение его помогает избежать рецидива. Полноценный отдых также очень важен. Каждые четыре месяца следует проходить профилактические осмотры.
Проблемы с пищеварительной системой, хотя и не занимают первое место среди опаснейших заболеваний, все же являются одними из лидирующих в списке недугов, поражающих современное общество. Одним из таких заболеваний является хронический панкреатит.
Хронический панкреатит — это дисфункция поджелудочной железы, вызывающая сморщивание ее паренхимы. Такая патология считается необратимой в медицине. Зачастую заболевание возникает вследствие неэффективного лечения острого панкреатита. Гораздо чаще наблюдается у курильщиков и людей преклонного возраста. Несоблюдение рекомендаций врача может привести к обострению хронического панкреатита.
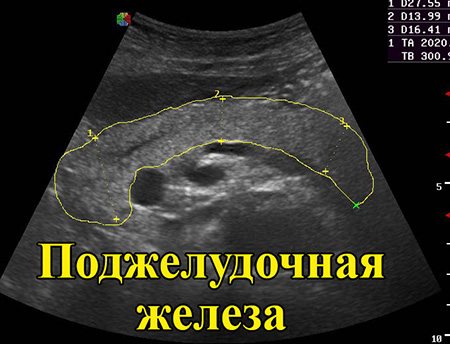
Так выглядит поджелудочная железа на УЗИ
Режим питания
Лечебная диета – это важнейшая составляющая лечения при обострении панкреатита. Правильно составленное меню и соблюдение врачебных рекомендаций позволяет разгрузить пищеварительные органы и обеспечить им покой.
Запрет на прием любой пищи может действовать до трех дней. Разрешается только пить щелочную минеральную воду до 1.5 литров в день. Затем вводятся жидкие и полужидкие блюда – супы-пюре, кисели. Кушать следует небольшими порциями, но часто. Алкогольные напитки любой крепости, жирные, острые и жареные продукты запрещаются.
За основу можно взять диету № 5, разработанную специально для нормализации работы желудочно-кишечного тракта. В ней содержатся все необходимые организму вещества и исключены вредные продукты.
Если придерживаться щадящей диеты в течение хотя бы нескольких месяцев, то можно добиться стойкой ремиссии и существенно снизить количество принимаемых лекарств. Очень важно удовлетворить потребность в белке, поэтому почти сразу после голодания рекомендуется вводить в рацион мясные продукты.

Лучше всего усваиваются постные сорта – кролик, курица, индейка и телятина. Перед приготовлением мясо нужно очистить от жил и измельчить в мясорубке. По мере выздоровления его можно запекать или варить целым куском.
Поскольку в поджелудочной железе вырабатывается инсулин, в течение месяца после обострения нельзя есть сахар. После стабилизации состояния разрешается делать кисели и компоты на фруктозе.
К концу первой недели болезни в меню можно включать нежирную рыбу и паровые котлеты из нее. К диетическим сортам относится треска, минтай, окунь и навага. 2% жирности содержит щука, судак, камбала и карась. Рыбные и мясные консервы, соленая, сушеная и вяленая рыба, сельдь относятся к запрещенным продуктам на весь период лечения.
После голодания рекомендуется употреблять рисовую и овсяную каши на воде, хорошо разваренные. Сахар, масло и соль добавлять в них нельзя. Кукурузную, пшенную и ячневую кашу включать в меню нежелательно, так как они очень трудно перевариваются.
Диета в период ремиссии
Когда приступ закончился, и острых симптомов нет, существенная часть ограничений по питанию снимается, и расширяется ассортимент разрешенных продуктов. Однако излишне нагружать поджелудочную железу не следует, поэтому соблюдать определенные правила все же необходимо:
- дробное питание. Употребление пищи небольшими порциями до 6 раз в день способствует ее лучшему усвоению, и человеку легче отказаться от вредных продуктов;
- все блюда должны быть слегка подогретыми, не горячими и не холодными;
- количество жиров, белков и углеводов в рационе ограничивается, и составляет соответственно 60, 120 и 400 г. Превышать эти нормы не рекомендуется;
- под запретом грубая пища: продукты следует варить или готовить на пару.

Легкий десерт из доступных продуктов без сахара разнообразит рацион больного и обогатит ослабленный организм витаминами
В рацион постепенно вводятся перетертые супы-пюре из овощей, вчерашний или предварительно подсушенный белый хлеб из муки 1-2-го сорта, макароны и крупы – рис, овес, гречка. При выборе макарон лучше отдавать предпочтение мелким изделиям (звездочки, колечки, ушки).
К диетическим блюдам, которые рекомендуются при хроническом панкреатите, относится белковый омлет, вареные или запеченные овощи – картошка, тыква, кабачки, морковь и свекла. Можно есть нежирные кисломолочные продукты, например, творог, ряженку, кефир и сыр. Свежее молоко допустимо только в небольших количествах и разбавленном виде, его лучше добавлять в готовые блюда или чай.
В качестве жиров используется сливочное и растительное масло в пределах допустимой нормы. Из фруктов наиболее полезными будут яблоки со средним уровнем кислотности и сладости, а также варенье, желе, муссы и компоты из них.
Для облегчения функционирования поврежденного органа и ускорения пищеварительного процесса необходим правильный питьевой режим. Количество потребляемой жидкости – около двух литров. Пить можно овощные и фруктовые соки, отвар шиповника, щелочную минеральную воду, травяные чаи, кисели и компоты.

Готовить персиковый сок нужно только в сезон, поскольку в покупных соках содержатся консерванты и много сахара
Наиболее полезными будут соки из персика, яблок, груш, абрикоса, картошки, тыквы, помидоров и огурцов. Эти напитки лучше готовить самим, поскольку в магазинные изделия добавляются красители и консерванты. Кроме того, употреблять свежевыжатые соки нужно сразу, хранить в холодильнике их нельзя.
Наиболее мягким действием обладает зеленый и красный чай каркаде, допускается употребление напитка из чайного гриба. Кисели можно варить из овсяных хлопьев, сухофруктов, льняного семени, молока, а также на основе ягод и фруктов.
За что отвечает поджелудочная железа?
Этот орган выполняет функции производства ферментов, непосредственно участвующих в пищеварении. А значит, любое нарушение работы железы ведет к сбоям всей пищеварительной системы. Обострение хронического панкреатита, лечение которого не началось своевременно, может стать причиной развития гастритов и язв. Смертельно опасной является прободная язва, при которой оперативное вмешательство неизбежно. Ферменты, которые выделяет железа:
Амилаза отвечает за расщепление больших белковых цепочек до более простых элементов. При недостаточности этого фермента многие питательные вещества кишечник будет неспособен абсорбировать.
Липаза разлагает жиры на глицерин и жирные кислоты, тем самым помогая кишечнику всасывать их. Недостаток вещества в организме человека снижает способность пищеварительной системы усваивать витамины А, D, E, что может повлечь множество проблем.
Примечание. Без витамина D усвоение кальция в организме невозможно. Недостаток кальция делает кости хрупкими.
Нуклеаза принимает участие в усвоении организмом ядерных (нуклеиновых) кислот.
Трипсиноген — вспомогательный фермент, без которого амилаза не расщепляет углеродные соединения.
Профосфолипаза расщепляет фосфолипиды на более простые элементы.
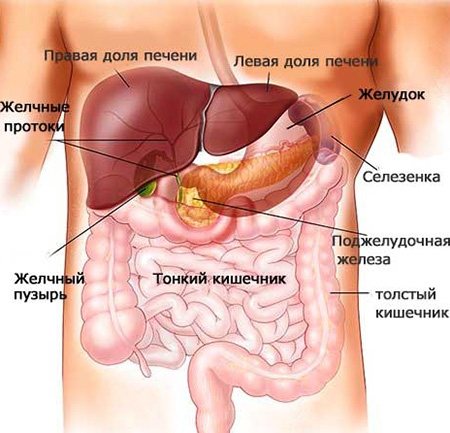
Поджелудочная железа выполняет основную роль в пищеварении
Что важно помнить?
Воспаление поджелудочной железы, будь то обострение хронической его формы или острое течение панкреатита — серьезное заболевание.
При отсутствии своевременной медицинской помощи оно может привести к смертельному исходу.
Человек, страдающий нарушениями работы поджелудочной железы, должен заботиться о том, чтобы обострения случались как можно реже.
Основной предупредительной мерой является правильное питание: без соблюдения диеты любые другие методы терапии неэффективны. Соблюдая все предписания специалиста, можно многие десятилетия прожить с хроническим панкреатитом, ни разу не столкнувшись с его обострением.
Признаки болезни
Важно понимать, что лечение симптомов обострения хронического панкреатита не приводит к излечению от самой болезни. А лечение самого заболевания необходимо начинать с выяснения причин.
Обострение хронического воспаления поджелудочной обычно сопровождается следующими клиническими симптомами:
- Характерные боли в животе или в левом подреберье, отдающие в спину в области лопаток.
- Тошнота.
- Рвота.
- Горечь и сухость в ротовой полости.
- Частая и обильная дефекация.
- Сильный резкий запах испражнений, которые плохо смываются.
- Потеря веса.
- Снижение аппетита.
- Раздражительность.
Период обострения хронического панкреатита может длиться от 2 дней до нескольких месяцев. Если боли острые, то стадия обострения обычно краткосрочная. При слабовыраженных болевых ощущениях период может затягиваться до нескольких месяцев.

Симптомы обострения хронического панкреатита зачастую проявляются в осенне-весенние сезоны, когда организм страдает от нехватки витаминов
Важно! Обычно у пациентов проявляются общие симптомы хронического панкреатита, лечение же, напротив, индивидуально. Оно зависит от причин возникновения болезни и реакции пациента на элементы медицинских препаратов.
Типичные симптомы обострения поджелудочной
Панкреатит в острой форме невозможно не заметить. Человек испытывает опоясывающую боль, центр которой находится в эпигастрии (между рёбрами и пупком). В начале воспаления может прийти многократная рвота, после которой не ощущается облегчение, возникает учащённое сердцебиение. Если человек способен игнорировать эти признаки, через два-три дня у него поднимается температура.
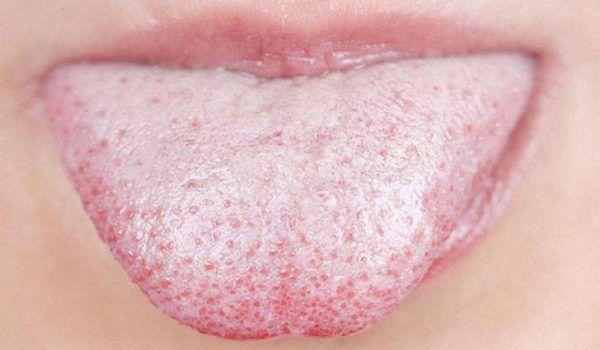
Для больных панкреатитом характерен белёсый налёт на языке, горький привкус в ротовой полости, неприятный запах изо рта
При остром панкреатите болевые ощущения присутствуют постоянно, не коррелируются с приёмами пищи или жидкости. Однако реакция на трапезу всё же имеет место – после еды человек ощущает тошноту или переживает однократную рвоту, нередко с элементами не переваренной пищи. При приёме болеутоляющих средств боль утихает, а по окончании воздействия обезболивающего нарастает постепенно.
Диагностика
После определения симптоматики и этиологии заболевания врач-специалист назначает анализы. Обычно это:
- общий и биохимический анализы крови;
- анализ мочи;
- биохимия кала;
- анализы слюны для определения уровня амилазы.
Для точного диагноза могут потребоваться дополнительные исследования органов брюшной полости, такие, как компьютерная томография, МРТ, рентгенография органов, ультразвуковое исследование или эндоскопия.
Факт. Знаете ли вы, что симптомы обострения хронического панкреатита у взрослых и у детей одинаковы?
Дополнительные исследования дают специалистам представление о степени поражения органа и стадии развития патологии, что важно для своевременного и эффективного лечения
Подведение итогов
Панкреатит, как и любое заболевание поджелудочной железы – опасный недуг, способный лишить человека радости полноценной жизни. Мы упоминали, что поджелудочная – орган уникальный и незаменимый, потому беречь её нужно особенно.
Обострение панкреатита возникает на фоне острого заболевания. Каждый больной панкреатитом должен понимать, что заболевание способно проявиться только через полгода, непосредственно после его возникновения.
В этот период времени врачи ставят диагноз рецидив острой формы. Если вовремя не начать лечение, то состояние больного ухудшается, возникает обострение уже хронического панкреатита. Рассмотрим основные признаки и выяснить, что делать при обострении панкреатита.
Группы риска
Заболеванию подвержены все возрастные категории и люди обоих полов. Однако чаще хронический панкреатит встречается у людей пожилого возраста.
Условно можно выделить 9 групп риска, это люди:
- страдающие алкогольной зависимостью;
- бессистемно питающиеся и часто прибегающие к фаст-фуду;
- принимающие большое количество лекарственных препаратов;
- страдающие никотиновой зависимостью;
- имеющие желчнокаменную болезнь в анамнезе;
- пациенты с ожирением;
- больные сердечно-сосудистыми недугами;
- испытывающие частые стрессовые ситуации;
- получившие травму поджелудочной железы или недавно перенесшие сильное отравление.

Заболевание вызывает тревогу, а постоянные боли в левом подреберье, поясничной и эпигастральной областях, а также в спине между лопаток держат человека в постоянном раздражении
Признаки обострения панкреатита
Приступ панкреатита всегда начинается с возникновения острой боли с локализацией в левом подреберье. Болевой синдром усиливается при отсутствии медикаментозной терапии. Боль может приобрести блуждающий характер и распространится на область спины, поясницы, зону лопаток. К болевой симптоматике постепенно присоединяются другие признаки обострения воспалительного процесса.
Признаки развития обострения патологии:
- характерная боль после употребления запрещенных продуктов питания (жирная, жареная, соленая пища, алкоголь и пр.);
- болевые ощущения уменьшаются, если пациент принимает позу эмбриона или наклоняет туловище вперед;
- боль возникает после приема ферментных препаратов (такие медикаменты усиливают воспалительный процесс и ферментную активность поджелудочной железы).
Оказание первой помощи
Симптомы обострения хронического панкреатита могут быть атипичными. У больного может наблюдаться учащенное сердцебиение, боли между лопаток, повышение температуры. Неквалифицированному человеку легко спутать эти симптомы с приступом стенокардии.
Основным показателем обострения панкреатита в данном случае будет острая боль в левом подреберье, отдающая в поясничную область или боли в эпигастральной области. Острым болям обычно предшествует гложущая боль, которую человек испытывает еще до обострения.
Важно! В первую очередь, необходимо вызвать «скорую помощь».

В критической ситуации главное — быть собранным и не паниковать, тогда можно оказать больному доврачебную помощь, в которой он так нуждается
Для облегчения сильных болей при обострении хронического панкреатита необходимо:
- снять с больного одежду, которая может затруднять дыхание (обтягивающие топы, водолазки, толстовки и т.п.);
- постараться усадить его, наклонив вперед тело, это поможет ослабить болевые ощущения;
- больному следует поверхностно дышать, не вдыхая глубоко воздух;
- для уменьшения болевых ощущений рекомендуют периодически задерживать дыхание;
- категорически нельзя принимать пищу;
- каждые полчаса нужно поить больного кипяченой негазированной водой не более 50 мл за один раз;
- дать больному спазмолитический препарат (дротаверин или но-шпа 0,8 г, папаверин 0,8 г); желательно ввести внутримышечно при наличии соответствующих навыков, согласно дозировке;
- ни в коем случае не давать обезболивающих или ферментных препаратов, это затруднит врачу диагностику;
- нельзя прикладывать к больному месту ни грелку, ни холодный компресс.

При острых болях госпитализация больного хроническим панкреатитом, симптомы которого определил дежурный врач, — обычная процедура
Меры первой помощи
Вызвать обострение поджелудочной железы может не только систематическое переедание и алкоголь, но и гормональные сбои в организме, заболевания желчного пузыря и двенадцатиперстной кишки, а также некорректный прием некоторых лекарственных средств.

Голодание при обострении поджелудочной – обязательное условие для снятия воспаления
При наступлении приступа необходимо в первую очередь отказаться от любой пищи и напитков, кроме простой воды. Такие ограничения объясняются тем, что поступление продуктов в пищеварительную систему вызывает выработку ферментов и еще большее раздражение поджелудочной.
Лечебное голодание должно продолжаться в течение как минимум суток. Выходить из него нужно постепенно, и сначала есть несладкие сухари, а затем вводить в рацион диетические блюда. Пить рекомендуется минеральную воду без газа, особенно полезны при панкреатите Нарзан и Боржоми.
Чтобы облегчить боль, нужно сесть и наклониться вперед. Ложиться, особенно в первые часы после начала приступа, нельзя, поскольку это вызовет усиление симптомов. Снизить воспаление поможет холодный компресс – грелка со льдом или пакет с замороженными продуктами из холодильника. Прикладывать их лучше к спине, чуть выше поясницы, и предварительно обернуть полотенцем.
Приступы нередко сопровождаются сильной тошнотой и рвотой, которая приносит некоторое облегчение, хотя и временное. Освобождение желудка от содержимого помогает разгрузить поджелудочную железу. Поэтому при рвотных позывах можно ускорить процесс, надавив двумя пальцами на корень языка.
При обострении поджелудочной железы человеку необходим полный покой, физические нагрузки и резкие движения исключаются, чтобы уменьшить интенсивность кровотока в желудочно-кишечном тракте.
Следует помнить, что лечение при обострении панкреатита должно проводиться в больничных условиях, поскольку существует угроза не только здоровью, но и жизни пациента. В ряде случаев экзокринная функция ПЖ значительно повышается, что вызывает усиленную выработку ферментов.
Избыток ферментов опасен тем, что они начинают разъедать железу и могут попадать в системный кровоток. В результате нарушается работа всех органов и систем, включая дыхательную и сердечно-сосудистую.
В стационаре больного обследуют на современном диагностическом оборудовании, и на основании заключения проведут терапевтические мероприятия
Самостоятельное и народное лечение в данном случае не только будет бесполезным, но может нанести вред организму и усугубить состояние. Поэтому вызвать бригаду скорой помощи следует при появлении первых признаков воспаления ПЖ.
До приезда медиков запрещается принимать любые лекарства, кроме спазмолитиков. Ферментные препараты, анальгетики и нестероидные противовоспалительные таблетки категорически запрещаются. Ограничения распространяются даже на количество потребляемой жидкости – воду можно пить каждые полчаса, но не больше 50-70 мл за один раз.
Медикаментозная терапия
Лечение в стационаре направлено прежде всего на снятие спазма и боли. Для этого применяют спазмолитики и анальгетики:
Фермент-содержащие препараты, такие, как панкреатин, компенсируют недостаточность производимых железой веществ.
При избытке ферментов назначаются препараты-ингибиторы, угнетающие действие поджелудочной железы, такие, как Фамотидин, Гордокс, Контрикал и др. Ингибиторы применяют для предупреждения разрушения ткани железы собственными ферментами.
Эффективное лечение хронического панкреатита препаратами, которые будут бороться с болезнью и не станут причиной гормональных сбоев и дисфункций других органов, может назначить только квалифицированный терапевт или гастроэнтеролог.
Внимание! Самолечение подобными препаратами может привести к серьезным нарушениям.

Препараты следует принимать только по назначению врача
Как происходит лечение?
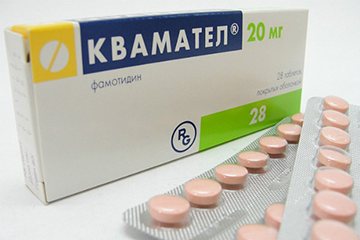
Врач скорой помощи устанавливает капельницу с физраствором. Вводит противорвотное — Метоклопрамид, обезболивающее — Кеторолак, антисекреторное — Квамател.

Больной незамедлительно доставляется в медицинское учреждение, так как обострение поджелудочной железы лечится только в стационарных условиях.
Прежде всего для постановки точного диагноза требуется проведение индикаторных и патогенетических биохимических тестов и УЗИ.
При воспалении поджелудочной железы в крови и моче повышается активность амилазы, а на эхограмме заметно снижение эхогенности ее тканей и скопление выпота внутри сальниковой сумки, за счет чего образуется просвет, несвойственный здоровой железе.
В некоторых случаях для установления формы заболевания требуется лапароскопия — диагностическая операция, при которой через небольшие разрезы в брюшной полости проводится осмотр внутренних органов с помощью специального аппарата: лапароскопа.
В стационаре лечащий врач назначает комплексную терапию с учетом индивидуальных особенностей и течения заболевания. Общими для всех видов воспаления являются следующие лекарства:
- Физиологический раствор в соединении с Контрикалом и Реополиглюкином.
- Мочегонное. Лечащий врач назначает тот препарат, который больше подходит пациенту в его состоянии.
- Антисекреторное. Квамател или его аналоги.
- Спазмолитики. Чаще всего используют Но-Шпу внутримышечно.
- Противорвотное. Метоклопрамид принимается до полного прекращения рвоты.
- Обезболивающее. Кеторол, Кетонов.
- Антибиотики. В каждом конкретном случае специалист подбирает их индивидуально.
- Для восстановления работы пищеварительной системы назначается Фестал или его аналоги.
- Витамины группы В и С.
- В том случае, если организм ослаблен, а употребление пищи еще невозможно, применяется парентеральное питание. Часто показаны белковые смеси Альвезин, Аминосол.
Так как число форм панкреатита достаточно велико, то стратегия лечения в разных случаях будет индивидуальна. Иногда консервативных мер бывает недостаточно, и требуется операция.
Народные средства при обострении хронического панкреатита
Внимание! Не следует пользоваться нижеописанным методом, если точный диагноз неизвестен!
Внезапно обострившийся хронический панкреатит можно успокоить медицинскими банками, которыми пользовались для лечения простуды. Банка смазывается спиртом изнутри и поджигается, тут же устанавливаясь в область поджелудочной со стороны поясничного отдела, но так, чтобы не попасть на почки, или со стороны брюшного отдела. Банка должна плотно присосаться.
Через минуту банку убирают, а то место, где она устанавливалась, смазывают спиртом и накрывают плотным полотенцем или шерстяным платком. После такой процедуры нельзя выходить на улицу следующие 2 суток.

Банки пришли в нашу медицину из Китая. Их долгое время использовали для лечения бронхитов и пневмоний
Диета при обострении хронического панкреатита и при остром панкреатите
Человек, живущий с этим диагнозом, должен осознавать, что излечение болезни будет зависеть, прежде всего, от рациона и режима питания. Поэтому, помимо приема препаратов, при обострении хронического панкреатита назначают голод на 2-3 дня в зависимости от выраженности симптомов, а затем — диетическое питание.
Необходимо исключить жирную пищу, все жареное. Следует ограничить прием соли до 3 г в сутки, а лучше вообще кушать без соли, заменяя ее соевым соусом. Холодное и горячее, острое и кислое тоже нельзя. При заболевании показан первый стол. Вся пища готовится на пару: каши (лучше гречневая), котлеты, картошка. Питаться лучше понемногу, но часто: около 5 раз в день при условии одинакового времени приема пищи каждый день.
Важно! Бессистемное питание часто становится причиной гастроэнтерологических заболеваний и катастрофических изменений веса.

Здоровая пища — залог скорейшего выздоровления системы пищеварения
При симптомах обострения хронического панкреатита лечение необходимо начинать немедленно. Симптоматика заболевания сходна для большинства людей, но бывают атипичные симптомы, которые можно спутать со стенокардией. Причины возникновения недуга можно выяснить, лишь пройдя полное лабораторное обследование, поэтому попытка самостоятельно установить диагноз — это большой риск ошибки и, как следствие, неэффективного лечения. Обострение панкреатита лечится как медикаментозными препаратами, так и народными средствами.
Люди, которые не имеют вредных привычек, а также регулярно питаются здоровой пищей, гораздо реже заболевают панкреатитом.
Панкреатит приносит не мало неприятностей человеку, имеющему этот диагноз. При хроническом течении необходимо постоянно соблюдать диету и принимать препараты. А обострение заболевания требует незамедлительного медикаментозного вмешательства. Что такое целиакия читайте на этой странице

Обострение панкреатита может быть вызвано стрессом
Причины обострения
Обострения панкреатита могут возникать по причинам:
- Неправильное питание:
- Переедание
- Несоблюдение режима питания
- Неравномерное питание, голодание
- Нервные переживания, стрессы.
Сколько длится обострение?
Обострение хронического панкреатита, в среднем, длится около недели. В некоторых случаях это заболевание перетекает в рецидивирующий панкреатит и может длиться годами. Поджелудочная железа очень медленно восстанавливается, поэтому надо неотступно следовать диете и принимать ферменты, соблюдать все рекомендации врача. О причинах развития панкреатита читайте здесь: https://jeludokzone.ru/podzheludochnaya-zheleza/bolezni-pz/pankreatit/obzor-prichin-razvitiya-pankreatita.html
Первые признаки обострения панкреатита:
- боль в животе, отдающая в спину
- горечь во рту
- рвота желчью
- частый стул, жидкий с примесью жира
В такой ситуации не стоит заниматься самолечением, срочная госпитализация поможет справиться с обострением.
Пренебрежение стационарным лечением либо приемом назначенных препаратов приводит все к юольшему повреждению ткани железы, усложняя дальнейшее течение болезни и ее лечение.
Обострение при беременности
Хронический панкреатит, сам по себе, за исключением острой формы течения, не является противопоказанием к зачатию и вынашиванию плода. При таком заболевании как панкреатит, следует планировать беременность на период стойкой ремиссии и не забывать о соблюдении диеты. Однако даже при строгом соблюдении диеты и рекомендаций врача может наступить обострение заболевания. Читайте, сколько длится приступ панкреатита и чем снять боль.
Во время беременности самолечение недопустимо. При проявлении любых симптомов, приносящих дискомфорт, незамедлительно следует обращаться за медицинской помощью. Симптомы же обострения панкреатита у беременной женщины аналогичны со стандартными признаками у взрослых людей.
Что делать при обострении?
При обострении панкреатита важно купировать боль. И воплотить несколько изменений в своем образе жизни чтобы предотвратить учащение рецидивов:
- Нужно сменить рацион на максимально щадящий, питаться кашами, нежирными супами, печеными фруктами, диетической говядиной.
- Разбивать питание на более мелкие порции и питаться немного чаще.
- Прикладывать холод к левому подреберью
Под рукой обязательно должны быть спазмолитики и ферментные препараты.
Если вам их еще не назначили – обязательно обратитесь к гастроэнтерологу.
Ели происходит обострение хронического панкреатита, следует незамедлительно прекратить раздражать ЖКТ, первые двое суток исключить питание.
- Пейте минеральную воду без газа или несладкий отвар шиповника.
- На третий день можно ввести в рацион кисели и слизистые супы, каши.
- Исключите твердую пищу на неделю или даже две.
При обострении хронического панкреатита рекомендуется стационарное лечение для купирования боли. Назначаются спазмолитики и препараты, снижающие желудочную секрецию.
Лечение в фазе обострения
При таком течении панкреатита следует назначить стационарное лечение, постельный режим как минимум на двое суток. Можно обойтись диетой №5п, или назначить голод с обильным питьем. В дальнейшем назначается дробное питание до 6 раз в день в небольших количествах. Что такое реактивный панкреатит читайте здесь: https://jeludokzone.ru/podzheludochnaya-zheleza/bolezni-pz/pankreatit/reaktivnyj-pankreatit-simptomy-lechenie-i-dieta.html
Из меню допустимы слизистые супы и каши, вегетарианские супы и каши на воде.
В первую очередь, необходимо купировать боль (назначаются спазмалитики и анальгетики) и создать функциональный покой для желудка (обеспечить обильное щелочное питье).
Лекарства при обострении панкреатита:
- Также в курс лечения входит ингибиция протеаз и кининов, препараты вводятся внутривенно капельно.
- В дальнейшем нужно устранить отек поджелудочной железы, назначаются мочегонные.
- Затем следует заняться восстановленем сосудистой микроциркуляции при помощи гепарина и антиагрегантов. Корреция внешнесекреторной недостаточности проводится при помощи полиферментных препаратов.
- В случае выявления сопутствующего воспалительного процесса назначаются противовоспалительные средства и антибиотики.

Диетическое питание при панкреатите — основа на пути к ремиссии
При обострении панкреатита лечение в домашних условиях недопустимо, поскольку в 10% случаев данное заболевание лечится посредством хирургической операции при диагностировании органических изменнений желудка.
Противовоспалительные средства, допустимые к приему при обострении:
На фото таблетки Панкреатин
Диета при обострении
Так как данное заболевание подлежит стационарному лечению, диета при обострении хронического панкреатита назначается врачом. Меню данной диеты называется стол №5п. Первые двое суток питание исключено, рекомендовано обильное питье – минеральные воды типа «Боржоми». В дальнейшем постепенное расширение стола щадящими блюдами.
Все, что можно есть при обострении панкреатита, рекомендовано к повседневному применению больных. Данные блюда будут только полезны для нормализации пищеварения. Пить при обострении панкреатита следует щелочные минеральные воды, кисели и отвар шиповника.
Смотрите видео ролик о том, как лечить приступ панкреатита:
Обострение панкреатита может быть спровоцировано как неправильным питанием, так и психологическим напряжением. О причинах развития панркеатита у детей читайте на этой странице
Панкреатит вызывается саморазрушением тканей поджелудочной железы активированными ферментами. Активация ферментов, расщепляющих белки и жиры, происходит в ответ на воспалительные изменения тканей.
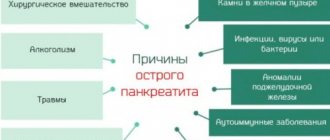
Панкреатические изменения в деятельности поджелудочной железы происходят как ответная реакция на энергичную деятельность ферментов. Чрезмерная деятельность ферментов развивается по причине ряда факторов:
- Механическое разрушение. Заключается в закупорке протока и перекрытии оттока сока железы. Развивается из-за соседствующих заболеваний желчных ходов, отёков. Отдельно выделяют травмы.
- Нейроэндокринное нарушение. Общие нарушения гормональной функции организма – жировой обмен, углеводный. Причины: злоупотребление жирной пищей, алкоголь.
- Токсические и аллергические нарушения. Аллергические реакции на системные препараты, капельницы.
Независимо от фактора развития боли, часто панкреатический приступ вызывает совокупность факторов, небрежное отношение к здоровью.
Народные методы
Шиповник
При обострении хронического панкреатита можно использовать разнообразные народные рецепты. Хорошо себя зарекомендовал чай на основе шиповника.
Для того чтобы приготовить рецепт в домашних условиях, вам понадобиться 3 столовые ложки ягод и примерно 1/2 часть воды. Все смешать и прокипятить на медленном огне в течение 15-20 минут. Как только целебный чай будет готов, его можно процедить.
Принимать по 100 мл перед едой.
При помощи чая на основе шиповника, можно быстро вывести желчь, поэтому рецепт также активно используется и при холецистите.
Гречка
Второй всеми известный рецепт при обострении панкреатита – гречневая крупа.
Приготовление: приготовить гречневую крупу в 1/2 литрах кефира. Применение: на завтрак скушать сначала 1/2 часть готовой каши, а остальную порцию вечером.
Золотой ус

Избавиться от обострения также поможет и золотой ус.
Для приготовления вам понадобиться измельчить примерно 3-4 листочка золотого уса. После чего в тару вылить 500-600 мл воды. Все хорошо перемешать и проварить на медленно огне примерно 10 минут. Как только готовый отвар остынет, можно его процедить.
Принимать 2 раза в день. Схема приема: сначала пить по 1 столовой ложке, после чего с каждым днем увеличивать дозировку до 1/2 стакана.
Картофель
Многие больные с панкреатитом отметили, что лечить недуг можно и при помощи простого картофеля. Врачи также утверждают, что картофель положительно воздействует на поджелудочную железу. Рецепт поможет избавить больного от спазмов, а также если на слизистой оболочке имеются повреждения, то сок картофеля обладает заживляющим спектром действия и быстро устранить проблему.
Для приготовления сока, вам понадобиться перемолоть сырой картофель и отжать сок. У вас должно получиться около 70 мл свежего сока. Принимать за 2 часа до еды.
Важно! Не стоит готовить сразу много сока, так как он теряет свои положительные свойства. Поэтому готовить рецепт ежедневно.
Лечение травами
Дома лечить обострение можно при помощи настоек и отваров из лекарственных трав. Рассмотрим несколько рецептов, которые действительно помогают устранить все симптомы заболевания.
Также читайте: Острый панкреатит у взрослых: препараты лечение
Первый рецепт
Для приготовления отвара вам понадобиться:
- Семена укропа, ягоды боярышника: по 2 столовые ложки.
- Цветки бессмертника, аптечная ромашка: по 1.5 столовых ложек.
Приготовление: все указанные травы нужно смешать в одной таре, после чего влить литр воды. Поставить отвар на огонь, как только закипит снять и дать настояться. Перед применением профильтровать через чистую тряпку или марлю.
Применение: употреблять рецепт по 1 стакану три раза в день.
Главный гастроэнтеролог РФ: «ПАНКРЕАТИТ не проходит?! Простой способ лечения уже исцелил сотни пациентов в домашних условиях! Чтобы навсегда вылечить поджелудочную нужно…» Читать далее »
Второй рецепт
Второй народный рецепт сложный, так как потребуется большое количество разнообразных лекарственных растений.
Ингредиенты:
- Корень одуванчика и чистотел.
- Фиалка, но только трехцветные цветки.
- Семена аниса и горец птичий.
- Рыльца кукурузные.
Приготовление: указанные травы необходимо взять в равной пропорции, примерно по 2 столовые ложки. Пересыпать в тару и залить водой (литр). Варить на огне в течение 10-15 минут. Как и все остальные рецепты, это целебный сбор также процедить.
Применение: пить по 1/3 стакана три раза в день перед основным приемом пищи. Лечение данным рецептом составляет 14 дней, при необходимости врачи продлевают курс.
Третий рецепт
Можно в домашних условиях для лечения
использовать отвар из зерен овса. Готовиться отвар достаточно просто. Сначала перемолоть зерна овса и залить их крутым кипятком. Как только немного остынет, можно пить.
Принимать рецепт в течение 30 дней, строго на голодный желудок. Такой рецепт помогает уменьшить признаки воспаления и избавить больного от общих симптомов (тошноты, рвоты и диареи).
Четвертый рецепт
Настойка от Глебова, которая эффективно и, самое главное, быстро устраняет все симптомы панкреатита.
Готовиться рецепт из корней лопуха, шалфея, репешки, одуванчика и календулы.
Приготовление: травы лопух, шалфей и календула взять по 3 части, остальные ингредиенты по 2 части. Для лучшего эффекта можно также добавить 2 части лугового клевера. Все смешать и залить 0.5 литрами кипятка, дать настояться. Настаивать рецепт можно в закрытой банке или термосе в течение ночи.
Также читайте: Анализ крови при панкреатите, показатели, разновидности
Применение: употреблять небольшими порциями до еды. У многих сейчас возникает вопрос, сколько же пить? Мы не сможем вам ответить на вопрос, так как дозировка именно этого рецепта рассчитывается индивидуально. Если неправильно принимать отвар, то могут возникнуть серьезные осложнения со здоровьем.
Прополис, вот еще одно средство, которое помогает снять болевые приступы и нормализовать пищеварение. Готовить прополис не нужно, достаточно просто жевать небольшие кусочки. Такой метод лечения служит ярким примером гомеопатии, его стоит попробовать в домашних условиях.
Локальные изменения, приводящие к боли
Протоки железы закрываются, но выделение ферментов на принятую пищу не останавливается. Действующие вещества выбрасываются в ткань самой железы. Ферменты – высокоактивные белки. Молекула фермента, расщепляющего жир, способна расщепить 154 молекулы жира. Попадание небольшой части ферментов на ткань железы приводит к гибели клеток и тканей.
Возникает некроз – острый панкреатит. При некрозе выделяются ферменты самой ткани, усиливающие действие активных веществ, ухудшающие отток от пораженного места, увеличивая уязвимость сосудов. Цикл хронического панкреатита замыкается.
Болевой синдром при хроническом панкреатите
Ключевой процесс хронического панкреатита – замещение ткани железы соединительной тканью. Порой в соединительной ткани оседают соединения солей, чаще кальция, забивающие протоки железы (калькулезный панкреатит). Закрытые протоки продолжают функционировать, копят жидкость, образуя кисты. Когда возникает обострение панкреатита, появляются тупые боли в области под желудком, нарастающие после нарушения диеты. Чаще ощущения возникают после обильных застолий, неумеренного объёма съеденной пищи. Происходит подобное из-за расширения желудка, давящего на головку поджелудочной железы, вызывая спазм, приводящий к боли. Она возникает под желудком, по ощущениям, глубоко в животе. В зависимости от пищевых нарушений боли кратковременны либо становятся постоянными.
Боль распространяется на область левой грудины, затрагивая плечо, распространяется на спину. Если болезнь прогрессирует в головке железы – распространяется на область печени. Если патология затрагивает орган целиком – боль опоясывает.
Наблюдается усиление болевых ощущений в определённых положениях больного – лежа на спине. Становится слабее в сидячем положении. Инстинктивно больной прижимает ноги к груди в сидячем положении – при указанной позе боль слабеет.
По статистике, при хроническом панкреатите боль наблюдается у 9 из 10 пациентов, и лишь у 1 из 10 панкреатит не сопровождается болезненными ощущениями.
Приступы могут повторяться. Медиками создана шкала приступов:
- Тип А. Боли длятся до 10 суток, перемежаясь с долгими периодами без нее.
- Тип Б. Длительный периодов боли до 30-60 дней. Подобный тип чаще встречается при алкогольном панкреатите.
- Стойкая непрекращающаяся боль. Является показанием к оперативному вмешательству, применению наркотических обезболивающих средств.
Народные средства
Назначаются следующие препараты:
- Ферментные средства. Прием препаратов направлен на снижение нагрузки на орган и ускорение процессов восстановления тканей. Ферменты, поступающие в организм извне, стимулируют процесс переваривания и усвоения пищи и уменьшают нагрузку на органы пищеварения (Панкреатин, Креон).
- Антацидные средства. Это препараты, которые снижают кислотность. Принцип их действия различается. Одни (Ренни) быстро всасываются и обеспечивают моментальное облегчение, другие невсасывающиеся, действующие через определенный промежуток времени, но эффект их более продолжителен (Маалокс).
- Анальгетики. Принимаются для снятия болей. Это спазмолитики Папаверин, Но-шпа и другие.
- Антисекреторные. Необходимы для нейтрализации кислоты (Омепразол, Фамотидин).
- Противовоспалительные препараты, способствуют уменьшению болевого симптома (Диклофенак).
- Средства для уменьшения секреции (Сандостатин, Октреотид).
- Прокинетики. Выписываются при мучительной тошноте и рвоте, которая часто появляется в периоды обострения. (Церукал, Мотилиум).
Когда возникает обострение, лечение в домашних условиях проводить нельзя. При очень сильных приступах рекомендуется взывать неотложную помощь. Сильные лекарства при обострении панкреатита поджелудочной железы можно принимать только в стационарных условиях.
Для облегчения состояния больного рекомендуется прекратить питание, обеспечить больному покой и приложить на область поджелудочной пакет со льдом.
Принимать какие-то медикаменты до приезда врачей не рекомендуется, но если врачебная помощь в ближайшее время остается недоступной, разрешаются следующие средства:
- Креон или Пангрол;
- Дровертин, Папаверин;
- Рабепразол, Лансопразол.
Средства нетрадиционной медицины в период обострения болезни неэффективны, однако, во время ремиссии будут весьма кстати.
Пациенты, которые решили лечить заболевание травами и другими нетрадиционными способами, должны быть готовыми к длительному и систематическому лечению.
Для приготовления лечебных настоев и отваров чаще всего используются следующие травы:
- ромашка;
- укроп;
- боярышник;
- бессмертник;
- мята;
- одуванчик;
- аир;
- чабрец;
- шишки хмеля;
- кукурузные рыльца;
- подорожник;
- лен;
- крифея;
- чистотел и многие другие.
Очень важно перед приемом любого народного средства консультироваться с лечащим врачом, поскольку даже совершенно безобидные на первый взгляд растения могут вызывать аллергические реакции и другие побочные эффекты.
Сколько длится приступ панкреатита
Ответ на вопрос, сколько длится приступ панкреатита, заложен в стадии панкреатита и аспектах развития. Нарушение оттока сока поджелудочной железы, увеличение давления в просвете двенадцатиперстной кишке приводят к забросу содержимого в проток железы. Проток не рассчитан на подобное, возникают мелкие разрывы, в которые попадают активные ферменты желчи из кишечника. Те активируют собственные ферменты поджелудочной железы. Запускается процесс воспаления и разрушения ткани поджелудочной.
Боль при хроническом панкреатите бывает разная. Тупая нечастая сопровождает пациентов, нарушающих диетпитание при заболевании.
Отличающийся тип боли – острая, с усилением, без спазма. Женщин чаще преследует давящая боль, после еды. Согласно статистике, у женщин панкреатит часто сочетается с болезнью желчных путей. Боль после приёма неправильной пищи проходит через 2-3 часа и возникает периодами при хроническом течении.
Лечение боли при панкреатите
Вопрос лечения болевого синдрома при хроническом воспалении железы сложен, приходится лечить боль и нарушение железы одновременно.
Золотая середина наблюдается, когда восстанавливают функции железы. Для органа создаются благоприятные условия с помощью строгой диеты и купирования боли. После исчезновения болевого синдрома снимают воспалительный процесс в железе и проводят лечение для восстановления функций.
Необходимо занять железу восстановлением оттока панкреатического сока, тогда боль утихает. Для указанных целей в условиях стационара используют ненаркотические анальгетики, спазмолитики. Хорошие результаты наблюдаются при применении средств блокировки холиновых рецепторов, используют блокаторы ганглиев.
При непроходящих болях нарастающего характера внутривенно вводятся анальгетики – новокаин, димедрол, папаверин, соединённые с физиологическим раствором, сульфатом магния и аскорбиновой кислотой.
В отдельных случаях врачи прибегают к использованию серьёзных анальгетиков – трамадол и прочие. Иногда описанную терапию замещают парацетамолом с нестероидными противовоспалительными препаратами. В крайних случаях, наркотические анальгетики дают больному дожить до операции.
В зависимости от стадии боль может протекать длительно, не затухая. При подобном течении панкреатита рекомендовано хирургическое лечение. Проводят операцию по удалению части железы либо протока.
Домашние способы снять боль
Избранные меры способны ненадолго усыпить боль, снять симптомы острого панкреатита. Условно меры называют «Холод, голод и покой»:
- Отказ от пищи. Минимальное время – на сутки. Мера обусловлена необходимостью ферментативной разгрузки железы.
- Холодный компресс либо бутыль с холодной водой на область пупка для ликвидации отёка.
- Водный режим. Увеличение жидкости до 2 и более литров тёплой воды.
- Ликвидация спазма. Приём спазмолитиков.
- Покой от нагрузок. Избегать физического и психологического стресса.
Перечисленные нехитрые действия облегчают и снимают болевой синдром. Важно помнить, умеренность в употреблении не рекомендованных при панкреатите продуктов будет только провоцировать боль. Принимать препараты для снятия боли положено после специфического назначения врача.
Лечение
Обострение панкреатита подразумевает комплексное лечение. Основной метод — сочетание медикаментозной терапии и диеты. Прием определенных препаратов и коррекцию рациона питания пациенту придется осуществлять в течение длительного времени. Нарушение рекомендаций сократит период ремиссии и усилит выраженность очередного приступа.
Допустимо дополнение терапии некоторыми народными средствами, но только после согласования их с лечащим врачом.
Медикаменты
При выявлении панкреатита пациенту назначается определенная медикаментозная терапия. Дополнительно врач дает рекомендации по выбору препаратов, которые помогут купировать обострение патологии. Неправильно подобранные лекарственные средства не только не устранят симптомы воспалительного процесса, но и могут спровоцировать серьезные осложнения.
Примеры медикаментов:
- ненаркотические анальгетики (Парацетамол, Анальгин);
- средства для подавления секреции (Октреотид, Соматостатин);
- ингибиторы протонной помпы (Омепразол);
- прокинетики (Мотилиум);
- спазмолитики (Но-Шпа, Дротаверин);
- препараты с ферментами (Креон);
- антиферментные средства (Гордокс);
- холинолитики (Метацин, Атропин).