Панкреатит Pancreatitis. Symptoms and Causes — это воспаление поджелудочной железы. Заболевание не то чтобы частое: до 100 случаев Проблема острого панкреатита в Красноярском крае на каждые 100 тысяч населения.
Тем не менее в России острый панкреатит долгое время был первым Острый панкреатит Э‑01‑01‑004‑2.0‑2019 в списке причин «острого живота» — то есть сильнейшей боли, из‑за которой люди вынуждены вызывать скорую. Сегодня воспаление поджелудочной уступило лидерство острому аппендициту. Однако заболевание по‑прежнему остаётся опасным: примерно 3 человека из каждых 100, обратившихся за помощью, умирают.
Поэтому так важно уметь вовремя распознать воспаление поджелудочной и не пропустить возможное развитие осложнений.
Почему болит поджелудочная железа
Если не лечить острый панкреатит как следует, то он может перейти в хронический и потянет за собой другие заболевания поджелудочной железы. Обо всех других ее болезнях вы узнаете в следующей статье.
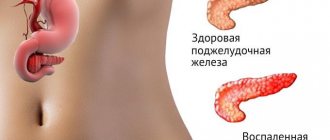
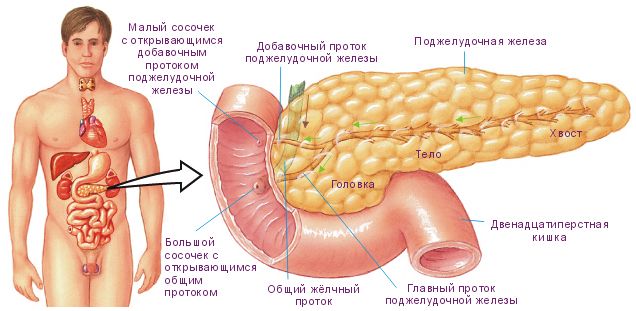
Поджелудочная железа – это важный орган пищеварительной системы, обладающий смешанной функцией: внешней (экзокринной) и внутренней (эндокринной). Функция внешней секреции состоит в выделении панкреатического сока, который содержит пищеварительные ферменты, необходимые для полноценного переваривания пищи.
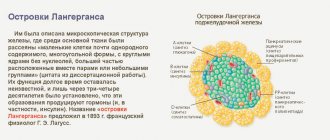
Эндокринная функция заключается в выработке соответствующих гормонов и регуляции обменных процессов: углеводного, жирового и белкового.
Что делает поджелудочная железа?
Основные причины и механизм развития болезней
К самым общеизвестным заболеваниям поджелудочной железы причисляют острый, реактивный и очень распространенный хронический панкреатит. Кроме того, сахарный диабет и рак. Какие же причины вызывают заболевания? К ним относятся:
- злоупотребление алкоголем;
- курение;
- желчнокаменная болезнь;
- воспаление печени;
- употребление жирного, жареного, острой пищи;
- воспаление или закупорка камнями желчного пузыря области протоков;
- эндокринные заболевания;
- травмы брюшной полости;
- болезни двенадцатиперстной кишки;
- длительное применение лекарств, например, антибиотиков.
Основные причины и механизм развития болезней
Употребление алкоголя и заболевания желчного пузыря (прежде всего, желчнокаменная болезнь) в 95-98% случаев являются причинами панкреатита.
Другие факторы риска, которые могут спровоцировать воспаление поджелудочной железы:
- заболевания двенадцатиперстной кишки (дуоденит, язвенная болезнь);
- операции на желудке и желчевыводящих путях;
- травмы, ранения живота;
- эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ);
- прием некоторых лекарств (фуросемид, эстрогены, антибиотики, сульфаниламиды и т.д.);
- инфекции (эпидемический паротит (свинка), вирусные гепатиты В, С, и др);
- паразитические инвазии (аскаридоз);
- анатомические аномалии протока поджелудочной железы (сужение, опухоли и т.д.)
- нарушение обмена веществ;
- изменение гормонального фона;
- сосудистые заболевания;
- наследственная предрасположенность (т.н. наследственный панкреатит).
Примерно у 30% больных не удается установить причину острого панкреатита.
Травы, полезные для печени и желчного пузыря
Среди широкого ассортимента трав для лечения печени и поджелудочной железы чаще всего применяются такие травы:
- расторопша, или молочный чертополох;
- пижма обыкновенная;
- зверобой продырявленный, или обыкновенный;
- тимьян ползучий (чабрец);
- тысячелистник;
- ромашка аптечная;
- корень одуванчика;
- мята перечная.
Эти травы применяются в качестве монопрепарата для лечения воспалительных процессов печени, поджелудочной железы, желчного пузыря. Но гораздо эффективнее использовать сборы трав, где каждый компонент усиливает действие друг друга.
Гепатит
Столкнувшись с такой болезнью, как гепатит, пациент задается вопросом, чем можно эффективно лечить печень и поджелудочную железу. Народные средства, применяемые в комплексной терапии, должны обладать гепатопротекторным, противовоспалительным, антисептическим и обезболивающим действием.
К таким лечебным травам относят ромашку, календулу, корень родиолы розовой. Отвар из этих лекарственных растений снимает острый воспалительный процесс, устраняет застой желчи, способствует очищению печени. Отдельно стоит выделить растение цикорий, применяемое в кулинарии в качестве кофейного напитка. Корень растения обладает эффективным гепатовосстанавливающим свойством. Травники рекомендуют принимать отвар или спиртовую настойку корня цикория на протяжении 3 недель.
Курс лечения травами длится не больше 4 недель. Если курс будет короче, то организм не очистится полностью, и пораженные клетки печени не успеют восстановиться. Если лечение будет длиться больше 30 дней, то существует высокий риск привыкания, в результате которого клетки печени станут нечувствительными к действию природных лекарственных средств.
Дискинезия желчевыводящих путей
Это заболевание, которое связано с нарушением моторики желчного пузыря, в результате которого в 12-перстную кишку поступает недостаточное или чрезмерное количество желчи. При дискинезии желчевыводящих путей врачи также рекомендуют использовать народные средства для лечения. Неплохо зарекомендовал себя настой или отвар из вегетативных органов барбариса. Для приготовления средства берут 1 столовую ложку сырья на 200 мл воды, ставят на водяную баню на 30 мин., оставляют, фильтруют и пьют по 100 мл 3 раза в день до приема пищи.
При дискинезии полезно пить траву тысячелистника, полыни, чистотела, семена фенхеля, шишки хмеля, взятые в одинаковой пропорции. На 500 мл кипятка необходимо взять 2 ст.л. сбора, залить кипящей водой. После настаивания и процеживания пить по 35 мл трижды в день, за 15 мин. до приема пищи.
Холецистит
Воспалительный процесс в желчном пузыре также купируется благодаря средствам, которые рекомендует народное лечение. Для устранения симптомов воспаления рекомендовано ежедневно пить отвар травы душицы, 3-4 раза в день по 50 мл.
Основные причины и механизм развития болезней
Чаще всего действия при дискомфорте в поджелудочной зависят от причины, которая к нему привела. Пред тем как боль поразит область левого подреберья, человек будет испытывать легкое недомогание, перерастающее в более интенсивное.
Болезней, которые могут это спровоцировать, много, но все они неизменно приводят к панкреатиту и/или обострению воспалительных процессов в поджелудочной. К причинам, провоцирующим такое состояние, относят:
- Сбой в системе пищеварения, когда в крови слишком много жира. Поджелудочная активизирует выработку ферментов, которые расщепляют их, в избытке, что и приводит к панкреатиту, сопровождающегося болями высокой интенсивности.
- Табакокурение и алкоголь, чрезмерное употребление которых провоцирует постоянную выработку желудочного сока, разрушающего поджелудочную железу. Негативно сказываются вредные привычки и на кровоснабжении этого органа, а любое кислородное голодание провоцирует воспаление.
- Патологические процессы в печени и желчном пузыре. Они нарушают процесс пищеварения, например, желчь может попадать в проток поджелудочной и активизировать ее ферменты рядом с ней, приводя к воспалению.
- Прием ряда лекарственных средств, которые могут провоцировать выработку ферментов и разрушать поджелудочную.
- Сбой в иммунной системе. Некорректная работа защитных сил может приводить к воспалительным процессам, из-за которых страдают также и ткани этого органа.
- Возрастные изменения, когда все органы ослабевают и начинают сбоить.
- Неправильный рацион, несбалансированность которого приводит к панкреатиту, особенно если это происходит постоянно.
Гепатомегалия
Для заболеваний печени характерно увеличение ее размеров, когда даже без пальпации становятся заметны очертания органа при осмотре. Одно из таких заболеваний – гепатит. Возникает при поражении вирусами гапатита (на данный момент насчитывается 7 разных видов), а также при длительном воздействии алкоголя, препаратов и даже при заражении паразитами.
Это интересно: О чем говорит увеличенная печень? Симптомы и лечение гепатомегалии
Вначале гепатит не проявляет никаких симптомов, но, когда заболевание прогрессирует сильней, начинается клиническая картина, которая похожа на простой грипп. В дальнейшем ткани разрушаются, воспаляются и приходят к полной дисфункции. Если вовремя распознать болезнь и начать лечение, то возможно добиться полного выздоровления без тяжелых последствий.
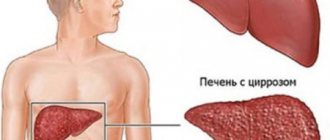
Еще одно заболевание, при котором печень значительно увеличивается в размерах – цирроз. Он возникает при неправильном питании, чрезмерном употреблении алкоголя, при длительных вирусных инфекциях. Увеличение связано с тем, что здоровая ткань постепенно замещается фиброзной.
Поражение печени паразитами (в частности лямблии), вызывают воспалительный процесс и сильные расстройства пищеварения.
Как распознать болезнь
Распознав тревожные симптомы, боли поджелудочной железы и другие признаки, незамедлительно обратитесь к врачу. Самостоятельно принимать лекарства недопустимо, так как острый панкреатит можно перепутать с инфарктом, ведь боль ощущается под рёбрами в левой части тела и отдаёт в лопатку.
Лихорадка — это признак воспалительного процесса тканей поджелудочной железы, в то время как хронический панкреатит протекает малозаметно. Врачи на основе анализов смогут поставить справедливый диагноз и прописать лечение, информативен также и рентген органа.
Зная о том, где располагается поджелудочная железа и как она болит, можно вовремя обратиться в больницу и предотвратить осложнения. В случае усиления недуга перед приездом медиков ничего не ешьте, положите на живот холодный компресс и пейте минеральную воду без газа, а вот обезболивающие препараты применять нельзя.
Хронический панкреатит распознают по таким признакам, как периодическая тошнота, рвота с примесью жёлчи, жидкий стул с каплями жира и частицами плохо переваренной пищи. А также человека время от времени беспокоит урчание в животе, однако, многие пациенты не придают этим симптомам особого значения.
Острый тип недуга дополнен учащённым сердцебиением, повышенной температурой, бледными кожными покровами и пониженным артериальным давлением. Орган, находящийся в брюшной полости, остро реагирует на неправильное питание.
Когда болит поджелудочная железа, симптомы, лечение и диагностика неприятных ощущений зависят от конкретного заболевания. Так, при муковисцидозе на поверхности кожи медики замечают кристаллы соли, киста характеризуется повышенной температурой тела, а в случае образования опухоли отмечаются бледность кожных покровов и развитие желтухи.
Диабет распознаётся по таким признакам, как сильная жажда, кожный зуд, усиление потоотделения и изменение ритма сердцебиения при отсутствии инсулина.
Симптомы при разных патологиях органа
Боль в поджелудочной железе может быть вызвана и попаданием в организм инфекции и бактерий. При несвоевременном реагировании на такую ситуацию вредные микроорганизмы вызывают изменение структуры органа.
Из-за строения и формы поджелудочной боль в ней несложно спутать с иными патологиями в других органах:
- воспаленная головка локализует дискомфорт в правой стороне, что дает подозрение на печень;
- проблемы в теле и хвосте дают неприятные ощущения в левое подреберье;
- а острый панкреатит провоцирует опоясывающую боль высокой интенсивности.
Важно! Подобные ощущения при панкреатите всегда наступают после приема пищи, а голодание существенно облегчает состояние.
Панкреатит помимо боли, не имеющей триггерной точки, не дает напряженности в мышечной ткани живота. Последствиями таких воспалительных процессов может стать жировой или геморрагический панкреонекроз, а также первичная или метастатическая раковая опухоль. Это может вызывать сильнейшую интоксикацию организма и спровоцировать остановку дыхания.
Клиническая картина жирового панкреонекроза:
- боль локализуется в левом подреберье и отдает в левое плечо;
- она похожа на острую форму миокарда, но при этом сердечные препараты бессильны, а вот если прижать ноги к животу, становится легче;
- рвота не дает облегчения и в ее массах есть кровь.
При геморрагическом панкреонекрозе боль будет еще сильнее, а также:
- из-за большого попадания крови в ферменты наступит почечная недостаточность, снизится диурез, что приведет к усилению признаков интоксикации организма;
- из-за избытка в составе крови гормонов и ферментов под удар попадет ЦНС, что скажется на психическом состоянии больного, это проявится в неадекватности решений и поступков, тревожности, угнетении сознания вплоть до комы.
Заболевания и дисфункции, поражающие поджелудочную железу, не ограничиваются воспалительными процессами. Хотя для большинства патологий характерны болевые ощущения, диспепсические явления и особенности формулы крови, симптоматика различается в зависимости от вида болезни, ее формы, этапа и обширности патологии.
Лабораторные исследования мало информативны. УЗИ, биопсияПревышение референтных норм глюкозы и гликированного гемоглобина в крови
| Заболевание/симптом | Панкреатит в хронической форме | Рак | Кистозные изменения железистой ткани | Сахарный диабет I типа |
| Болевые ощущения | В периоды обострений | В зависимости от локализации и объема новообразования | В зависимости от размера и локализации, могут отсутствовать | Отсутствуют |
| Диспепсия | В периоды обострений и при нарушении диеты: запор, понос, тошнота, рвота | Неустойчивый жирный стул, тошнота, на поздней стадии – профузный понос, рвота | В зависимости от локализации кисты: учащенный стул, вздутие (киста на головке железы), запор, тошнота, обесцвеченный кал (тело, хвост железы) | Ощущение тошноты, рвота при кетоацидозе. Обостренный голод при гипогликемии |
| Особенности клинической картины | Обострения при нарушении правил рациона питания | Желтушность, бледность кожных покровов, потеря веса до истощения | Выражены на поздних стадиях и бактериальном нагноении болью и возможностью пальпации кист | Повышенная жажда, учащенное мочеиспускание, кожный зуд, сухость слизистых. Кетоацидоз, гипогликемия |
| Лабораторные показатели и методы диагностики | При обострениях аналогичны острому панкреатиту | В картине крови – анемия, лейкоцитоз, повышенное СОЭ. Ультразвук, биопсия |
Язвенные изменения железистой ткани данного органа классифицируются в зависимости от стадии: эрозивной, обострения и хронической с возможным осложнением при пенетрации в ткани и органы брюшины. Симптомы язвы схожи с клинической картиной панкреатита с дополнениями в виде изжоги и саливации.
Терапия проводится под строгим контролем специалистов. При лечении необходимо помнить, что без соблюдения диеты, ограничения жирных, жареных, копченых блюд, некоторых видов продуктов (грибов, томатов, меда) и алкогольных напитков болезни будут обостряться и прогрессировать.
При резких болях, во время обострения панкреатита, большинство больных, как правило, сразу же обращаются за медицинской помощью. Опасность болей в поджелудочной заключается в том, что при хронической форме заболевания, они выражаются не остро и могут носить постоянный, но очень вялый (ноющий) характер.
Со временем человек привыкает к такому дискомфорту и перестает вообще обращать на него внимание. При этом воспаление и разрушение клеток поджелудочной в организме медленно продолжается.
Необходимо понимать, что боль является прямым симптомом того, что в организме что-то пошло не так и затягивать визит к врачу не стоит. При грамотно подобранной терапии, а также при соблюдении рекомендованной диеты, все неприятные симптомы панкреатита достаточно легко устраняются.
Если же человек систематически игнорирует боли в левом боку, постоянную тяжесть и дискомфорт, это может иметь более чем серьезные последствия. Такие, как развитие сахарного диабета, либо онкология поджелудочной.
Похожие записи
Как распознать болезнь
К сожалению, болезни поджелудочной железы сложно поддаются диагностике на ранних стадиях. В это время еще нет ярко выраженных симптомов.
Хотя, при условии раннего выявления заболевания, начатое лечение не переводит воспаление в хроническую форму. Есть такие методы диагностики, как клинический, лабораторный и инструментальный.
Они позволяют определить особенности развития болезни. Благодаря этому врачи ставят точный диагноз.
При клиническом способе доктор осматривает больного, беседует с ним. На основании этого ставит предварительный диагноз.
Это не всегда объективно, потому что часто признаки болезней поджелудочной железы похожи на симптомы других заболеваний. Для уточнения назначают лабораторную диагностику.
Это анализы крови и мочи. Наличие в них ферментов дает ясность ситуации.
К инструментальным методам относят ультразвуковое обследование, но более информативной является компьютерная томография. Оба этих метода исследуют анатомические особенности поджелудочной железы:
- определяют контуры;
- размеры, плотность;
- диаметр протока;
- наличие воспалений и кист;
- присутствие камней;
- существование опухолей.
Обследование ребенка
Болезни печени и поджелудочной железы у детей, к сожалению, случаются часто. Самая распространенная болезнь поджелудочной железы у ребенка – панкреатит. К сожалению, протекать она может бессимптомно либо отдавать боль на другие органы, поэтому часто болезнь этого органа путают с гастритом, дисбактериозом и другими.
В любом случае при малейшем подозрении на панкреатит у ребенка нужно обращаться к врачу, который с помощью нескольких анализов и обследований сможет подтвердить либо опровергнуть диагноз.
Анализы и исследования, которые может назначить доктор:
- анализ мочи;
- анализ слюны;
- анализ кала;
- УЗИ
- эндоскопия.
В настоящий момент риск заболевания печени у новорожденных деток достаточно велик. Это зависит от многих факторов, но раннее выявление проблемы позволит увеличить шансы на выздоровление и уменьшить риск осложнений, если потребуется хирургическое вмешательство.
Лечение заболеваний поджелудочной железы
Что делать, если болит поджелудочная железа и налицо все симптомы заболевания? Прежде всего, обратиться к врачу. Такие симптомы бывают и у других болезней.
Вам назначат анализы и обследования. По результатам доктор решит, как лечить болезнь.
Расскажет о том, какую соблюдать диету. Подробно обрисует, чем лечить, какие лекарства принимать.
Это могут быть ферменты и таблетки от боли. Нельзя заниматься самолечением.
Лекарства обязательно должен назначать врач. Он же предписывает делать контрольные анализы крови на ферменты и ультразвуковое обследование.
Как вылечить поджелудочную железу? Это реально сделать только тогда, когда болезнь не запущена и не произошли необратимые изменения в тканях. Но вовремя и правильно назначенное лечение — это не все.
Многое зависит от действий самого больного. Необходимо строго соблюдать диету.
Есть по пять раз в день. Из питания убрать жирную, жареную пищу, алкоголь.
Не желательно употреблять сладкое, мучное. Еда должна быть низкокалорийной.
Рацион должен содержать:
- постное мясо, птицу;
- кисломолочные продукты;
- фрукты, кроме цитрусовых;
- каши на молоке;
- яйца;
- слизистые супы.
В домашних условиях применяют и лечение травами. Хорошо помогают настой ромашки, лопуха.
Чай из одуванчика и лечение золотым усом способствуют улучшению состояния. Находят применение прополис, мед, картофельный сок.
Отчего же лечение народными средствами рекомендуется согласовывать с лечащим врачом? Просто применение этих методик имеет много противопоказаний. И только доктор определит, что подойдет конкретно вам.
Хорошие результаты дает лечение овсяным киселем, который пьют каждый день. Для приготовления нужно:
- 1 кг овсяных хлопьев залить тремя литрами воды.
- Добавить 2 столовые ложки кефира.
- Оставить в тепле на сутки, пока масса не поднимется вверх.
- Процедить через дуршлаг в большую кастрюлю.
- В массу, оставшуюся в дуршлаге, постепенно добавить еще 3 литра воды. Надо отжать из овса все полезное.
- Кастрюлю оставить на 16-18 часов.
- Затем слить сверху жидкость, оставив внизу фильтрат.
- Для приготовления киселя на пол-литра кипятка добавить 100 г закваски, разбавленной в холодной воде.
Диагностика
При подозрении на панкреатит врач опрашивает и осматривает больного, обращая внимание на цвет его кожи и слизистых оболочек. Иногда боль может иметь разную локализацию в зависимости от того, какая часть железы повреждена.
Если болит над пупком в правом подреберье, значит, в патологический процесс вовлечена головка железы, если в левом – хвост. Расплывчатая опоясывающая боль в верхней части живота свидетельствует о поражении всей железы.
Дифференцировать проблемы с поджелудочной железы и поперечной ободочной кишкой можно следующим образом: врач проводит пальпацию болезненной области сначала в положении лежа на спине, а затем на левом боку.
При поражении поджелудочной железы боль в положении на боку будет менее сильной, при проблемах с поперечной ободочной кишкой останется прежней.
Из лабораторных анализов назначается определение уровней амилазы, липазы, трипсина в сыворотке крови. При общем анализе крови наблюдается повышение уровня лейкоцитов.
Дополнительно может быть исследована активность ферментов печени: АЛТ и щелочной фосфатазы, а также билирубина, их повышение может быть признаком приступа панкреатита, спровоцированного желчными камнями.
Также проводится исследование мочи на амилазу с помощью ПАБК (РАВА)-теста, исследование кала на наличие химотрипсина, трипсина и повышенного содержания жиров. Для выявления нарушений углеводного обмена определяется количество глюкозы в крови.
Из инструментальных методов могут применяться:
- Рентгенография – с её помощью определяется, увеличена поджелудочная железа или нет;
- Компьютерная томография или МРТ – для уточнения диагноза, выявления панкреонекроза или скопления жидкости в брюшной полости;
- УЗИ – для исследования структуры и характера контуров железы, состояния общего выводного протока, определения наличия желчных камней.
Лечение
Соблюдение диеты – очень важный элемент лечения и профилактики обострений панкреатита. При пренебрежении этим любые лекарства могут оказаться бессильны.
Поскольку качественное и количественное соотношение ферментов, вырабатываемых железой, меняется в зависимости от состава употребляемых за один приём пищи продуктов, рекомендуется с целью снижения нагрузки на железу перейти на раздельное питание, т.е. употреблять белки и углеводы в разные приемы пищи.
Также не следует переедать: суточная калорийность рациона не должна превышать норму, соответствующую возрасту, полу и затратам физической энергии.
Запрещенные продукты:
- Жирная пища, жареные блюда;
- Колбасы, консервы, копчености, соления;
- Холодец, заливное;
- Алкоголь;
- Кислые соки;
- Крепкий чай и кофе;
- Кондитерские изделия (торты, пирожные), мороженое;
- Острые специи, пряности и приправы, горчица, хрен.
Лекарства для улучшения работы печени и терапии панкреатита
Номенклатура лекарств, предназначенных для улучшения работы печени и при болезни поджелудочной железы, большой. Если одновременно болит поджелудочная железа и печень пострадавшего сразу помещают в больницу на лечение, и прописывается совместная терапия больных органов.
Применяются следующие препараты для восстановления печени и при панкреатите, для лечения поджелудочной железы:
- чтобы устранить болезнетворную микрофлору прописывают таблетки антибактериального воздействия – Бисептол, Сигмамицин, Бактрим. Лечение панкреаса при болях в печени осуществляется на протяжении 7 суток, обязательным условием является прием пробиотиков. Антибиотики не используются при болезнетворных печеночных проявлениях, при беременности;
- для избавления от острой спастической боли применяют лекарства с обезболивающим действием и снимающие спазмы – Дротаверин, Но-Шпа;
- чтобы защитить органы пищеварения от разрушения принимают гепатопротекторы – Гептрал, Карсил, Гепабене.
Эти лекарства для поджелудочной железы и печени считаются основными, выписываются в результате совокупного проявления острого воспалительного явления в органах.
Однако проводить лечение лишь при помощи данных групп медикаментов расценивается, как нерационально. Для более действенного лечения, пациенту также необходимо принимать таблетки, которые помогают восстановить пищеварение. Из имеющегося списка медикаментов медики зачастую отдают предпочтение Креону и Панзинорму.
Применение гепатопротекторов
Гепатопротекторы это медикаменты, которые способны положительным образом воздействовать на основную функциональность печени, нормализуют выработку пищеварительных ферментов, способствуют защите клеток от распада и восстановить пораженную паренхиматозную ткань органа.
Различают следующие виды гепатопротекторов:
При этом их действенность не доведена. Однако если лечение проводить совместно с лекарствами этой группы, то наблюдается благоприятная динамика.
Показанием для употребления медикаментов в качестве лечения и профилактики печени будут, различные состояния, которые агрессивным образом воздействуют на строение органа.
- Если наблюдаются гепатиты токсического течения либо имеют вирусную природу.
- Есть повреждения органа, которые нанесены спиртными напитками.
- Формируется первичный боллиарный цирроз.
- Ожирение.
- Состояния, которые протекают прогрессирующим нарушением жирового обмена.
Нередко детям прописывают такую группу средств после болезни мононуклеоз, проявляемый сильным разрастанием селезенки с печенью.
Липотропными гепатопротекторами для поддержания органа, стимулирующих процедуры оксидации жиров, налаживают холестериновый обменный процесс с липидами, понижают в печени инфильтрацию жира. Отдельные витаминные группы B и E предоставляют гепатопротекторный эффект и благоприятствуют печени в восстановлении, потому их вносят в совместные терапевтические проекты в случае дистрофии печени и иных прилегающих болезнях.
Гепатопротекторы для защиты печени подразделяются:
- фосфолипиды – способны улучшить биохимические показатели органа, устранить возникшие дистрофичные явления, стабилизовать перепонку клеток гепатоцитов, а также тормозят омертвение здоровых участков. Фосфолипиды назначают в качестве комплексной терапии алкогольной зависимости. Лучшие лекарства — Эссенциале принимают при наличии гепатитов, Эссливер, хороший препарат при поражении алкоголем, Фосфоглив, советуют пить в случае жирового гипостаза и интоксикации спиртным, Ливенциале;
- аминокислоты – способствуют защите клеток печени от влияния токсинов и продуктов, приводят в норму синтезирование белка и обмен липидов – Орнитин, Метионин. Препараты с адеметионином – Гептор, Гептрал назначают в комплексе при подвластности к алкоголю, для замедления формирования фиброза и ускорении восстановления клеток;
- синтетические геапатопротекторы – имеют все свойства остальных групп, защищают и восстанавливают печень – Ацетилцистеин, Урсодезоксихолевая кислота.
Самое лучшее из средств, группы гепатопротекторов — Лив 52. Медикамент наделен совокупным эффектом, основными компонентами которого являются:
- тысячелистник;
- цикорий;
- каперсы;
- паслен;
- китайский коричник.
Этот медикамент проявляет следующий эффект на печень:
- Содействует восстановлению мембранного строения клеток.
- Способствует клеткам органа в противостоянии с отравляющим воздействием патогенов.
- Увеличивает присутствие ферментов группы P450.
- Повышает выработку белков и сложных липидов.
- Тормозит процесс трансформации жировых тканей и возникновение фиброза.
- При нарушении обмена веществ, способствует в налаживании.
Важно помнить, что принимать гепатопротекторы нужно довольно длительный промежуток времени, до момента полного окончания негативного периода воздействия негативных факторов. А также эта группа средств употребляется вследствие дополнительного лечения, и не является заменой основного лечения.
Противовирусные средства при печеночной патологии
Если изменения в функциональности поджелудочной и печенки были вызваны микроорганизмами вирусного происхождения, то лечебный курс направлен на употребление лекарств в устранении вируса.
В лечении печенки применяют комбинацию эффективных препаратов – Интерферон, Рибавирин. Благодаря Интерферону повышается иммунитет от вируса, подавляется произрастание болезнетворных клеток. Помимо этого средства не позволяют осуществиться вирусному синтезу. Совместное лечение используется при наличии гепатита B и C вирусного происхождения.
Однако такие медикаменты противопоказаны к использованию тем больным, у которых наблюдается печеночная неполноценность хронического течения, явно проявлены разрушительные действия данных органов, аутоиммунные заболевания. Также рассудительно прописывают препараты при беременности и в период лактации.
Другие недорогие средства противовирусного действия.
Лечебная процедура с использованием медикаментов, которые снимают воспаление, занимает 5-10 суток. Бороться с симптомами болезней печени и поджелудочной допустимо только после консультации с врачом и назначения им дозировки взрослым больным и детям, в каждой конкретной ситуации. В совместном лечении поджелудочной и печеночной недостаточности, органы лечатся, с использованием народных средств.
Как избавиться от болей
Прежде чем лечить недуг, необходимо сдать анализы и пройти комплексное обследование. Больному человеку показан постельный режим и отказ от вредной и жирной пищи. Обязательное условие — обильное питьё, помогающее уменьшить приступы боли, а также врачи советуют прикладывать на область живота лёд.
Медикаментозное лечение проводится в условиях больницы и включает в себя применение таких холинолитиков, как «Гастрил» и «Пирензепин», кроме того, специалисты назначают пациенту антибиотики, спазмолитики и ферментные препараты.
Немалую роль в устранении болей в поджелудочной железе играет здоровая диета. По мере улучшения самочувствия человеку разрешается принимать еду небольшими порциями, однако, его меню должно быть согласовано с лечащим врачом.
Способствуют полноценному перевариванию пищи такие препараты, как «Мезим» и «Фестал», а при хроническом течении болезни ферменты следует принимать постоянно.
Диета для здоровья поджелудочной железы предполагает употребление блюд, приготовленных на пару, так как они сохраняют полезные вещества и не вредят организму.
Важно знать, что перерыв между приёмами пищи должен составлять в среднем 2 часа, а еда подаётся тёплая, горячие и холодные угощения противопоказаны. Все продукты необходимо размельчать, а большинство привычных блюд запрещены пациенту.
Так, нельзя есть копчёную, жирную и жареную еду, консервы и кондитерские изделия, исключить из меню нужно спиртные напитки, крепкий кофе и насыщенный чёрный чай.
Диета при болезнях поджелудочной железы состоит из нежирных кисломолочных продуктов — кефира, творога, ряженки, можно добавить в меню сыр без пряностей. Из мяса предпочтительнее выбирать курицу, индейку, крольчатину, телятину и говядину, приготовленных в пароварке.
Рыбные блюда также считаются здоровыми и снижают болевые ощущения, для этой цели подходят щука, судак, треска и лещ.
Диета разрешает употребление отваренных и запечённых овощей, их лучше всего перетирать и делать в виде супов. Допускается ввести в рацион больного омлет, приготовленный на пару, из круп желательно выбирать рис, гречку, овсянку, разрешено питаться и макаронными изделиями.
Сок и прочие напитки лучше всего заменить натуральными домашними компотами и киселями, а также полезно пить лечебный отвар из трав. Как правило, здоровая диета помогает свести боли в поджелудочной железе к минимуму.
Возможные патологии
Человек может столкнуться с разными болезнями, поэтому по симптомам сложно сказать, с чем именно приходится иметь дело. Врач после проведения осмотра назначит дополнительные обследования, чтобы вынести точный вердикт. Самостоятельно можно лишь предполагать, какие болезни печени и поджелудочной железы поразили органы.
Распространённые заболевания печени
Печень очищает организм человека от токсических веществ, участвует в пищеварении. Если состояние органа ухудшается, тогда в целом возникают проблемы со здоровьем.
С какими болезнями можно столкнуться:
- Цирроз. При нём меняется структура сосудов печени и тканей. Если к патологии прибавляется проблема с желчными путями, тогда диагностируется желчный цирроз. Болезнь быстро прогрессирует и приводит к летальному исходу.
- Инфекционный гепатит. Наблюдается диффузное поражение органа, то есть, происходит нарушение структуры. У пациента меняется оттенок фекалий, урины, живот часто болит. Конкретные признаки зависят от типа гепатита.
- Глисты. Если паразиты поселились в печени, тогда будут меняться её ткани. Симптомы могут как отсутствовать, так и ярко проявляться. Выявить наличие глистов помогут исключительно лабораторные исследования. Если паразиты будут обнаружены, придётся незамедлительно начать борьбу с ними.
- Гепатоз. У пациента происходит расстройство метаболизма в гепатоцитах. Вместо нормальной ткани, появляется жировая, из-за чего меняется размер органа. Патология может быть спровоцирована злоупотреблением спиртными напитками, жирной пищей.
Если вовремя не лечить болезнь, тогда на её фоне может начаться диабет, онкология, панкреатит, кисты и другие проблемы. Нельзя игнорировать тревожные признаки или самостоятельно выбирать препараты, так как от этого зависит здоровье.
Болезни поджелудочной железы
Поджелудочная железа состоит из разных тканей. Из них формируется строма – соединительный каркас, отвечающий за опору. Также имеется паренхима – это клетки, отвечающие за синтез сока и гормонов. Заболевания печени и поджелудочной железы приводят к возникновению воспалительных процессов.
Когда поражается паренхима, это состояние нередко вызвано этанолом, жирной и острой пищей. Клетки постепенно отмирают, возникает соединительная или жировая ткань. Проблема часто тревожит людей с наличием сахарного диабета.
Заместительная ткань может образоваться как при хроническом, так и при остром панкреатите. В любом случае функции поджелудочной железы значительно нарушаются. Если человек не будет лечиться, тогда его здоровье быстро ухудшится. Болезни поджелудочной железы и печени ухудшают состояние всего организма и особенно сказываются на пищеварительной функции.
Применяемые диагностические методы
Патологию в поджелудочной железе и поперечной ободочной кишке определяют так:
- опрос пациента;
- пальпация места боли лежа на спине, на левом боку;
- назначение лабораторных анализов.
Если поражена поджелудочная железа, то в положении лежа на боку дискомфорт немного утихнет. А если причина в поперечной ободочной кишке, то ее интенсивность не изменится. В лаборатории проверят уровень основных ферментов в сыворотке крови. Возьмут общий анализ крови, чтобы выявить количество лейкоцитов и есть ли их повышение.
А также могут назначить определение активности ферментов печени и билирубина, ведь такое состояние пациента иногда провоцируют камни в желчном пузыре. Нужно будет сдать мочу на анализ РАВА-теста и кал на химотрипсин, трипсин, жиры. Проблемы с углеводным обменом определят по уровню глюкозы в крови.
Одновременное лечение
Если наблюдаются перемены в деятельности печенки, нередко развиваются патологии поджелудочной железы, ведь эти органы участвуют в функционировании пищеварительного явления вкупе.
В случае синхронного появления симптоматики гепатита с панкреатитом, то терапия такой формы болезни проводится под наблюдением врача, придерживаясь отдельных принципов. Совместное лечение печени и поджелудочной железы благоприятствует:
- прием лекарственных медикаментов, с оборонительным барьером – Фосфоглив, Эссенциале, Гептрал. Эти лекарства способны оберегать больной поджелудочный орган и печенку от внеочередных болезней, провоцируемые спиртными напитками и жирными блюдами. Помимо этого любой из препаратов уменьшает застоявшиеся процессы;
- прием фитопрепаратов – Силимар, Гепабене, Легалон 140. Лекарства препятствуют развитию разрушительного процесса, восстанавливая печеночную неполноценность, и нормализует выработку секрета железой поджелудочной;
- назначается инфузионное лечение – внутрь вены вводятся препараты солей, инсулина, что дает возможность снизить возникновение отравления, развившееся после воспаления пищеварительных органов, а также возобновить кислотно-щелочное равновесие;
- при помощи витаминных комплексов укрепляется иммунитет.
Неизбежным в лечении является строгий диетический рацион. Доктор расскажет, какие продукты полезны для печени человека и поджелудочной. А также посоветует отдельные действенные рецепты из народа.
При корректировке стола и назначения народных способов лечения, врач обращает внимание на состояние пациента. Особую заботу уделяют детям и старым людям, когда подбираются медикаменты. Лекарства для профилактики рецидива патологии также прописываются только доктором.

Работа всех внутренних органов тесно взаимосвязана. Нарушение в работе одного провоцирует дисфункцию второго. Особо выражена такая связь между органами желудочно-кишечного тракта, гепатобилиарной системы и поджелудочной. При диагностировании воспалительных процессов, сопровождающихся функциональными нарушениями, применяют консервативную терапию. По согласованию с врачом можно дополнить лечение печени и поджелудочной железы препаратами из народных средств.
Осложнения
Довольно часто к панкреатиту присоединяется холецистит (воспаление желчного пузыря), и, напротив, холецистит может спровоцировать развитие панкреатита. Нередко при остром панкреатите присоединяется инфекция (гнойные осложнения).
Развивается флегмона или абсцесс поджелудочной железы. В некоторых случаях развивается внутрибрюшное кровотечение.
Другим грозным осложнением панкреатита является разрушение поджелудочной железы и развитие смертельно опасного перитонита.
После острого панкреатита болезнь переходит в хроническую форму. Обострение хронического панкреатита, как правило, провоцирует раздражающая пища, алкоголь. Хронический панкреатит может стать причиной развития сахарного диабета.
Противопоказания к лечению народными средствами
Несмотря на преимущества народной терапии, ее средства не всегда разрешены к использованию. Прежде чем начать принимать такие препараты, необходимо тщательно изучить свойства и противопоказания к применению каждого растения. Не рекомендуется использовать травы самостоятельно при острой стадии воспаления печени, поджелудочной и желчного пузыря. Чтобы не спровоцировать осложнений, необходимо проводить фитотерапию по правилам:
- предварительное обследование и консультация врача;
- использование только того природного сырья, которое имеет сертификат качества;
- четкое выполнение инструкции по применению с соблюдением рекомендуемых доз.
Нельзя отменять или назначать себе самостоятельно новые лекарственные препараты. Следование данным рекомендациям укрепит здоровье и не нанесет вреда.