Причины возникновения рака тонкого кишечника
Злокачественные клетки отличаются от нормальных клеток организма способностью к неконтролируемому и бесконечному делению (у здоровых клеток количество возможных делений ограничено), потерей способности к естественной гибели, возможностью распространения в соседние ткани и органы и их разрушения.
В организме любого человека постоянно происходят мутации, которые вызывают появление злокачественных клеток. Но обычно иммунная система быстро их обнаруживает и уничтожает до того, как опухоль начинает разрастаться. Однако если под действием каких-то факторов измененных клеток образуется слишком много или иммунная система не распознает их вовремя, появляется злокачественная опухоль.
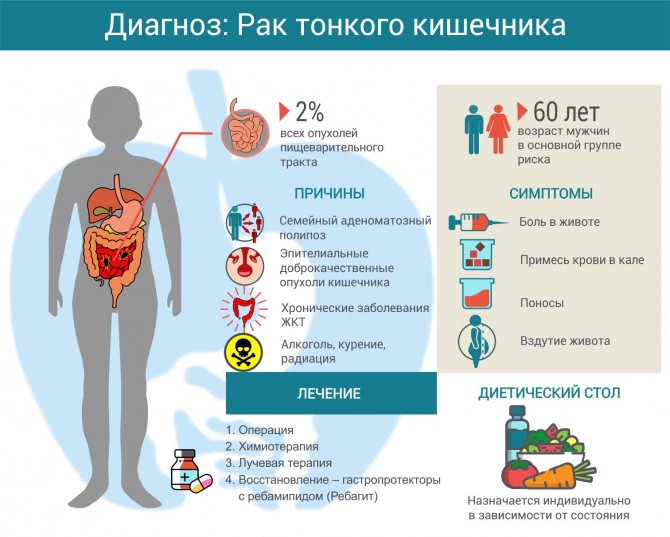
У врачей нет точного списка причин появления рака тонкого кишечника. Известны лишь факторы риска, которые повышают вероятность его возникновения:
- Болезнь Крона. Это хроническое воспаление тонкой кишки. Под действием длительного воспалительного процесса нарушается нормальная способность слизистой оболочки к восстановлению и ее клетки могут озлокачествляться.
- Целиакия. При этом заболевании организм вырабатывает антитела к белкам злаковых растений — глютену. Иммунные соединения оседают на оболочке тонкой кишки, вызывая ее воспаление. Хроническое воспаление нарушает способность к нормальной регенерации слизистой оболочки.
- Семейный аденоматозный полипоз. Это наследственное заболевание, при котором из-за ошибки в генах на слизистой оболочке образуется множество полипов. Сами по себе полипы — доброкачественные образования, но со временем они перерождаются в злокачественные.
Симптомы рака тонкого кишечника
Довольно часто рак тонкого кишечника протекает бессимптомно до тех пор, пока новообразование не перекроет просвет кишки или не появятся метастазы в другие органы, признаки поражения которых и станут первыми проявлениями заболевания.
Даже если симптомы рака тонкого кишечника и появляются, они часто неконкретные и не указывают именно на злокачественные поражения:
Первые проявления рака тонкого кишечника обычно неспецифичны Фото: shutterstock.com
- примесь крови в кале или черный стул (чем ближе к желудку участок кровотечения, тем сильнее окисляется под действием пищеварительных ферментов железо крови, становясь черным);
- поносы;
- вздутие живота;
- боли в животе;
- анемия.
Так называемые «малые симптомы» рака кишечника — признаки опухолевой интоксикации — появляются уже на поздней стадии процесса:
- беспричинная потеря веса;
- долго сохраняющаяся температура около 37 градусов без видимых причин;
- слабость, потливость;
- беспричинная апатия;
- сонливость или, наоборот, бессонница.
Подобные проявления по отдельности могут быть симптомами вялотекущей инфекции, синдрома хронической усталости, реакцией на стресс, поэтому на них редко обращают внимание. Даже обратившись к врачу, пациент нередко не получает должной помощи.
Если новообразование перекрывает просвет кишечника, начинают появляться симптомы так называемой «высокой» кишечной непроходимости:
- быстрое насыщение;
- ощущение тяжести и переполнения желудка;
- рвота пищей, съеденной накануне или несколько дней назад, после рвоты наступает облегчение;
- запоры, нарушение отхождения газов.
Если опухоль начинает распадаться, возможно сильное кишечное кровотечение. Кал становится обильным, вишневого цвета, у пациента появляются признаки тяжелой кровопотери (бледность, учащенное сердцебиение, резкое снижение АД, слабость). Также при распаде опухоли возможно прободение кишки и перитонит.
При возникновении метастазов на первый план выходят признаки поражения других органов: желтуха, кашель, боли в костях и патологические переломы и т. д.
Диагностика рака тонкого кишечника
Возможности диагностики относительно ограничены, так как существует немного методов, позволяющих визуализировать состояние тонкого кишечника. До сих пор этот отдел желудочно-кишечного тракта считается «белым пятном в гастроэнтерологии». Врач может назначить следующие исследования:
- рентгенография брюшной полости с контрастом — позволяет визуализировать просвет тонкой кишки, увидеть сужения, препятствия на пути контраста;
- гастродуоденоскопия — назначают при подозрении на рак двенадцатиперстной кишки, другие отделы тонкого кишечника для эндоскопии недоступны;
- УЗИ брюшной полости — не слишком информативно для изучения состояния кишечника, но позволяет визуализировать соседние органы, куда возможно метастазирование;
- компьютерная томография брюшной полости с контрастом — позволяет оценить состояние тонкого кишечника — просвет, толщину стенок и так далее;
- МРТ брюшной полости с контрастом;
- ПЭТ-КТ — это один из самых точных, но крайне дорогой метод выявления злокачественных новообразований и метастазов;
- диагностическая лапароскопия — эндоскопическое исследование брюшной полости, если есть подозрения, что рак распространился на наружную стенку кишки, брюшину, сальник;
- диагностическая лапаротомия — если все другие возможности диагностики исчерпаны, в крайнем случае врачи могут предложить сделать открытую операцию, чтобы оценить состояние брюшной полости.
Для определения общего состояния пациенту назначат общий и биохимический анализ крови. При подозрении на метастазы в другие органы — анализы, позволяющие выяснить, насколько сохранны функции этих органов.
Подвздошная кишка: функции и основные заболевания
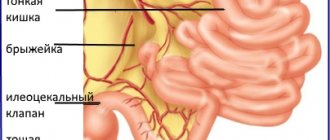
Подвздошная кишка является нижним отделом тонкого кишечника, находится перед слепой кишкой.
Подвздошная кишка расположена в правой подвздошной ямке (правая нижняя часть брюшной полости) и отделена от слепой с помощью баугиниевой заслонки (илеоцекальный клапан). Небольшая ее часть может занимать пупочную область, надчревье, полость малого таза.
Верхние петли кишки расположены вертикально, нижние — горизонтально. Подвздошная кишка смещена вправо от срединной линии.
Часто тощая и подвздошная кишка рассматриваются вместе, т.к. они полностью покрыты брюшиной и имеют собственную брыжейку. С помощью брыжейки оба отдела кишечника фиксируются к задней брюшной стенке.
Сама брыжейка имеет два листка брюшины, между которыми проходят нервы и сосуды, обеспечивающие питание кишки, а также жировая клетчатка. Фиксирована подвздошная кишка к свободному краю брыжейки.
Второй край брыжейки (корень) имеет длину от 12 до 16 см и прикреплен к задней брюшной стенке косо, в направлении сверху вниз и слева направо. Это соответствует левому краю тела второго поясничного позвонка и до правого крестцово-подвздошного сочленения.
Линия, по которой крепится брыжейка не постоянна, может находится под разным углом по отношению к срединной линии живота (от 12 до 63˚). Ее ширина также меняется на всем протяжении: нарастает от двенадцатиперстно- тощекишечного изгиба и становится короче к илеоцекальному углу.
В редких случаях подвздошная кишка имеет остаточную часть эмбрионального желчного протока на своей стенке. Его называют дивертикулом Меккеля, длина не превышает 7 см, диаметр примерно равен диаметру подвздошной кишки и отходит с противоположной от прикрепления брыжейки стороны.
Расположение органов по отношению к подвздошной кишке.
Сверху и спереди от подвздошной кишки лежат петли поперечной ободочной кишки, брыжейка и большой сальник. Сзади от петель тонкой кишки находится париетальная брюшина и органы забрюшинного пространства. Нижние петли подвздошной кишки лежат над органами полости малого таза или между ними.
- 1 Строение
- 2 Функции
- 3 Основные заболевания
Строение
Строение стенок подвздошной и тощей кишки схожее. Внутренний слой – слизистая оболочка, обильно покрыта многочисленными ворсинками. Они образованы самой слизистой, возвышаются на 1мм. Покрыты ворсинки цилиндрическим эпителием, в центре каждой ворсинки расположен лимфатический синус и кровеносные сосуды (капилляры). Ворсинок в подвздошной кишке меньше, чем в тощей.
Каждая ворсинка участвует в процессе всасывания питательных веществ. Моносахара и аминокислоты всасываются по венозным сосудам, а жиры – по лимфатическим. Поверхность слизистой оболочки подвздошной кишки имеет неровную поверхность, благодаря наличию крипт, циркулярных складок и ворсинок.
Эти формирования увеличивают общую поверхность слизистой оболочки кишечника, что необходимо для всасывания переваренной пищи.
Кишечные ворсинки имеют форму листочка или пальца, вдаются в просвет кишки. Число ворсинок в подвздошной кишке колеблется от 18 до 31 на 1 квадратный мм, они немного тоньше ворсинок двенадцатиперстной кишки.
Крипты кишечника, или Либеркюновы железы, представлены в виде углублений в слизистой оболочке, имеют форму трубочек. Выводные устья желез открываются между ворсинками.
Слизистая оболочка и подслизистая основа вместе образуют циркулярные складки кишки. Эпителий слизистой однослойный призматический каемчатый. Кроме того, слизистая оболочка имеет собственную подслизистую и следующий за ней мышечный слой.
Мышечная оболочка подвздошной кишки представлена двумя слоями гладких мышечных волокон: наружным, или продольным, и внутренним, или циркулярным, который является более мощным.
Между обоими слоями расположена рыхлая волокнистая соединительная ткань, где располагаются мышечно-кишечные нервные сплетения и кровеносные сосуды. Толщина этого слоя постепенно уменьшается по направлению к терминальному отделу подвздошной кишки.
Мышечная оболочка выполняет функцию проталкивания и перемешивания химуса.
Наружная оболочка подвздошной кишки – серозная. Подвздошная кишка покрыта серозой со всех сторон.
Функции
Подвздошная кишка выполняет ряд функций, главными из которых являются: выделение ферментов, переваривание пищи и всасывание питательных веществ, солей и минералов.
Кишечный сок выделяется под воздействием механического и химического раздражения стенок кишки химусом. За сутки его продуцируется до 2,5 литров. Реакция сока щелочная.
Плотную часть кишечного сока составляют комочки из эпителиоцитов, которые продуцируют ферменты и постепенно их накапливают. В необходимый момент клетки отторгаются в просвет кишечника и разрушаются, обеспечивая полостное пищеварение.
Каждый эпителиоцит на своей поверхности имеет микроворсинку — своеобразный вырост, на котором фиксированы пищеварительные ферменты. Это еще один уровень пищеварения в подвздошной кишке, названный пристеночным (мембранным).
На этом этапе происходит гидролиз пищи и ее всасывание.
Кишечный сок содержит 22 энзима. Основным является энтерокиназа. Она активирует панкреатический трипсиноген. Кроме того, сок содержит липазу, амилазу, пептидазу, сахаразу и щелочную фосфатазу.
Продвижение химуса в следующие отделы пищеварительного тракта осуществляется за счет сокращения волокон мышечного слоя кишки. Основными видами движения являются маятникообразные и перистальтические волны. Первая группа сокращений осуществляет перемешивание химуса. Червеобразные, или перистальтические волны, продвигают пищу в дистальные отделы кишечника.
Оба вида пищеварения существуют взаимосвязано. При полостном пищеварении происходит гидролиз сложных веществ до промежуточных. Далее промежуточные продукты расщепляются с помощью мембранного пищеварения, и начинается процесс всасывания, который происходит с помощью повышения внутрикишечного давления, моторики тонкой кишки, движения ворсинок.
Лечение рака тонкого кишечника
Хирургическое лечение
Основным методом лечения рака тонкого кишечника считается операция. Если есть техническая возможность и опухоль не проросла в соседние органы, участок кишечника с новообразованием удаляют одномоментно, после чего восстанавливают проходимость кишечника. При распространенном раке операцию могут сделать для того, чтобы восстановить проходимость кишечника.
Химиотерапия
Врач назначает препараты, которые уничтожают активно делящиеся клетки. Поскольку при раке быстрее всего в организме делятся именно злокачественные клетки, химиопрепараты действуют преимущественно на них. Но так как кроме рака, относительно быстро делятся клетки слизистых, кроветворных органов, волосяных луковиц, действие химиопрепаратов не так узконаправленно, как хотелось бы, и нередки побочные эффекты. Химиотерапию при раке тонкого кишечника используют как паллиативный метод — продлевающий жизнь, но не способный излечить.
Лучевая терапия
Область злокачественного новообразования облучают ионизирующим излучением, которое повреждает ДНК клеток, после чего те погибают. Обычно назначается при метастатическом раке тонкого кишечника на область метастазов в качестве паллиативного метода.
Что это такое
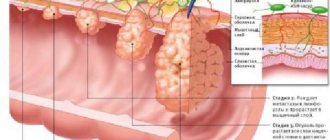
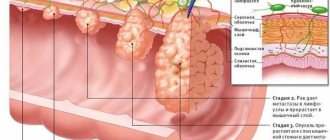
Ключевым признаком злокачественного новообразования является его способность распространять метастазы. С греческого языка понятие переводится как «иначе стоящие». Метастазы – вторичные очаги развития большинства злокачественных новообразований.
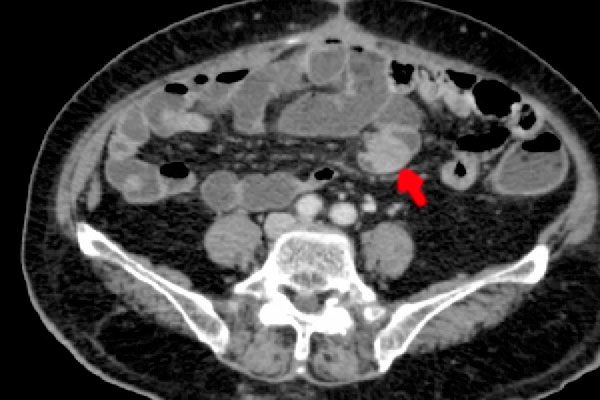
Фото: метастаз в кишечнике
Современные ученые пришли к выводу, что метастазы начинают развиваться сразу же после появления первичной опухоли. Ее частицы постоянно отрываются и перемещаются по организму двумя основными путями:
- лимфогенным;
- гематогенным.
Злокачественные частицы, которые оторвались от материнского очага, могут продолжительное время быть неактивными. Ученые не могут определить причину, по которой запускается механизм их быстрого развития.
Возможно, на первых стадиях болезни развитию метастаз препятствует первичная опухоль. Другой причиной может быть иммунитет человека, который уничтожает часть раковых клеток, в том числе в кишечнике.
С развитием вторичной опухоли в ней увеличивается число клеток. Вокруг новообразования формируются капиллярные сети, задача которых в обеспечении опухоли питательными веществами. Из-за этого здоровые ткани организма недополучают питательные элементы.
По времени вторичные новообразования могут появиться спустя 1-2 года, а могут обнаружиться спустя много лет после хирургического вмешательства. Обычно появление метастаз связывают четвертой стадией онкологического процесса.
Вторичные новообразования принято называть по первичному очагу. Например, если онкология появилась в почке и распространилась в кишечник, то патологию в нем будут называть «метастатическим раком почки».
На генетическом уровне вторичные образования могут быть аналогичны материнской опухоли. Существует много примеров, когда метастазы отличались от первичной опухоли. Такое явление известно под названием гетерогенность.
Метастазы опасны тем, что нарушают работу всех важных органов для жизни пациента. Смерть наступает именно из-за метастазирования основного рака. Больным с метастазами часто требуется постоянное обезболивание.
В этом видео процесс метастазирования визуализирован с помощью графики: