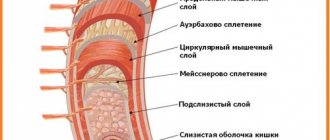
Строение тонкого кишечника
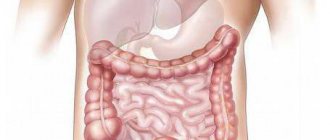
Кишечник является самым длинным органом пищеварительной системы и состоит из двух отделов. Тонкий кишечник, или тонкая кишка, образует большое количество петель и переходит в толстую кишку. Длина тонкого кишечника человека составляет приблизительно 2,6 метров и представляет собой длинную суживающуюся трубку. Ее диаметр уменьшается от 3-4 см в начале до 2-2,5 см в конце.
В месте соединения тонкой и толстой кишок находится илеоцекальный клапан с мышечным сфинктером. Он закрывает выход из тонкой кишки и препятствует попаданию содержимого толстой кишки в тонкую. Из 4-5 кг пищевой кашицы, проходящей через тонкую кишку, образуется 200 грамм каловых масс.
Анатомия тонкой кишки имеет ряд особенностей в соответствии с выполняемыми функциями. Так внутренняя поверхность состоит из множества складок полукруглой формы. Благодаря этому ее всасывательная поверхность увеличивается в 3 раза.
В верхнем отделе тонкой кишки складки более высокие и расположены тесно друг к другу, по мере удаления от желудка высота их уменьшается. Они могут полностью отсутствовать в области перехода в толстую кишку.
Где находится и как болит подвздошная кишка?
Тонкий кишечник заканчивается кишкой, которая из-за своего расположения называется подвздошной. Она находится в подвздошной ямке, правее серединной линии живота.
Имеет общую с тощей кишкой брыжейку, которой они крепятся к брюшине, состоящую из двух слоев брюшины с жировой прослойкой между ними, пронизанной кровеносными сосудами и нервными волокнами.
Ученые из-за единой брыжейки считают подвздошную и тощую кишку одним органом. Расположение верхних петель подвздошной кишки – по вертикали, нижние уложены горизонтально.
Где находится подвздошная кишка у человека?
Подвздошная кишка (лат. ileum) — нижний отдел тонкой кишки, идущий после тощей. От верхнего отдела толстой кишки — слепой кишки отделяется илеоцекальным клапаном.
Подвздошная кишка находится в правой нижней части брюшной полости и в области правой подвздошной ямки. Подвздошная кишка со всех сторон покрыта брюшиной. Подвздошная кишка имеет хорошо выраженную брыжейку.
Выраженная анатомическая структура, разделяющая тощую и подвздошную кишки отсутствует. При этом подвздошная кишка имеет больший диаметр, стенка её толще, она богаче снабжена сосудами.
В отношении срединной линии петли подвздошной кишки лежат главным образом справа, петли тощей кишки — слева.
Болезни подвздошной кишки
Заболевания кишки имеют относительно похожие симптомы, чаще всего их провоцируют нарушения в всасывании веществ, количества выделения, пищеварении. В том случаи если у вас частое урчание в желудке, расстройство, частые и регулярные боли необходимо пройти обследования, чтобы диагностировать возможную болезнь на ранних стадиях.
Если игнорировать выше перечисленные симптомы, то спустя 2-4 года болезни достигнуть последних стадий и начнут активно прогрессировать. При этом возникнут осложнения: амилоидоз, непроходимость, кровотечения, свищи.
Заболевание Крона
Данная болезнь по статистике довольно распространённая. При этом воспаление происходит именно в конце кишки, а именно в последних 20 сантиметров. Для заболевания очень важным является момент своевременного обнаружения болезни и соответственно лечения.
Характерные симптомы:
- боли справа (часто путают с аппендицитом);
- лихорадка;
- тошнота, рвота (наблюдается очень часто);
- анемия;
- кровотечение (кровь наблюдается в каловых массах);
- появление рубцов (при их большом количестве появляется непроходимость кишки);
- частые поносы, запоры;
- боли (они возникают чаще всего через 3-4 часов после приёма пищи).
Лимфоидная гиперплазия
Заболевание возникает из-за изменений в самой кишке. Чаще всего данные нарушения исчезают и не причиняют никакого вреда организму. Бывают случаи, когда все проходит, не так гладко, причиной этому может послужить рецидивы и отклонения тканей кишки.
Симптомы:
- резкая потеря массы тела, которые сложно вернуть;
- диарея;
- понижение иммунитета (организм не сопротивляется, что способствует тому, что инфекции легко попадают в него);
- кровь в фекалиях;
- боли (абдоминальные);
- вздутие живота;
- чрезмерное газообразование.
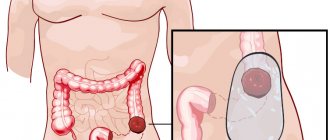
Злокачественные образования
Рак подвздошной кишки сам по себе встречается не так уж часто, чаще диагностируют матастазирование из иных органов. Питание – играет важный фактор при этой болезни.
Именно жирная и копчёная еда, а точнее её чрезмерное употребление, является провоцирующим фактором. Как говорилось выше, при продолжительном игнорировании болезни, опухоль может переходить и заражать соседние органы.
При этом могут проявляться такие симптомы:
- тошнота;
- колики;
- вздутие желудка;
- тяжесть;
- снижение веса;
- непроходимость;
- кровотечение в кишке.
Язва
При хронической болезни кишки и не своевременном, пренебрежительном отношении к лечению могут образоваться дефекты – язвы. По статистике более 70% болезни припадает на мужчин.
https://www.youtube.com/watch?v=3ACyAyM-VoM
Главными причинами могут являться нарушение в работе сосудов, приём медикаментов, которые не подходят, травмы оболочки кишки, чрезмерное количество соляной кислоты.
На первых стадиях характерными симптомами являются боли, которые обостряются при приёме жирной и острой пищи, чаще всего с правой стороны. На последних стадиях появляется гной и кровь в каловых массах. Если вовремя не начать лечение, то происходят усложнения:
- перфорация;
- рак;
- сужение кишки;
- внутренние кровотечения.
Атрезия
Характерным симптомом есть то, что вещества не проходят в последнем участке кишки. Особенность этой болезни в том, что она врождённая.
Симптомы:
- вздутие желудка;
- отсутствие мекония;
- рвота, тошнота (характерно уже при первых днях жизни);
- беспокойство;
- пропадает аппетит у ребёнка;
- недостаточные каловые массы.
Отделы тонкого кишечника
В тонкой кишке выделяют 3 отдела:
Начальным отделом тонкого кишечника является двенадцатиперстная кишка. В ней различают верхнюю, нисходящую, горизонтальную и восходящую части. Тонкая и подвздошная кишки не имеют между собой четкой границы.
Начало и конец тонкой кишки прикреплены к задней стенке брюшной полости. На всем остальном протяжении она фиксируется брыжейкой. Брыжейка тонкой кишки представляет собой часть брюшины, в которой проходят кровеносные и лимфатические сосуды и нервы, и которая обеспечивает подвижность кишечника.
Болит правая подвздошная область живота
Боль — это самый яркий симптом какого-либо неблагополучия в организме. Таким образом тело сигнализирует сознанию «Внимание! Произошла катастрофа! Спасайся!» К сожалению, с болью в животе справиться гораздо труднее, чем, к примеру, с ощущениями при ожоге пальца. Поэтому и следует знать, какой она может быть, почему она возникает и к кому обратиться за лечением.
Какой бывает боль внизу живота Где болит? Когда заболело? Впервые ли возникла такая боль? Характер боли внизу живота Хирургические причины болей внизу живота Аппендицит Терминальный илеит, или болезнь Крона Дивертикулит Язвенный колит Опухоли кишечника Мезаденит
Спаечная болезнь
Какой бывает боль внизу живота
Для полного понимания ситуации врачи обязательно зададут несколько вопросов о боли:
- Где болит?
- Когда заболело?
- Впервые ли возникла такая боль или бывало и ранее?
- Как больной ощущает эту боль?
Помимо этого важно выяснить и особенности нарастания болевых ощущений, перемещение точки болезненности с места на место, дополнительные симптомы, возникающие наряду с болевым синдромом и т. д. Полученная информация у опытного специалиста непременно сложится в целостную картину и дополнительные диагностические мероприятия лишь подтвердят первичные предположения.
Где болит?
Медики условно разделяют живот на три этажа, в каждом из которых имеются определенные органы. Каждый этаж также разделяется на три области. Внизу живота имеются:
- правая подвздошная;
- надлобковая;
- левая подвздошная область.
В правой подвздошной области располагается слепая кишка с отходящим от нее червеобразным отростком, а также конечная часть тонкого кишечника.
В левой подвздошной области располагается сигмовидная кишка, а также часть тощей и подвздошной кишки.
Над лобком также расположены петли тонкого кишечника, однако при наполненном мочевом пузыре он также выпирает в эту область. Также при беременности в надлобковую область выходит матка.
Спереди нижнюю часть живота ограничивают прямые и косые мышцы живота, а сзади — позвоночник и мышцы поясничной области.
Обычно если боль возникает, к примеру, над лобком, то и орган, который ее вызвал, находится в этой же области. Однако возможны и отклонения от этого правила.
Когда заболело?
Для диагностики важно связать начало боли с каким-либо событием в жизни больного. К примеру, при некоторых гинекологических заболеваниях боль внизу живота может возникать после полового акта.
Кроме того, знание о моменте возникновения болевых ощущений позволяет сделать предположения о том, что происходит в животе в настоящее время. Так если человек терпел боль в животе в течение 3-4 дней, то вероятность аппендицита крайне мала — за это время больной бы либо умер, либо находился бы в критическом состоянии.
Впервые ли возникла такая боль?
Если точно такие же болевые ощущения возникали и ранее, то есть вероятность, что процесс — хронический. Это знание позволяет изменить тактику лечения и, зачастую, избежать ненужной операции.
Характер боли внизу живота
Характер боли — это, пожалуй, основной критерий, который в деталях выясняет любой врач. Боль может быть:
- постоянной;
- приступообразной;
- ноющей;
- жгучей;
- давящей;
- колющей;
- легкой или, напротив, интенсивной и т. д.
Тщательно анализируя характер боли можно сделать достаточно точное предположение о ее причинах и назначить адекватное лечение.
Хирургические причины болей внизу живота
Существует ряд хирургических заболеваний, которые приводят к возникновению болей в нижней части живота. Часть из них являются показанием к немедленной операции, другие можно лечить консервативно. Это — самая опасная категория болезней, так как в любой момент они привести к развитию угрожающих жизни осложнений.
Аппендицит
Это заболевание — наиболее известно и наиболее недооценено «простыми смертными». Часто люди не придают значения умеренным болям в правой подвздошной области, пока ситуация не начинает серьезно ухудшаться.
При аппендиците боль вначале постоянна, часто возникает в верхней части живота или около пупка, имитируя симптоматику гастрита или кишечной колики.
Через несколько часов болевые ощущения перемещаются в правую подвздошную область, где становятся жгучими, колющими или давящими.
Кашель, натуживание, резкие движения и ходьба усиливают их, заставляя больного принимать вынужденное положение — полусогнувшись с рукой, прижатой к больному месту. В постели пациент всегда лежит в позе эмбриона на правом боку — так боль уменьшается.
Источник: https://menchov.ru/bolit-pravaja-podvzdoshnaja-oblast-zhivota/
Лимфатические сосуды
Лимфатические сосуды тонкой кишки начинаются в ворсинках слизистой оболочки, по выходе из стенки тонкой кишки они входят в брыжейку. В зоне брыжейки они образуют транспортные сосуды, которые способны к сокращению и перекачиванию лимфы. Сосуды содержат белую жидкость похожую на молоко. Поэтому их называют млечными. В корне брыжейки находятся центральные лимфатические узлы.
Часть лимфатических сосудов может впадать в грудной поток, минуя лимфатические узлы. Этим объясняется возможность быстрого распространения токсинов и микробов лимфатическим путем.
Трансанальная илеоскопия
Трансанальная илеоскопия — это традиционное название терминальной илеоскопии, проводимой посредством введения эндоскопического зонда через анальное отверстие. Для проведения данного исследования применяется специальный материнский колоноскоп в совокупности с дочерним аппаратом.
Трансанальная илеоскопия заключается в обследовании нижних отделов подвздошной кишки посредством ретроградного продвижения материнского эндоскопа через баугиниеву заслонку. Материнский аппарат имеет специальный биопсийный канал, через который, после прохождения илеоцекального клапана, проводят в подвздошную кишку более гибкий и подвижный дочерний «бэбископ».
Данная методика позволяет продвигать зонд на необходимое расстояние с сохранением максимальной визуализации всех исследуемых отделов подвздошной кишки.
Однако необходимо отметить, что материнский зонд имеет довольно жесткий корпус и большой диаметр (0,16 см), поэтому в ряде заболеваний тонкой кишки (болезнь Крона, полипоз, неспецифические язвенные колиты), продвижение его по кишечнику сопряжено с определенными затруднениями. Это обусловлено наличием патологически измененных петель кишечника, их сращением, сужением петель из-за спаек и перегибов. При таких патологических состояниях, трансанальная илеоскопия становится технически невыполнимой.
В таких случаях материнский эндоскоп заменяют трансинтестинальным проводником. Трансинтестинальный проводник имеет гораздо меньший диаметр и изготовлен из гибкого податливого тефлона. На дистальном конце трансинтестинального зонда закреплен небольшой груз, что облегчает проглатывание его пациентом.
Использование трансинтестинальной интубации позволяет проводить терминальную илеоскопию по показаниям прямым путем в ситуациях, когда провести трананальную илеоскопию не представляется возможным.
Слизистая оболочка
Слизистая оболочка тонкого кишечника выстлана однослойным призматическим эпителием.
Обновление эпителия происходит в разных отделах тонкой кишки в течение 3-6 дней.
Полость тонкой кишки выстлана ворсинками и микроворсинами. Микроворсинки образуют так называемую щеточную каемку, которая обеспечивает защитную функцию тонкой кишки. Она как сито отсеивает высокомолекулярные токсичные вещества и не позволяет им проникнуть в систему кровоснабжения и в лимфатическую систему.
Симптомы
В начальной стадии некоторое время илеит может протекать латентно, изредка беспокоя больного симптомами безобидного кишечного расстройства. Чаще всего люди не обращают внимания на такие признаки, а считают, что это обычное переедание или нарушение диеты.
Тем не менее острый илеит имеет достаточно яркую симптоматику:
- повышенное газообразование, сопровождающееся урчанием в животе;
- сильный понос, который может быть больше 10 раз в сутки, опасен тем, что может вызвать обезвоживание организма;
- тошнота и рвота, не приносящая облегчения;
- боли в животе, напоминающие проявление аппендицита;
- повышение температуры тела, чаще незначительное;
- повышенная утомляемость;
- признак интоксикации – головные боли, не прекращающиеся после приема анальгетиков.

Все перечисленные симптомы схожи со многими заболеваниями пищеварительного тракта, поэтому самостоятельно провести диагностику не представляется возможным. При наличии таких признаков, необходимо обращаться к врачу.
Если первые симптомы были проигнорированы, болезнь переходит в хроническую форму, а клиническая картина имеет смазанный характер:
- боль в области подвздошной кишки становится умеренной, локализуется в основном в районе пупка;
- понос возникает редко, но имеет характерный вид – водянистый, с кусочками пищи, которая не переварилась;
- больной худеет без видимых причин, это происходит из-за нарушения усвояемости питательных веществ;
- развивается авитаминоз.
Симптомы легко перепутать с другими патологиями пищеварительного тракта, а обезвоживание в результате поноса может вызвать серьезные осложнения, поэтому нужно обращаться к специалисту для диагностики и назначения лечения.
Функции
Тонкий кишечник выполняет такие наиболее важные для организма функции, как
- пищеварение
- иммунная функция
- эндокринная функция
- барьерная функция.
Пищеварение
Именно в тонком кишечнике наиболее интенсивно протекают процессы переваривания пищи. У человека процесс пищеварения практически заканчивается тонком кишечнике. В ответ на механические и химические раздражения кишечные железы выделяют до 2,5 литров кишечного сока в сутки. Кишечный сок выделяется только в тех участках кишки, в которых находится пищевой ком. В его состав входят 22 пищеварительных фермента. Среда в тонком кишечнике близка к нейтральной.
Испуг, гневные эмоции, страх и сильная боль могут затормозить работу пищеварительных желез.
В пище содержатся белки, жиры, углеводы и нуклеиновые кислоты. Для каждого компонента существует набор ферментов, способных расщепить сложные молекулы до составляющих, которые могут всасываться.
Всасывание в тонком кишечнике происходит на всем его протяжении по мере продвижения пищевых масс. В двенадцатиперстной кишке всасывается кальций, магний, железо, в тощей — преимущественно глюкоза, тиамин, рибофлабин, пиридоксин , фолиевая кислота, витамин С. Жиры и протеины усваиваются также в тощей кишке.
В полости подвздошной кишки всасываются витамин В12 и желчные соли. Всасывание аминокислот завершается в начальных отделах тощей кишки. Пищеварение в тонком кишечнике человека является самой важной и вместе с тем самой сложной функцией.
Иммунная система
Сложно переоценить значение иммунной функции кишечника для сохранения здоровья организма. Именно она обеспечивает защиту от пищевых антигенов, вирусов, бактерий, токсинов и лекарственных препаратов.
Слизистая оболочка тонкой кишки содержит более 400 тысяч на кв. мм плазматических клеток и около 1 млн. на кв. см лимфоцитов. Это означает, что кроме эпителиального слоя, разделяющего внешнюю и внутреннюю среду организма, существует еще мощный лейкоцитарный слой.
Клетки тонкой кишки продуцируют ряд иммуноглобулинов, которые абсорбируются на слизистой оболочке и являются дополнительной защитой, формируя иммунитет организма.
Эндокринная система
Тонкая кишка является важным эндокринным органом.
Количество эндокринных клеток в тонкой кишке по массе не меньше, чем в таких эндокринных органах, как щитовидная железа или надпочечники.
Исследованы более 20 гормонов и биологически активных веществ, которые управляют функциями желудочно-кишечного тракта. Кроме того, известно как они действуют в организме. Сеть нейронов, находящихся в стенке кишки, осуществляет регуляцию кишечных функций с помощью различных нейромедиаторов, и получила название кишечной гормональной системы.
Защитная функция
Процесс расщепления пищевых веществ включает не только поступление пластических и энергетических материалов, но существует опасность попадания во внутреннюю среду организма токсичных веществ. Особую опасность представляют чужеродные белки. В процессе эволюции в желудочно-кишечном тракте сформировалась мощная защитная система.
Эффективность барьерной функции тонкой кишки зависит от ее ферментативной активности, иммунных свойств, наличия и состояния слизи, целостности структуры, степени проницаемости.
При употреблении в пищу белков в результате расщепления они теряют свои антигенные свойства, превращаясь в аминокислоты. Но часть белков может достичь дистальных отделов кишки. И здесь важную роль играет уровень проницаемости тонкой кишки. Если проницаемость повышена, то увеличивается риск проникновения антигенов во внутреннюю среду организма.
Проницаемость кишечной стенки увеличивается при длительном голодании, при воспалительных процессах и особенно нарушении целостности слизистой оболочки.
При ограниченном проникновении пищевых антигенов организм формирует местный иммунный ответ, производя антитела. Секреторные антитела образуют с большинством антигенов невсасывающиеся иммунные комплексы, которые затем расщепляются до аминокислот.
Проницаемость тонкой кишки может увеличиться при расширенном межклеточном пространстве. Это приводит к гиперчувствительности к пищевым белкам, что часто является спусковым механизмом для такого заболевания, как аллергия.
Способностью проникать через кишечный барьер обладают белки, которые содержатся в злаках, сое, томатах. Они крайне плохо расщепляются и оказывают токсическое влияние на эпителий кишечника.
В норме барьер тонкой и толстой кишки практически совершенно непреодолим для микроорганизмов. Но при плохом питании, переохлаждении, ишемии кишечника, повреждении слизистой оболочки значительное число бактерий способно преодолеть кишечный барьер и попасть в лимфатические узлы , печень, селезенку.
При алиментарном дефиците незаменимых аминокислот и витамина А нарушается нормальное обновление слизистой оболочки.
Кроме прямых функций тонкая кишка оказывает влияние на соседние органы, регулируя их деятельность. Посредством функциональных связей она координирует взаимодействие всех отделов системы пищеварения.
Меню диеты при воспалении кишечника
Примерное меню при жидком стуле:
Понедельник
- завтрак – куриные фрикадельки, гречневая каша, компот (на перекус творог).
- обед – диетический суп, рыбное суфле, сладкий чай (перекусить можно чаем с сухариками).
- ужин – творожно-гречневая запеканка, чай, сухарики (кисель перед сном).
Вторник
- завтрак – отварная телятина, тушеные кабачки, компот (перекус – сухое печенье, чай сладкий)
- обед – суп с вермишелью, рисовая запеканка с мясом, чай (перекус – желе).
- ужин – тушеные кабачки, тушеная рыба, компот (кисель перед сном).
Среда
- творог, рис разваренный, компот (перекус – запеченные яблоки)
- обед – суп с овощами и перловкой, тушеная рыба, вермишель, чай (перекус – сухарики, разбавленный водой сок)
- ужин – овощное рагу, отварная рыба, чай (кисель перед сном)
Четверг
- завтрак – пюре из картошки, тефтели куриные, компот из яблок (перекус – ягоды)
- обед – куриная лапша, овощное рагу, чай (перекус – сухарики, разбавленный водой сок).
- ужин – рыбные котлетки, тушеная цветная капуста, фруктовое суфле, чай (кисель перед сном).
Пятница
- завтрак – творог перетертый, каша манная, компот (перекус – запеченное яблоко)
- обед – суп овощной, мясной рулет с начинкой из парового омлета, чай (перекус – чай, сухарики)
- ужин – запеканка манная, биточки рыбные, компот (кисель перед сном).
Диагностика и лечение
На основании симптоматики сложно диагностировать илеит, необходимо физикальное обследование, которое само по себе несет мало информации, но является обязательным:
- необходимо обратить внимание на состояние языка больного – сухой орган с белым налетом – это признак воспаления органов пищеварения;
- при пальпации больной ощущает боль в подвздошной области справа;
- если простучать вздутый живот, звук будет звонким;
- слышно урчание живота, особенно в районе пупка.

Структура каловых масс будет жидкой, светло-желтого цвета, с кусками пищи. Инструментальное исследование имеет сложности из-за расположения органа, поэтому не является информативным, но применяется с целью дифференцировать заболевание с другими патологиями.
Лабораторное исследование крови подтверждает наличие воспалительного процесса в организме, а анализ кала позволяет выявить возбудителя илеита, если в кале содержится скрытая кровь, это говорит о внутреннем кровотечении.
Диагностика
При подозрении на илеит пациенту проводится лабораторное обследование, включающее:
- общий анализ крови (лейкоцитоз со сдвигом лейкоцитарной формулы влево, повышение СОЭ);
- бактериологическое и вирусологическое исследование каловых масс – позволяет выявить возбудителя заболевания, определить его чувствительность к антибактериальным препаратам;
- копрограмма (снижение ферментативной активности, большое количество углеводов и непереваренных мышечных волокон);
- кал на скрытую кровь;
- биохимическое исследование крови (гипопротеинемия, снижение концентрации некоторых микроэлементов).
При подозрении на илеит показано рентгенологическое исследование кишечника с контрастным веществом (сульфатом бария). Оценивая особенности пассажа по кишечнику бариевой взвеси, выявляют спазмированные участки подвздошной кишки, наличие в ней стриктур и свищей.
В 70% случаев регулярные боли в правой подвздошной области бывают обусловлены хроническим илеитом, чаще всего иерсиниозной этиологии.
Учитывая, что илеит во многих случаях сопровождается другими заболеваниями желудочно-кишечного тракта, показано проведение ФЭГДС, УЗИ и мультиспиральной компьютерной томографии органов брюшной полости.
Илеит дифференцируют от других патологий, которые тоже протекают с диареей:
Причины
При воспалении подвздошной кишки заболевание у детей имеет обычно острое течение, провоцируется патогенными микроорганизмами (стрептококком, стафилококком) либо вирусами. А вот у взрослых людей илеит в основном протекает в хронической форме с временными обострениями. Провокаторами становятся зачастую иерсинии. И достаточно редко может быть вызван паразитами.
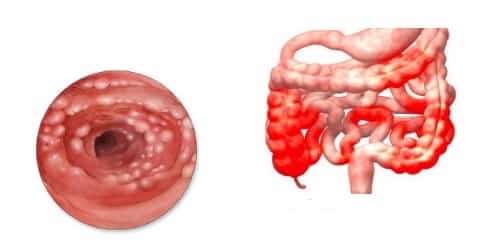
Предполагаемыми факторами развития илеита становятся:
- аллергия;
- неправильное питание (прием жирной, жареной, острой еды);
- вредные привычки (курение, алкоголь);
- сопрягающиеся патологии отделов пищеварительного тракта (дуоденит, панкреатит);
- различные операции на кишечник;
- ферментопатия;
- инфекции ЖКТ;
- неактивный, сидячий образ жизни (работа за компьютером);
- интоксикация организма химическими веществами.
Причиной илеита может являться наличие у человека брюшного тифа, язвенного колита, патологии Крона (приводит к течению терминального илеита), туберкулеза. В данной ситуации илеит считается симптомом присутствующей патологии.
Долго развивающийся хронический илеит ведет к сильному нарушению всасывания питательных веществ. Это оказывается причиной появления гиповитаминоза, остеопороза. Также приводит к ломкости волос, ногтей, потере массы тела.