Аденокарцинома прямой кишки относится к злокачественным опухолям, которые опасны тем, что на ранних стадиях не вызывают дискомфорта и не проявляют явных симптомов болезни. Аденокарцинома состоит из железистых клеток эпителия, которым выстланы стенки прямой кишки. Болезнь также называется железистым раком, эта патология является разновидностью колоректального рака. По частоте диагностирования данное заболевание стоит на третьем месте среди онкологических заболеваний ЖКТ.
Аденокарцинома — что это такое?
Аденокарцинома прямой кишки (код по МКБ 10 – С20) считается самым часто встречаемым видом злокачественных опухолей прямого кишечника. Эта патология больше распространена среди мужского населения, чем среди женщин. Чаще проявляется после 45 лет. Атипичные клетки довольно быстро делятся и вызывают деструкцию тканей, из которых состоит опухоль.
Аденокарцинома рано начинает метастазировать в близлежащие и отдаленные органы, что вызывает ранний летальный исход – после начала развития патологии в течение года.
Почему появляется заболевание
Аденокарцинома прямой кишки представляет собой довольно распространенное среди прочих онкологических недугов злокачественное образование. Основная причина кроется в наследственном факторе. Если у близких родственников диагностировался такой недуг, высока вероятность развития злокачественной опухоли у любого представителя данного рода.
Не исключается воздействие и внешних факторов. Причины могут быть следующими:
- хронические болезни толстой кишки, наличие таких недугов, как геморрой, свищ, колит, полипоз;
- благоприятную среду для развития раковых клеток создают диффузный полипоз и синдром Гарднера и Тюрко;
- люди старше 50 лет;
- частые запоры;
- длительный прием некоторых лекарственных средств;
- папилломавирус;
- неправильный рацион питания, в котором присутствует большое содержание жиров и низкое содержание растительной клетчатки;
- подверженность стрессам и депрессиям;
- излишний вес;
- вредные привычки.
Точные причины болезни медицинской наукой пока не установлены. Определены лишь факторы, которые способствуют развитию заболевания.
Ведущие клиники в Израиле

Ассута
Израиль, Тель-Авив

Ихилов
Израиль, Тель-Авив

Хадасса
Израиль, Иерусалим
Осложнения
Аденокарцинома сигмовидной кишки характеризуется медленным течением. Однако патология длительное время протекает бессимптомно, из-за чего лечение начинается уже в тяжелой ситуации. Железистый рак способен вызывать серьезные осложнения вплоть до летального исхода.
Крупные формирования блокируют просвет кишки, вызывая кишечную непроходимость. Данное состояние требует неотложного хирургического вмешательства. Кроме того, при колоректальном раке частая диарея сменяется стойким запором, в результате которого стенки толстого кишечника травмируются твердыми каловыми массами.
По мере увеличения новообразование способно разорвать стенку пораженной кишки. Это опасно развитием перитонита, когда кишечное содержимое попадает в брюшную полость.
Еще заболевание приводит к анорексии из-за утраты аппетита, обильные кровотечения вызывают анемию. Если не заниматься лечением, то смертельный исход наступает спустя несколько месяцев после появления метастазов.
Причины возникновения болезни
Точные причины возникновения патология не ясны, чаще заболевание диагностируется у пациентов, у которых имеются родственники с онкологическими патологиями органов ЖКТ.
Еще одним фактором риска считается частое употребление пищи с высоким уровнем животного жира, клетчатки. Прочими факторами, которые могут вызвать развитие патологии в прямой кишке, считаются:
- наследственные болезни (диффузный полипоз, синдромы Тюрко и Гарднера);
- хронические заболевания кишечника (трещины прямой кишки, свищи, геморрой, полипы, колиты). К предраковым можно отнести язвенный колит и болезнь Крона;
- занятия анальным сексом;
- продолжительные запоры;
- частые стрессы;
- продолжительное употребление отдельных видов лекарственных средств;
- наличие ВПЧ (вируса папилломы человека);
- долгое контактирование с вредными веществами (амиды, асбест, тирозин) на производстве;
- сахарный диабет;
- возраст после 50 лет;
- малоподвижный образ жизни, наличие ожирения;
- употребление алкоголя и курение.
Симптомы и диагностические признаки
Кроме приведенных общих симптомов, можно добавить признаки запущенной стадии болезни:
- опухоль пальпируется через живот;
- возникает подозрение на перитонит;
- при развитии непроходимости у пациента появляется рвота каловыми массами, прекращение отхождения газов, интенсивные боли;
- сопутствуют слабость, потеря веса;
- часто наблюдаются кишечные кровотечения.
Наиболее значимыми и информативными методами диагностики являются:
- онкомаркеры;
- биопсия;
- гистологические исследования;
- разные варианты эндоскопии.
Выявление онкомаркеров – это вещества, которые закономерно увеличиваются в концентрации при определенном виде рака, их определяют в венозной крови. При раке кишечника определяют:
- наличие опухолевых клеток маркер СА 19-9 и СЕА при подозрении на рак прямой кишки;
- раковоэмбриональный антиген.
Проведение эндоскопических исследований с введением ректороманоскопа, фиброколоноскопа в прямую кишку, лапароскопа в брюшную полость, а также возможность исследовать ткань экстренно во время операции дает клиницистам способ установить умереннодифференцированный рост железистых клеток. Для цитологии пригодны:
- фрагменты ткани;
- отпечатки удаленной слизистой оболочки;
- гнойные и слизистые выделения.
В заключении указывается тип опухоли как высоко-, низкодифференцированная аденокарцинома толстой кишки или тонкого отдела.
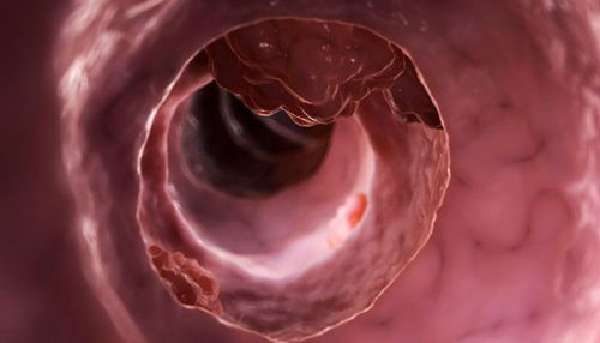
При колоректальном исследовании раковую опухоль осматривают и берут часть ткани для цитологии
Аденокарцинома толстого кишечника еще различается по гистологическому строению, выделяют:
- темноклеточную опухоль;
- муцинозную;
- рак без классификации.
Виды аденокарциномы
Колоректальный рак подразделяют в зависимости от однородности образования. Каждый вид имеет свои особенности:
- высокодифференцированная аденокарцинома прямой кишки обладает мало измененным клеточным составом новообразования. Наблюдается рост размера ядер, клетки могут по-прежнему выполнять свои функции. У пациентов преклонного возраста не имеется метастазов и прорастания опухоли в прочие органы. Молодые пациенты имеют больший риск при таком заболевании – спустя год у них может обнаружиться рецидив. Диагностирование затруднено из-за большой схожести с нормальными клетками. Эта подгруппа патологии неплохо поддается лечению – после проведенной терапии у 97% пациентов наблюдается ремиссия. Опухоль отличается низкой степенью злокачественности;
- умеренно дифференцированная аденокарцинома прямой кишки не имеет таких позитивных прогнозов. Патологию сопровождают осложнения в виде появления свищевых ходов и развития перитонита. Новообразования большой величины часто прорывают стенки кишечника, провоцируя сильные кровотечения. При данной патологии прогноз после операции или при другом лечении часто положительный;
- низкодифференцированная аденокарцинома прямой кишки. Темноклеточная опухоль имеет агрессивное течение. Распространение метастазов в рядом расположенные органы идет в несколько раз быстрее. Отмечается сильно выраженный полиморфизм клеток. При наличии данного типа аденокарциномы прогноз выживаемости низкий. Низкодифференцированные аденокарциномы представлены следующими видами рака; слизистым (коллоидным). Основной признак — сильная выработка слизи;
- плоскоклеточным;
- мукоцеллюлярным (перстневидноклеточным), который поражает людей молодого возраста;
- железисто-плоскоклеточным. Данный вид злокачественных опухолей диагностируются реже всего;
Тубулярная аденокарцинома. Эта патология состоит из трубчатых соединений, имеет средние размеры и нечеткие границы. Почти 50% больных колоректальным раком страдает от этого вида патологии.
Степени дифференцировки
Уровень дифференцировки аденокарциномы кишечника дает информацию о степени преобразования клеток железистого эпителия и указывает на соотношение злокачественных и доброкачественных клеток, присутствующих в тканях. Классификация дифференцирования включает в себя четыре пункта:
- Высокодифференцированный вариант.
- Умеренно дифференцированная форма.
- Низкодифференцированный тип.
- Недифференцированная раковая опухоль.
Высокодифференцированный вариант характеризуется более благоприятным исходом, чем прочие типы. При такой форме недуга не происходит изменения структуры клеток. Увеличение происходит лишь в ядрах. Онкологические клетки еще схожи со здоровыми и выполняют свои функции. Для такой формы болезни характерен благоприятный исход. В 98% случаев больного удается спасти.
Умеренно дифференцированная форма ухудшает прогноз. В этом случае аденокарцинома прямой кишки излечивается в 75 %. Показатели обнадеживающие, и все же процент выздоровевших снижается. Такая форма излечивается преимущественно хирургическим путем, либо под воздействием радиоволн.
Низкодифференцированный тип – тяжелый недуг, благоприятный исход резко снижается. Данную разновидность болезни именуют слизистым раком, поскольку в ходе развития болезни увеличивается выработка секрета. Опухоль при такой болезни разрастается очень быстро. Злокачественные опухоли быстро дают метастазы. Нередко данная форма недуга приводит к летальному исходу. Терапевтическое воздействие редко приносит облегчение.
Недифференцированный тип болезни сопровождается образованием патологических злокачественных клеток, который дают метастазы в лимфатические узлы. Исход заболевания редко бывает благоприятным.
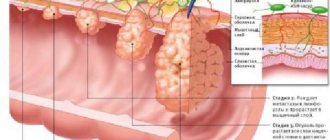
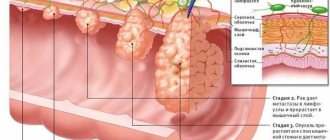
Стадии развития заболевания
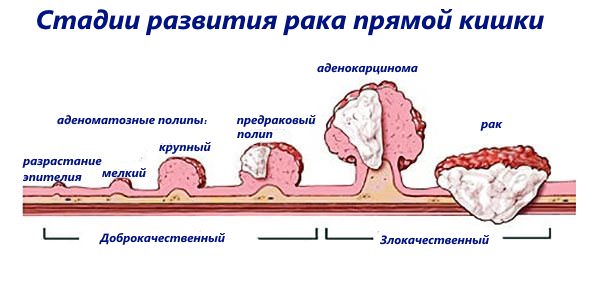
Развитие аденокарциномы прямой кишки подразделяется на следующие стадии:
- 1 стадия — характеризуется небольшой величиной опухоли, обладает подвижностью и отчетливыми границами. Подвергается больше поражению слизистый и подслизистые слои органа;
- 2 стадия заболевания подразделяется на две подстадии: 2А подстадия. При этой подстадии метастазы отсутствуют, опухолевые клетки за пределы стенок и просвета кишки не распространены. Величина опухоли может быть до половины слизистой.
- 2Б подстадия. Опухоль обычно имеет небольшие размеры, но метастазы имеются.
- 3А подстадия. Наблюдается глубокое прорастание раковых клеток, в процесс вовлечены не только кишечные стенки, но и околопрямокишечная клетчатка. Могут диагностироваться редкие очаги метастазов в лимфоузлах. Величина самой опухоли занимает более половины диаметра кишки.
Не тратьте время на бесполезный поиск неточной цены на лечение рака
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную цену на лечение.
Стадии
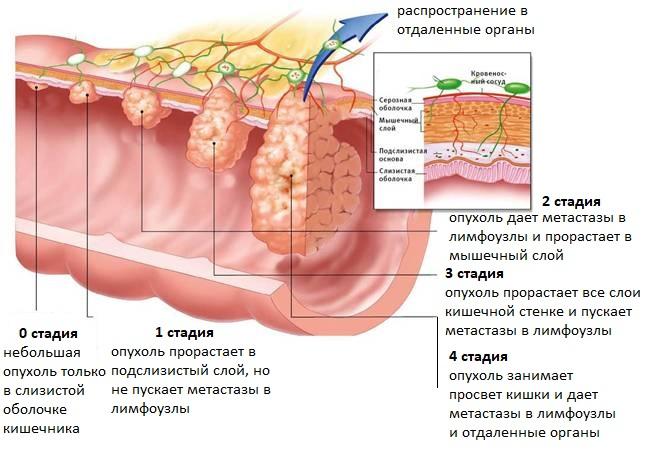
Аденокарцинома прямой кишки делится на четыре степени тяжести, которые называются стадиями. У каждой стадии есть характерные особенности:
- При первой стадии поражению подвергается слизистый и подслизистый слой стенок кишки. На данном этапе развития патология выявляется очень редко, так как практически всегда проходит без какой-либо симптоматики. Только если человек обратиться к доктору по причине какой-то другой болезни, врач может заподозрить наличие опухоли и направить пациента на более детальное обследование.
- Вторая стадия разделена на две подстадии. При 2A стадии опухоль инфильтрует в мышечные ткани и на один сантиметр перекрывает кишечный просвет, но пока не задевает лимфоузлы и близлежащие структуры. При 2B стадии кишечный просвет перекрывается больше, чем на один сантиметр. На данном этапе у большинства больных развивается хронический запор, а в каловых массах можно обнаружить прожилки крови, слизи и гноя.
- Третью стадию врачи так же разделяют на две. 3A стадия характеризуется прорастанием опухоли через всю толщу кишки и перекрытием просвета больше чем на один сантиметр. При этом лимфатические узлы остаются здоровыми. Если у человека диагностировали 3B стадию, это означает что новообразование метастазировало в регионарные лимфатические узлы и проросло ткань наружной серозной оболочки, в которой находится очень много нервных окончаний. Именно поэтому только на 3B стадии пациенты начинают жаловаться на сильные болезненные ощущения и впервые идут к доктору.
- Четвертая стадия самая последняя и является смертельной. Опухоль вырастает до огромных размеров, инфильтрует в любые ближайшие структуры и дает метастазы в отдаленные органы.
Чем раньше будет выявлен онкологический процесс, тем больше шансов на излечение больного.
Симптомы заболевания
На ранних стадиях болезни аденокарцинома не сопровождается явной клинической картиной.
При прорастании опухоли в окружающие ткани и при перекрывании просвета кишки могут проявляться такие признаки:
- боли в животе ноющего или резкого характера;
- сильное снижение веса;
- расстройства процесса дефекации — запоры, которые сменяются диареей, болевые ощущения при походе в туалет;
- отвращение к пище (обычно — к мясным блюдам);
- анемия (головокружения, бледность кожи);
- нарастающая ломота и слабость;
- наличие слизи и кровяных сгустков в каловых массах;
- устойчивая гипертермия;
- метеоризм и вздутие живота.
Когда раковый процесс распространяется на прочие органы, появляются другие признаки, к примеру, нарушение процесса мочеиспускания.
Рост раковой опухоли может вызывать повышенную выработку слизи, скопление ее вызывает мучительные тенезмы – учащение позывов к дефекации (до 20 раз за сутки).
При начале распада злокачественного новообразования в каловые массы попадают кровь и гной, которые издают зловонный запах.
Что такое
Аденокарцинома, или железистый рак, на раннем этапе развития протекает в основном без проявления признаков. По этой причине его удается обнаружить уже на более поздних этапах формирования, что значительно затрудняет процесс лечения и снижает вероятность полного выздоровления.
Локализуется опухоль в местах скопления железистых тканей, выстилающих внутреннюю поверхность кишечных стенок.
В большинстве случаев аденокарцинома выявляется у пожилых людей в возрасте после 60 лет, в особенности у тех, кто проживает в зоне неблагоприятной экологической обстановки.
Аденокарцинома – это одна и разновидностей карциномы, поскольку начинает развиваться из железистого эпителиального слоя.
Постановка диагноза
Постановка диагноза начинается с первичного ректального осмотра и сбора анамнеза. Следующими методами обследования являются:
- анализ крови – общий, биохимический, на онкомаркеры;
- анализ кала на присутствие скрытой крови;
- ПЭТ, КТ, МРТ, сцинтиграфия. Помогают уточнить локализацию и особенности гистологического строения опухоли, выявить признаки развития метастазов;
- трансабдоминальное или эндоректальное УЗИ;
- ирригоскопия. Ее проводят с использованием контрастного вещества, которое вводят в организм перорально или при помощи клизмы;
- колоноскопия;
- ректороманоскопия. Она позволяет провести визуальный осмотр слизистой органа и сделать биопсию опухоли.
Видео по теме:
Прогноз
Делать дальнейшие прогнозы необходимо с учетом ряда определенных факторов — это стадия болезни, возрастная категория пациента, состояние иммунной системы и прочие особенности человеческого организма.
При диагностировании патологического процесса в начале его развития после операции продолжительность жизни на протяжении 5 лет наблюдается в 90 процентах случаев. Если заболевание выявлено на 2 стадии, то показатель выживаемости составляет около 70%.
При поражении лимфатических узлов и отдаленных анатомических структур 5-летняя выживаемость отмечается у 50 и 10 процентов больных соответственно.
Лечение патологии
Из-за раннего появления метастазов прогноз заболевания будет зависеть от своевременного и правильного лечения.
Схема терапии подбирается с учетом места расположения опухоли и общего состояния здоровья пациента. Значимую роль играет степень дифференцирования онкоклеток. Лучший эффект от лечения дает применение комбинированной терапии. В комплекс терапии входят: лучевая и химиотерапия, хирургическое вмешательство.
При лечении умеренно дифференцированной аденокарциномы, аденокарциномы низкой степени дифференцированности требуется сильное радиоактивное облучение и высокая дозировка токсичных препаратов. Эффективным способом лечения признают операции. Врач проводит иссечение неоплазии, а также тканей, которые подверглись поражению метастазами.
При расположении аденокарциномы очень близко к заднему проходу, применяют радикальные меры по иссечению пораженной области вместе со сфинктерным аппаратом. После иссечения формируется искусственное отверстие для вывода каловых масс – колостома, которая предполагает присоединение калоприемника, периодически его следует менять.
Злокачественная опухоль не всегда может быть удалена при помощи хирургического вмешательства. Некоторым пациентам оперативное вмешательство противопоказано по состоянию здоровья и из-за пожилого возраста. В данном случае применяют один из способов терапии паллиативной медицины.
Применение химиотерапии обычно считается вспомогательным методом лечения для достижения более значительного терапевтического эффекта. Для лечения опухоли прямой кишки применяют ряд комбинаций с использованием цитостатиков. Обычно используют следующие препараты:
- «Капецитабин»;
- «Фторафур»;
- «Лейковорин»;
- «Фторурацил»;
- «Ралтитрексид»;
- «Иринотекан».
Метод лучевой терапии используется до или после оперативного вмешательства. Перед операцией использование этого метода помогает уменьшить величину узла и затормаживает процесс появления метастазов.
При диагностировании у пациента железистого рака использование данной методики противопоказано.

Хотите получить смету на лечение?
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную смету на лечение.
Способы лечения
После всех анализов и исследований проводят лечение заболевания. Основным методом является хирургическое вмешательство и его определяет размер опухоли, классификация аденокарциномы и тип строения атипичных клеток. Небольшие новообразования удаляют путем резекции. Лапароскопия является щадящим способом удаления, при котором делают несколько проколов в брюшине. При значительных размерах карциномы с метастазами в толстый кишечник удаляют часть пищеварительного тракта — проводят колэктомию. Для вывода кала создают колостому, выходное отверстие для калоприемника.

Подготовительным этапом перед операцией является химиотерапия, с помощью которой уменьшают метастазы.
Химиотерапия и облучение используют на подготовительном этапе перед операцией, чтобы уменьшить метастазы. Медикаментозное лечение, как правило, не применяется, кроме назначения обезболивающих препаратов. Перед оперативным вмешательством обязательно проводят ряд процедур:
- очищение кишечника с препаратом «Фортранс»;
- специальная безшлаковая диета на основе смесей «Ресурс», «АФ», «Оптиум», «Пептамен»;
- гидроколонотерпия;
- клизмы.
Последствия заболевания
Аденокарцинома прямой кишки метастазирует чаще в ближайшие лимфоузлы. После идет вовлечение в опухолевый процесс костных тканей, матки, печени, мочевого пузыря, почек. В последнюю очередь наблюдаются в легких и головном мозге.
Железистый рак может спровоцировать ряд тяжелейших осложнений, возможно появление:
- кровотечения;
- малокровия;
- кишечной непроходимости (начиная от относительной и заканчивая полной обтурационной);
- воспаления брюшины и следующего за ним развитие перитонита;
- прободения (разрыва) стенки прямой кишки из-за разрастания опухоли.
Как выглядит рак прямой кишки
Врачи Юсуповской больницы производят забор материала из опухоли прямой кишки во время эндоскопического обследования или операции и отправляют его в гистологическую лабораторию. Лаборанты по тому, как выглядит рак прямой кишки, определяют гистологический тип опухоли.
Аденокарцинома прямой кишки состоит из атипичных клеток, которые происходят из железистой эпителиальной ткани и сформированы в тубулярные, папиллярные и иные структуры. Клеточная структура может обладать различной степенью дифференцировки: высокодифференцированные новообразования обладают цитологическими признаками материнской эпителиальной ткани, а малодифференцированные аденокарциномы лишь отдалённо напоминают исходный материал. Они отличаются высокой агрессивностью, быстрее растут и распространяются.
Слизистая аденокарцинома представляет собой группы клеток, которые окружены слизью. Опухоли слизистого типа могут быть низкодифференцированными и высокодифференцированными. Слизь скапливается в структурах опухоли в виде «озёр» различной величины
Перстневидноклеточный рак получил своё название благодаря форме клеток, которые ввиду переизбытка в них слизи и смещению ядер к мембранам приобретают вид перстня. Слизистое вещество, занимающее пространство клеток, представляет собою специфический белок муцин. Перстневидноклеточные опухоли прямой кишки довольно агрессивны.
Плоскоклеточный рак прямой кишки состоит из атипичных клеток. Они принадлежат к плоскому кишечному эпителию. В патологических очагах присутствуют межклеточные мостики и кератин. Плоскоклеточные опухоли ректального отдела могут быть ороговевающими и неороговевающими.
Железисто-плоскоклеточная аденокарцинома относится к редким разновидностям ректального отдела. Такие новообразования представлены аденокарциномой, в сочетано с плоскоклеточным раком. Гистологи под микроскопом видят мелкие фрагменты плоскоклеточной трансформации.
Недифференцированные опухоли прямой кишки состоят из атипичных клеток эпителиальной ткани, которые не формируют структур железистого типа и не вырабатывают слизи. Эти клетки представляют собой различные цитологические структуры. Они формируют пласты или тяжи, которые разделяет скудная строма из соединительной ткани.
Скирром называется раковая опухоль, в которой соединительная ткань преобладает над стромой. Цитологические структуры в скирре представляют собой кубические клетки, собранные в тяжи или небольшие ячейки. Иногда в прямой кишке встречаются новообразования, которые не подходят ни к одному гистологическому типу. В этом случае онкологи говорят о не классифицируемом ректальном раке.
Нейроэндокринные опухоли прямой кишки происходят из клеток диффузной нейроэндокринной системы. Они имеют хорошо развитую фиброзную строму, гистологически отличаются от аденокарцином.
Диета при аденокарциноме
До проведения хирургического вмешательства больному рекомендуется хорошо питаться, для поддержания ослабленного организма. Также следует укреплять иммунитет с помощью продуктов, которые богаты витаминами.
Питание должно быть разнообразным, исключению из рациона подлежат соленые, жареные, жирные, острые продукты, а также пища, вызывающая брожение и усиленное газообразование. Питаться следует небольшими порциями в день до 6 раз.
После иссечения новообразования в первый день ничего не едят. Далее вся пища предлагается пациенту в жидком виде, объем воды в сутки не должен быть меньше полутора литров.
Лечение
Лечение аденокарциномы прямой кишки подбирается индивидуально и зависит от степени дифференцировки опухоли, стадии развития онкологического процесса и общего состояния пациента. В терапии используют различные методики для избавления от новообразования. Лечение может проводиться посредством хирургического вмешательства, приема химических препаратов, а также облучения. Сочетание этих методов является наиболее эффективным в борьбе с железистым раком кишечника.
Самым эффективным при аденокарциноме является хирургическое вмешательство, во время которого доктора удаляют опухоль и сам пораженный участок кишки, а также сфинктерный аппарат. Сразу же через брюшную стенку выводится колостома (искусственное отверстие для отхода кала), к которой прикрепляется калоприемник. Перед проведением операции и после нее пациент проходит несколько курсов химической и лучевой терапии.
Если преклонный возраст или ослабленное состояние больного мешают проведению операции, то необходимо проведение паллиативного лечения, направленного на снижение болезненных ощущений, улучшение качества и продолжительности жизни. В таком случае доктора проводят электрокоагуляцию новообразования (прижигание током), а также:
- Химиотерапию — введение в организм больного цитостатического препарата, например, Иринотекана или Фторурацила. В некоторых случаях необходимо применение комплекса химических лекарств.
- Лучевую терапию — так как прямая кишка, в отличие от других отделов кишечника, жестко зафиксирована на своем месте, облучению поддается строго заданный участок.
Рекомендуем к прочтению Что такое остеома лобной пазухи, ее лечение и симптомы
После такой терапии большое неоперабельное новообразование может стать меньше в размере, что позволит докторам провести операцию по его удалению.

Питание при онкологии прямой кишки должно быть дробным (пять или шесть раз в сутки небольшими порциями) и содержать в себе достаточное количество витаминов и полезных элементов.
При таком заболевании недопустимо употреблять алкоголь, острые, жирные, жареные и слишком соленые блюда, а также продукты, вызывающие брожение и усиленное газообразование.
При установке колостомы больной должен, в первый день после операции, вообще ничего не есть, дальнейшее питание должно быть в полужидком виде и не более двух килограммов в сутки. Количество выпиваемой в день жидкости не должно превышать полутора литров.
Профилактика болезни
Для раннего диагностирования болезни и предупреждения ее развития рекомендуется следовать таким правилам:
- при достижении 50 лет следует проходить обязательное обследование у колопроктолога не менее раза в год;
- вовремя лечить воспаления и полипы в кишечнике;
- при наличии родственников, страдающих от аденоматозного полипоза, проходить скрининг следует уже после 20 лет;
- исключить из рациона острые блюда, продукты с высоким содержанием жира. Употреблять больше фруктов, овощей для нормализации работы кишечника и избавления от запоров;
- следовать здоровому образу жизни.
Видео по теме:
Диагностика
На раннем этапе установить точный диагноз позволяет компьютерная или магнитно-резонансная томография. Данными способами обнаруживаются и метастазы. Из инструментальных методов следует выделить колоноскопию, лапароскопию, ректоманоскопию, фиброколоноскопию.
Кроме того, проводят ультразвуковое обследование, биопсию опухолевидного формирования. Рентгеноскопия с контрастным веществом определяет полипы, язвенные поражения, новообразования на стенках толстого кишечника.
Еще больному обязательно нужно сдать общий анализ крови. Пониженный уровень гемоглобина указывает на анемию, которая способна появиться при железистом раке. Еще о болезни может сигнализировать повышенный гаптоглобин. Высокий уровень мочевины указывает на высокую вероятность кишечной непроходимости, колоректального рака.
Лечение и метастазирование
Выбор способа лечения зависит от размера опухоли, наличия метастазов и распространенности поражения тканей. Существуют следующие методы:
- Лучевая терапия. Замедляет развитие новообразования, разрушает первичные и вторичные опухолевые очаги.
- Нейтронная терапия. Новый вид облучения, основанный на использовании нейтронов, проникающих в глубокие слои тканей. Перед облучением вводят вещество, поглощающее нейтроны. Здоровые ткани при таком лечении не травмируются.
- Химиотерапия. Внутривенно или перорально вводятся препараты, подавляющие рост и метастазирование опухолей (Винбластин, Цисплатин).
- Хирургическое лечение. Операция проводится для устранения небольших опухолей, не проникающих в окружающие ткани и не имеющих метастазов. При запущенных формах заболевания хирургические вмешательства применяются для восстановления проходимости кишечника.
Хорошие результаты наблюдаются при одновременном использовании нескольких способов лечения.
Причины
Для рассмотрения причин аденокарциномы выделим общую часть, характерную для любой локализации новообразований. А наиболее типичные факторы риска рассмотрим в конкретных случаях.
Выяснено, что опухолевое перерождение железистых клеток может быть вызвано неправильным питанием с увеличенным употреблением:
- животных жиров из мяса, масла;
- излишества сладостей;
- жареных, копченых, острых блюд;
- алкогольных напитков.
При этом в рационе недостаточно:
К факторам риска относятся:
- склонность к запорам;
- полипы кишечника;
- хроническое воспаление (колит, энтероколит);
- наследственная предрасположенность;
- низкое качество питьевой воды;
- длительный стаж работы с профессиональными вредностями;
- наличие папилломовируса;
- увлечение анальным сексом.
Симптоматика аденокарциномы
В большинстве случаев данный тип раковых опухолей развивается достаточно медленно. Долгое время пациент не отмечает никаких изменений в своем состоянии.
Важно: аденокарцинома часто является следствием хронического воспалительного процесса в кишечной стенке, и первые проявления нередко принимаются за обострение давно имеющейся патологии.
К сожалению, новообразование обычно диагностируется на поздних стадиях, когда уже сформировались единичные или множественные вторичные очаги. Это обстоятельство существенно усложняет лечение и снижает шансы больного на полное выздоровление.
Ранние клинические признаки:
- патологические примеси в фекалиях (кровь и слизь обнаруживаются в 90% случаев);
- нерегулярное опорожнение кишечника (запоры).
Более поздние симптомы:
- боли в абдоминальной области (характер – тупой, ноющий);
- повышенная утомляемость;
- общая слабость;
- снижение массы тела на фоне нормального питания;
- потеря аппетита;
- субфебрильная температура без видимых причин;
- чередование диареи и запоров;
- изменение характера стула и появление гнилостного запаха при дефекации;
- частые тенезмы (ложные позывы к опорожнению кишечника);
- желтуха (при метастазах в печени и желчном пузыре).
Интенсивность и продолжительность болевых приступов возрастает по мере разрастания аденокарциномы. На фоне интоксикации и хронических кровотечений появляется анемия.
Важно: если поражены нижние отделы, то кровь на поверхности фекальных масс имеет ярко-алый цвет. При более высокой локализации опухоли кровь темная. Если новообразование располагается на правой стороне кишечника, кровотечение бывает скрытым.
Потеря веса обусловлена нарушением поступления пищеварительных ферментов в просвет кишки и снижением абсорбции питательных веществ.
Причина гипертермии (в пределах субфебрильных значений) – реакция иммунной системы на патологическое новообразование. Процесс распада аденокарциномы может сопровождаться подъемом температуры до 38°С и выше.
Если опухоль закрывает просвет кишки, происходит задержка каловых масс, чему сопутствует появление тошноты и рвоты (на фоне общего отравления организма). При этом отмечается также повышение интенсивности болевого синдрома.
Отходы жизнедеятельности реагируют с опухолью, приводя к ее изъязвлению и инфицированию. Признаком такого осложнения являются примеси гноя и темной крови в испражнениях.
При вовлечении в воспалительный процесс клетчатки забрюшинной области появляется такой симптом, как напряжение и интенсивные боли в мышцах поясничной области.
Причины и предрасполагающие факторы прогресса
Одной из основных причин, по результатам исследования ученых-онкологов, является наследственная (генетическая) предрасположенность самого больного человека. Но есть ряд факторов, которые могут спровоцировать всплеск данного заболевания или повысить риск ускоренного развития раковой опухоли:
- Пожилой возраст.
- Хронические болезни прямой кишки.
- Уже имеющиеся опухоли доброкачественного характера.
- Постоянное контактирование с веществами, имеющими в своем составе токсические реактивы (в том числе с лекарственными препаратами).
- Инфекционный вирус папилломы.
- Травмы физического типа.
- Постоянные стрессы.
Именно перечисленные факторы могут способствовать более быстрому разрастанию раковой опухоли.
Типология
Аденокарциномы различаются по морфологическим, цитохимическим и функциональным особенностям раковых клеток, что определяется по результатам гистологического исследования.
Классификация аденокарциномы кишечника:
- Высокодифференцированная. У патологически изменённых клеток прослеживается небольшое увеличение ядер. Соответствующая терапия даёт положительный эффект, возможно полное выздоровление. У молодых людей существует риск рецидива в течение года. У пожилых пациентов риск повторного образования опухоли после удаления высокодифференцированной аденокарциномы толстой кишки равен 50%. Прогноз для жизни — благоприятный.
- Умереннодифференцированная. Раковые клетки склонны к росту, что опасно непроходимостью и разрывами оболочек кишечника. Высокая вероятность развития воспаления брюшины. При своевременном лечении и резекции опухоли прогноз выживаемости на 5 лет — позитивный.
- Низкодифференцированная. Происходит быстрое размножение раковых клеток, раннее метастазирование. Границы опухоли не визуализируются при проведении диагностических мероприятий. Плохо поддаётся лечению.
- Недифференцированная. В результате гистологического исследования обнаруживаются патологические клетки, атипичные для рака. Прорастает в брюшину и рано метастазирует в лимфосистему. При обнаружении недифференцированной аденокарциномы кишечника прогноз для жизни — негативный.
Виды железистого рака по типу клеток:
- муцинозная аденокарцинома — редко встречается, состоит из узлов с вкраплениями слизи (муцина), которая составляет большую часть новообразования;
- перстневидноклеточная аденокарцинома — раковые клетки склонны к быстрому делению, скопление внутриклеточной слизи приводит к их деформации;
- плоскоклеточная аденокарцинома — часто рецидивирует, прорастает в соседние органы;
- тубулярная аденокарцинома — наиболее распространённая форма, отличается структурным разрастанием и атипичным строением клеток.
Справка! Аденокарциномы образуются внутри и с наружной стороны кишечника (эндофитные и экзофитные). Эндофитная опухоль иногда обнаруживается при прощупывании брюшины. Внутреннее новообразование приводит к кишечной непроходимости.
Немного о кишечнике и клетках-виновниках болезни
Кишечник человека делится на 2 отдела: тонкий и толстый. С тонкого начинается связь с желудком. Различают:
Здесь располагается максимальное количество ферментов, проводится расщепление и усвоение питательных элементов. Все необходимое всасывается в кровь. Толстый кишечник обеспечивает накопление, обратное всасывание воды, формирование массы из шлаков, удаление их из организма. Он делится:
- на слепую кишку с червеобразным отростком (аппендиксом);
- ободочную с четырьмя частями (восходящую, поперечно-ободочную, нисходящую, сигмовидную и прямую).
Конечным отрезком является ампула прямой кишки, заднепроходный канал и анус. Железистые клетки располагаются на слизистой оболочке всех отделов. Они вклиниваются между эпителием, на верхушках ворсинок отсутствуют. Всего составляют до 9,5% клеточного состава слизистой тонкого кишечника, концентрация растет по мере приближения к толстому отделу. Отличаются от соседних способностью вырабатывать слизь, которая необходима для защиты стенки от проходящих каловых масс.
После выделения секрета в кишечник они вновь становятся призматическими. Злокачественное перерождение характеризуется на первых порах медленным разрастанием внутрь кишки (эндофитный рост) или кнаружи (экзофитный), затем быстрым переходом к метастазированию по сосудам в ближайшие лимфатические узлы, легкие, печень и другие органы.
Наиболее тяжелое течение наблюдается в молодом возрасте. Это объясняется анатомическими изменениями сосудов у лиц после 40 лет: просвет уменьшается, активность переноса метастазов менее выражена. А до 30 лет кишечник имеет выраженную сосудистую и лимфатическую сеть, она обеспечивает высокий риск метастазирования.