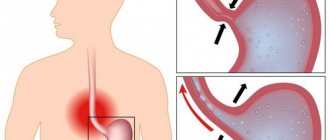
Хроническое течение воспалительного процесса желудка у некоторых пациентов приводит видоизменению клеток внутреннего эпителия. Формируются полипы. Они могут располагаться в любом отделе органа, и иметь разную морфологическую структуру. От гистологии зависит прогноз и лечение заболевания. Одним из вариантов патологии является гиперпластический полип слизистой желудка. Такой тип встречается у лиц после 60 лет, однако иногда — в средней возрастной группе. Тактика врача в вопросе, удалять ли образование, решается в индивидуальном порядке после обследования.
Особенности и характер патологии
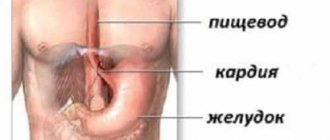
Гиперпластический полип — изначально доброкачественное новообразование, характеризующееся израстанием слизистой внутрь полости органа. Размеры опухоли могут достигать 3 см. По внешнему виду полип имеет чёткую структуру: тело, основание и ножку. Иногда ножка может отсутствовать, такие наросты называют плоскими. Основание или строма полипа имеет изменённую слизистую с нарушенной регенерацией клеточных структур.
Полипы никогда не появляются на здоровой ткани. В основе образования лежит нарушение целостности слизистых оболочек под воздействием различных факторов.
Гиперпластические полипы диагностируются в превалирующем большинстве всех клинических случаев. Основные риски по мере роста полипа связаны с малигнизацией клеток опухоли и трансформации нароста в онкологическое новообразование.
Классификация и виды
Современная классификация патологических очагов определяется двумя основными критериями: количественность и формы изменения слизистых оболочек толстой кишки.
По численности
Выделяют три основных направления в разрастании полипозных очагов:
- Ограниченный или локализованный (1-2 полипа в просвете прямой кишки);
- Множественный (от 2 и более патологических наростов);
- Диффузный семейный полипоз (насчитывается до сотни патологических единиц).
При множественных очаговых наростах имеет место развитие полипоза прямой кишки. При диффузном полипозе наросты покрывают практически всю полость прямой кишки с новообразованиями разного калибра от 0,4 мм до 1-2 см. Как выглядит полип прямой кишки узнайте здесь.
Диффузный полипоз практически всегда передаётся по наследству, может диагностироваться у младенцев при аутоиммунных заболеваниях, если родители или ближайшие родственники имеют в анамнезе множественные семейные полипы.
По форме новообразования
Выделяют 4 основные формы гиперпластических полипозных очагов:
- Аденоматозы или аденоматозные полипы (чаще всего перерождаются в злокачественные, клиницисты характеризуют аденоматоз как предраковое состояние). Аденоматозные опухоли классифицируются на следующие подвиды: Тубулярный тип (очаги розоватого оттенка с плотной структурой и сглаженной поверхностью);
- Ворсинчатый (нарост представляется ветвеподобными разрастаниями, напоминающими небольшие ворсинки, тело и основание наполнено множественными сосудистыми переплетениями);
- Тубулярно-ворсинчатый (смешанный тип, в основе которого изменения гипертрофированной слизистой по тубулярному и ворсинчатому типу).
Гиперпластические формы полипов отличаются удлинением трубочек эпителиальных структур с повышенной тенденцией к кистозному преобразованию.
Обратите внимание! По результатам многолетних наблюдений все гиперпластические новообразования растут и видоизменяются. При трансформации в аденоматозы такие наросты более всего склонны к малигнизации клеток.
Гиперпластические полипы сигмовидной кишки
Сигмовидная кишка — крупный дистальный отдел кишечника, протяжённостью до 70 см. Нормальный диаметр просвета достигает 4 см. Основная функция — всасывание и распределение питательных веществ.
Именно в этом сегменте поглощается большая часть жидкости и витаминов. Здесь же начинают формирование первичные каловые массы. При образовании гиперпластических полипов диаметр сигмовидной кишки может расширяться, нередко нарушается функциональность органа.
Полипозные образования сигмовидной кишки, преимущественно, доброкачественные, а локализация — нетипичная. По численности в этом отделе образуется локализованный одиночный полип (1-2 единицы).
Распространение гиперпластического полипа составляет 3-5% от всех случаев полипозного заболевания различных отделов кишечника. Однако, клиницисты уверены, что цифры значительно преуменьшены из-за отсутствия первичной симптоматики у многих пациентов при малых размерах новообразований.
Симптоматика
Начальные стадии образования нароста в поперечно-ободочной кишке проходят бессимптомно. У пациентов наличие выростов обнаруживается случайно при проведении эндоскопии, поводом для которой послужил другой медицинский диагноз.
Кроме того, ранняя постановка правильного диагноза осложняется тем, что клиническая картина при данной патологии имеет много общего с другими заболеваниями пищеварительного тракта. Симптомы патогенного процесса появляются вместе с активным размножением и ростом полипов. Пациент отмечает:
- боли в животе;
- чередование запоров и жидкого стула;
- слабость;
- тенденция к снижению веса;
- наличие в каловых массах слизи и кровянистых примесей;
- болевой симптом во время опорожнения кишечника;
- наступление облегчения и стихание болевого синдрома после дефекации;
- внутреннее кровотечение и анемию;
- физическое истощение организма;
- постоянное ощущение переполненности кишечника;
- при разрастании выростов кожа возле анального отверстия становится влажной, появляется зуд.
Морфологическая картина полипа гиперпластического типа
Тактика ведения пациентов с гиперпластическими полипами обусловлена морфологической структурой новообразования. Результаты гистологии после забора биоптата при биопсии обычно окончательно определяют степень онкологических рисков.
За основные критерии оценки берут следующие показатели:
- Структурность (очертание, контуры, бугристость);
- Плотность;
- Наличие атипичных клеток;
- Составные ткани тела и стромы (железы, соединительная ткань, мышечные волокна).
Основными особенностями гиперпластических полипов являются разветвлённые удлинённые и значительно искривлённые ямочки, которые изнутри выстланы фовеолярным эпителием. В строме отмечаются хаотично расположенные пучки мышечных структур на фоне активного воспаления. В 20% регистрируются случаи активного диспластического процесса.
При гистологии каждый образец надрезают и изучают каждый срез под микроскопом, чтобы не пропустить наличие атипичных клеток и начало онкологического процесса. Чем больше размер новообразования, тем выше риски малигнизации клеток опухоли по раковому типу.
Диета
Еда – это то, с чем постоянно контактируют органы ЖКТ. Поэтому то, что ест человек, как он это делает, напрямую определяет степень здоровья его пищеварительного тракта. Помимо лечения и наблюдения, пациенту на любом этапе назначается соответствующая система питания, которая предполагает отказ от вредных продуктов и соблюдение режима. Диету при полипах назначает врач, она является лечебной, имеет строгие ограничения. После удаления рекомендуется навсегда перейти на здоровое питание.
Важно! Следует отказаться не только от вредных продуктов, но также от алкоголя и курения.
Механизмы развития и причины
Достоверно истинная причина патологических разрастаний слизистой не выявлена. Скорее, это комплекс одновременно воздействующих на кишечник провоцирующих факторов, врождённого или приобретённого характера.
Основными предрасполагающими факторами считают:
- Неправильное питание и вредные привычки. Жареная, солёная пища, предпочтение острым и пряным блюдам, постоянное воздействие алкоголя, в частности пива и коктейлей нарушает микрофлору желудка и кишечника. Отложения, по этой причине, плохого холестерина увеличивает развитие различных заболеваний кишечника.
- Заболевания органов ЖКТ. Обычно полипы возникают на патологически изменённой ткани: воспаления, эрозивные очаги, поражение Хеликобактер Пилори, колиты, дискинезия, болезнь Крона — всё это способствует образованию патологических очагов. В таких случаях полипы носят вторичный характер, образуются как осложнение основного заболевания.
- Наследственная предрасположенность. Очаги полипозных очагов имеют место даже у новорождённых, родители которых имеют в анамнезе патологии кишечника, рак прямой и толстой кишки. Сюда же можно отнести спонтанные внутриутробные мутации, результатом которых становится изменение анатомии кишечника новорождённого, нарушение клеточного деления слизистых тканей.
- Запоры и нестабильный стул. Регулярные запоры, а тем более их неадекватное лечение, нередко провоцирует изменение слизистых оболочек органа, нарушая процессы естественной секреции и продуцирования ферментов, слизистого компонента. Атрофия приводит к разрастанию патологически изменённой ткани.
В группу риска входят пациенты с:
- высокой массой тела,
- гормональными нарушениями,
- аутоиммунными заболеваниями, которые связаны с нарушением клеточного деления.
Кроме того, чем старше пациент, тем выше риски образования полипов в толстой кишке. Слабая физическая активность, нетрадиционный секс, неадекватное медикаментозное лечение, период восстановления после сложных полостных операций на эпигастрии — всё это может стать провоцирующими факторами в формировании болезни.
Профилактика
Общими рекомендациями для того, чтобы избежать разрастания полипов в двенадцатиперстной кишке или их рецидива, как и для любого заболевания кишечника являются:
- отказ от курения и алкоголя;
- щадящая диета или сбалансированное, правильное питание;
- активный образ жизни;
- достаточное количество выпитой чистой качественной воды;
- избегать или бороться со стрессами;
- не увлекаться бесконтрольным приемом лекарственных препаратов и средств народной медицины;
- хотя бы раз в год проходить обследование у гастроэнтеролога.
Рецидивы полипов случаются в среднем через два года после их удаления. Для их предотвращения надо находиться на учете у специалиста, регулярно проходить назначаемые им обследования, выполнять все его рекомендации.
Рекомендуем: Что такое стеаторея и как ее лечить
Клинические проявления
Первые признаки разрастания слизистых прямой кишки всегда смазаны либо вообще отсутствуют, что часто объясняет обращение к врачу только по мере значительного размера полипозного очага.
Основными признаками являются:
- Боли при дефекации;
- Стойкое нарушение стула;
- Нетипичные выделения с испражнениями (кровь, слизистый компонент, экссудат, гной);
- Зуд и постоянное мокнутие ануса;
- Развитие анемии в результате внутренних кровотечений.
Учитывая развитие полипов на фоне существующих заболеваний, можно отметить обострение хронического воспаления по типу парапроктита, ухудшение общего состояния пациента, недомогание. Обычно такие симптомы характерны и для других заболеваний, поэтому важно провести тщательную дифференциальную диагностику.
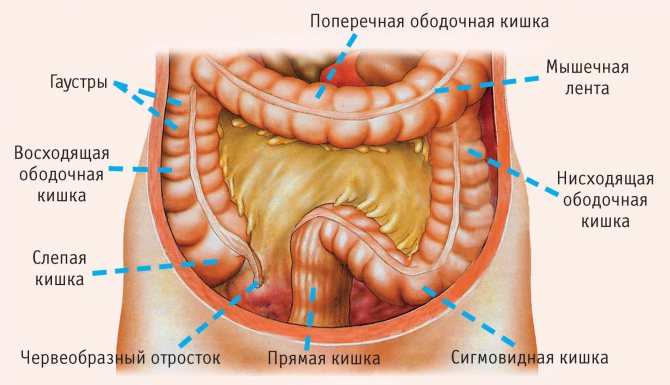
Немного анатомии
Ободочная кишка – это большой участок толстого кишечника, по форме слегка напоминающий ободок. Она состоит из восходящей ободочной, поперечной и нисходящей области. Места соединений под углом называются печеночным, селезеночным изгибом по своему расположению вблизи соответствующих органов – печени и селезенки. Соединение с прямой кишкой через ректосигмоидный отдел.
Методы исследования
Учитывая слабые клинические проявления и сочетанность признаков с симптомами основных заболеваний органов эпигастрии, первичная диагностика нередко затруднена.
Целью дифференциальной диагностики является исключение:
- обострения геморроя,
- эндометриоза кишечника,
- парапроктита,
- проктита,
- паразитарных инфекций,
- некоторых заболеваний желудка.
Основными методами исследования являются:
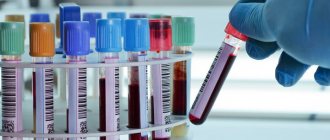
- Общеклинические анализы (кал, моча, кровь, слизь из ануса);
- Изучение клинического анамнеза и жалоб пациента;
- Пальпация органов брюшины;
- Ректальный осмотр (при возможности проведения).
Обязательными считаются инструментальные методы исследования, которые обычно и являются заключительным этапов в определении окончательного диагноза.
Выделяют следующие специальные исследования:
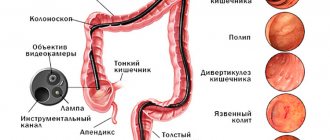
- Ирригоскопия. Рентгенологический метод исследования с применением контрастного вещества. Позволяет рассмотреть изменения слизистых, контуры, полипозные очаги более 1 см. Подробнее о том, чем ирригоскопия отличается от колоноскопии читайте в этой статье.
- Колоноскопия. Собирательный термин для многих эндоскопических исследований всех отделов кишечника (например, ректороманоскопия). Метод заключается в изучении слизистых кишечника изнутри. Во время манипуляции возможно сразу же провести удаление полипозных структур, биопсию, остановить кровотечение, устранить спаечные процессы. Полное описание колоноскопии есть в отдельной статье нашего сайта.
- МРТ или КТ-исследование. Иначе, виртуальная колоноскопия, позволяющая оценить степень структурных изменений мягких тканей. Эффективен в отношении больших полипов. Что показывает виртуальная колоноскопия подробнее тут.
- УЗИ интраректальное или поверхностное. Является дополнительным методом первичной диагностики для исключения острых воспалений органов брюшной полости, изучения анатомии и других особенностей органов ЖКТ у пациента.
На заметку: адекватная диагностика позволяет дифференцировать многие заболевания от полипозных очагов, узнать характер и потенциальные риски злокачественного перерождения опухоли по результатам гистологического исследования.
Симптомы
Единичные образования протекают практически без проявлений. Если гиперпластический полип желудка больших размеров или распространяется на несколько отделов, пациент обращается к врачу с жалобами. Симптомы и лечение зависят от морфологических особенностей.

Характерны следующие клинические признаки:
- Тяжесть и распирание в верхней половине живота. Возникает сразу после еды или через 1,5-2 часа, беспокоит на протяжении 2-3 часов. В некоторых случаях болевой синдром не связан с приемом пищи.
- Диспепсия в виде отрыжки, вздутия живота, тошноты, рвоты.
- Сниженный аппетит, вялость, утомляемость.
- Неустойчивый стул.
При возникновении осложнений могут присоединиться такие симптомы:
- повышение температуры;
- рвота с примесью крови;
- изменение цвета кала в виде мелены;
- боли схваткообразного характера в подложечной области, которые распространяются на весь живот.
Важно!
Прогрессирующее ухудшение состояния является показанием для немедленной консультации специалиста.
Диагностика
Основным методом для подтверждения диагноза является эндоскопия. Если во время обследования обнаружен гиперпластический полип желудка, выполняют не только его биопсию. Дополнительно берут гистологический материал в нескольких местах вокруг элемента. Потому что участки малигнизации чаще выявляют рядом с образованием.
Дополнительно проводят другие исследования. Важную информацию получают при проведении:
- общего анализа крови;
- тестов на хеликобактерную инфекцию;
- анализа кала на скрытую кровь;
- рентгенографии, КТ с контрастом.
Тактика лечения
Многие клиницисты считают любые нетипичные новообразования на слизистых оболочках внутренних органов предраковым состоянием. Эффективным лечением является хирургическая операция.
В зависимости от степени полипозного поражения, характера нароста и типа локализации избирается хирургическая тактика.
Для удаления применяются следующие методики:
- Полипэктомия. Традиционный метод иссечения полипа при помощи электроножа с последующим прижиганием раневой поверхности лазером или электродами. Операция выполняется при помощи ректороскопа или колоноскопа.
- Трансанальное сечение. Метод позволяет удалить полипозные очаги в нижних или средних отделах толстой кишки при помощи ректороскопа или колоноскопа. На полип накидывают специальную петлю, которую сжимают и иссекают полип. Далее место раны прижигают электрическим зарядом для предупреждения кровотечения.
- Лапароскопическая полипэктомия. Применяется при локализации полипозного очага в труднодоступных местах. Предполагает несколько надрезов в брюшине и дальнейшее проведение манипуляции при помощи хирургического инструментария.
- Резекция. Радикальный метод удаления полипов, назначаемый при метастазах и малигнизирующих опухолях, может предполагать полное удаление толстой кишки или его части вместе с поражённой слизистой.
Внимание! К сожалению, ни одна операция не гарантирует отсутствие потенциальных онкогенных рисков и образование нового очага. В превалирующем большинстве, операция по удалению полипозных новообразований является адекватной профилактикой против рака кишечника.
Выполнение колоноскопии с удалением полипов (эндоскопической полипэктомии) возможно:
— бесплатно в рамках обязательного медицинского страхования, то есть по полису ОМС, при наличии направления из лечебно-профилактического учреждения или территориального органа управления здравоохранением
— бесплатно в рамках высокотехнологичной медицинской помощи, если при ранее выполненной биопсии имеется подтверждение злокачественного перерождения полипа
— на договорной основе по желанию пациента
Диагностическая колоноскопия, а также удаление полипов при колоноскопии могут быть выполнены с внутривенной седацией (обезболиванием).
Восстановительный период
После удаления, вне зависимости от объёма проведённой операции, назначается курс реабилитационной терапии. В основе восстановления лежит назначение медикаментозной терапии, коррекция питания, физиолечение и народная медицина.
Лекарственное лечение
В ранний и поздний постоперационный период назначается курс следующих препаратов:
- Антибиотики (Цефтриаксон, Сумамед, Азитромицин) для предупреждения инфекционных осложнений;
- Спазмолитики (Дротаверин, Но-шпа, Папаверин) для расслабления мышечной мускулатуры кишечника;
- Обезболивающие средства (Ибупрофен, Кетопрофен, Нурофен) при болезненности;
- Мягкие послабляющие препараты для предупреждения запоров (Дюфалак, Микролакс);
- Железосодержащие препараты при развитии анемии при внутренних кровотечениях.
Курс медикаментозной терапии назначается врачом на основании множественных диагностических критериев. Обычно после эндоскопических операций медикаментозное восстановление длится около 14 суток.
При резекции лечение может достигать полугода, здесь назначается:
- гормональная терапия,
- заместительное ферментное лечение,
- продолжительная антибактериальная терапия.
Для снижения постоперационных инфекций могут быть назначены клизмы с антисептиками (Хлоргексидин, Мирамистин, Фурацилин).
Особенности питания
Основная профилактика осложнений предопределена адекватным питанием:
- Во-первых, лечебный рацион предотвращает формирование твёрдых каловых масс и запоров.
- Во-вторых, снижается нагрузка на все органы пищеварительной системы. Организм в период восстановления направляет все силы на заживление ранок, прежней функциональности и ему затруднительно переваривать сложную пищу. Грубый рацион может спровоцировать развитие заболеваний желудка.
Полезной пищей являются:
- кисели, отвары ягод без сахара, травяные настой, зелёный чай;
- простые супы на нежирном бульоне из рыбы, мяса;
- слизистые каши, все крупы, кроме риса;
- паровые тефтели, котлеты (фарш следует перемалывать на 2-3 раза).
Правильное питание в отдалённый постоперационный период значительно:
- облегчает состояние пациента,
- стимулируют перистальтику кишечника,
- способствует здоровой регенерации клеток,
- ускоренному заживлению даже застойных воспалений, язв, эрозивных очагов.
Диагностика заболевания
Для постановки точного диагноза врач проводит комплексное обследование. Пациенту назначаются следующие процедуры и анализы:
- УЗИ;
- ректороманоскопия;
- колоноскопия и эндоскопическая диагностика;
- КТ и МРТ;
- рентгенография;
- бактериологические исследования биологического материала;
- гистология;
- биопсия.
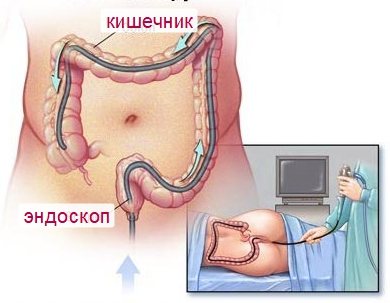
Самыми информативными диагностическими методами являются колоноскопия и рентгенография. Указанные методы позволяют отличить полипоз ободочного отдела кишечника от других патологий желудочно-кишечного тракта.