Гимнастика при спайках кишечника
Физические упражнения способствуют укреплению брюшной стенки, помогают уменьшить спайки в кишечнике и увеличить их эластичность, устранить выраженный болевой синдром и улучшить функционирование кишечника. Помните, что для результата гимнастику следует выполнять ежедневно. К некоторым упражнениям имеются противопоказания – надо проконсультироваться со специалистом.
При спайках кишечника врачи рекомендуют такие упражнения:
- Лягте на спину (лучше твердую поверхность), руки положите на живот. Медленно выполняйте брюшно-диафрагмальное дыхание: во время вдоха максимально напрягите переднюю брюшную стенку, при выдохе – втяните. Повторяйте 7–10 раз.
- Не меняя исходное положение, при выдохе сгибайте ноги в тазобедренных суставах, на вдохе – разгибайте. Выполните не менее 7 раз.
- Лежа на спине, при выдохе подтяните ноги к животу, обхватите их руками, затем разогните в исходное положение. Повторяйте 10–12 раз.
- Сядьте ровно, вытяните ноги, медленно наклоняйтесь максимально вперед, стараясь ухватиться за ступни. Выполните 10 раз.
- Лежа на спине, руки разведите по сторонам, ноги подтяните, согните в коленях, затем медленно наклоняйте их поочередно влево и вправо. Повторите 5 раз.
Гимнастический комплекс следует выполнять медленно, избегая резких движений. При появлении болевых ощущений в области живота или груди, головокружения, потемнения в глазах следует немедленно прекратить выполнять упражнения и прилечь. Если неприятные симптомы на протяжении 15–20 минут сохраняются, обратитесь к врачу. Важно: спайки кишечника после операции могут привести к осложнениям, поэтому перед выполнением гимнастики убедитесь в их отсутствии.
Спайки — уплотнения, сформированные из соединительной ткани. Они локализуются между кишечными петлями или же между листками, находящимися в брюшине и в брюшной полости (висцеральным и париетальным соответственно).
Уплотнения образуются под воздействием различных патофизиологических процессов, при которых разрушаются эпителиальные клетки. Спайки возникают прямо на месте нецелостных клеток. Данный процесс зачастую называют рубцеванием брюшины.
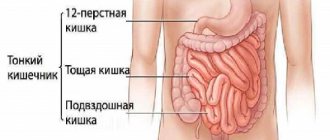
Непроходимость кишечника: симптомы и лечение
Кишечная непроходимость – опасное заболевание
, выражающееся нарушением процесса продвижения каловых масс по кишечнику.
Непроходимость кишечника может случиться у любого: патологии подвержены все возраста от новорожденных до стариков, при этом проявления недуга остаются приблизительно одинаковыми.
При развитии патологии показано срочное хирургическое вмешательство, поэтому важно знать все про непроходимость кишечника симптомы у взрослых, чтобы успеть своевременно обратиться за врачебной помощью.
В противном случае болезнь может привести к гибели человека.
Разновидности непроходимости кишечника
По механизму развития выделяются механическая и динамическая непроходимость кишечника.
Механическая непроходимость развивается в результате закупорки кишки разнообразными препятствиями.
Причинами закупорки бывают:
- внутри – инородные тела, клубки глистов, камни, рубцы, опухоли, прочие образования;
- снаружи – сдавливающие образования.
Все вышеперечисленные варианты являются обтурационной непроходимостью.
Если произошел заворот кишок, ущемление, узлообразование и как следствие – сдавливание брыжейки, диагностируется странгуляционная непроходимость.
При врастании одной части кишки в соседнюю петлю развивается инвагинационный вид. Если кишки сдавили спайки – это наиболее распространенная и часто диагностируемая спаечная непроходимость кишечника.
Динамическая непроходимость кишечника происходит в результате нарушения перистальтики кишки.
Такое может произойти при его расслаблении или спазме (перенапряжении). Чаще всего именно эта патология чаще диагностируется у пожилых. Спровоцировать её начало может инфаркт кишечника, ложная обструкция.
https://www.youtube.com/watch?v=7pvP_zW0feU
По течению непроходимость может быть острой и хронической. Также непроходимость кишечника может быть полной или частичной.
Симптомы непроходимости кишечника
Что должно насторожить человека и побудить заподозрить кишечную непроходимость:
- боль в области живота;
- метеоризм;
- задержка стула;
- тошнота и рвота.
- Основной отличительный признак непроходимости кишечника – болевые ощущения в кишечнике, появляющиеся независимо от еды. Боль носит схваткообразный, очень выраженный характер. Периодичность болевых ощущений зависит от перистальтики кишечника: боль усиливается при каждой волне. На лице могут при этом появиться признаки шока – холодный пот, бледность, усиленное сердцебиение. Если к концу дня боль уменьшилось, это может означать омертвение кишки и некроз. При таком симптоме через 2-3 дня можно ожидать развитие грозного осложнения перитонита, которое может привести к летальному исходу.
- При непроходимости кишечника транспорт кала останавливается, из-за чего кал и газы накапливаются и растягивают стенки, что вызывает нестерпимую боль. Снаружи фиксируется вздутие живота.
- Частый спутник патологии – рвота. Сначала она возникает в результате продвижения кала по ЖКТ. Если содержимое кишок возвращается в желудок, рвотные массы будут пахнуть калом. В дальнейшем периоде заболевания рвоту можно считать признаком отравления.
Как определить механическую непроходимость
В преобладающем большинстве случаев диагностируется механическая форма патологии.
Если процесс развивается в тонком кишечнике, симптоматика усугубляется очень быстро. Выражено начинают проявляться схваткообразные боли вокруг пупка. Дальше развиваются тошнота и рвота.
При полной непроходимости происходит задержка дефекации, при частичной – понос. В животе усиливаются перистальтические звуки на волне боли. При нарастании некротических явлений они прекращаются.
В толстой кишке патология развивается более долго. Первоначальный запор сменяется полным исчезновением дефекации и метеоризмом. Затем начинается боль, которая постепенно усиливается. Боль может возникнуть в одном месте или разлиться по всей площади. Рвота может проявиться однократно или отсутствовать вовсе.
При завороте кишок болезнь развивается быстро с сильно-выраженными схваткообразными болями.
В развитии механической непроходимости можно выделить этапы:
- Появление перво начальной симптоматики – боль, рвота, метеоризм и пр., что вызывается растяжением кишок.
- К концу первого дня развивается интоксикация организма, что приводит к усилению рвоты, повышению температуры, нарастающей слабости и даже обморокам. Боль постепенно становится меньше из-за начавшегося некрозирования кишок.
- Перитонит – последняя стадия заболевания. В стенках кишечника образуются некротические очаги, что приводит к перфорированию стенок и выходу кала в брюшную полость. Боль возрастает во много раз, живот становится болезненным. Развивается шоковое состояние. Перитонит может развиться уже на следующие сутки от начала заболевания.
Симптомы динамической формы непроходимости
Динамическая форма характеризуется нарушением перистальтики и встречается довольно редко.
В кишке прекращаются сократительные движения чаще всего после травмирования или операций. Можно выделить следующие стадии динамической непроходимости:
- спазмирование сосудов после операции компенсаторного характера. Обычно эта стадия не характеризуется какими-либо выраженными явлениями кроме слабости;
- в стадии органических изменений происходят патологии кровоснабжения. Боли носят спастический характер, живот вздутый, усиливается тошнота, начинается рвота;
- при стадии морфологических изменений развивается омертвение кишок. Боли и перистальтики нет. Развивается шок. Требуется оперативное вмешательство, чтобы избежать летального исхода.
Диагностика непроходимости кишечника
При осмотре врач проводит перкуссию и аускультацию живота. Определяется симптом Склярова – наличие всплесков в районе петель кишечника.
Дополнительно проводятся рентген с контрастным веществом, УЗИ, МРТ. Биохимия крови и мочи покажет общее состояние. По возможности проводится колоноскопия.
Похожую симптоматику выдают такие распространенные заболевания как аппендицит, язва, холецистит и некоторые гинекологические заболевания.
Лечение
Для терапии заболевания на самых ранних стадиях проводится медикаментозная терапия.
При её слабой эффективности, при остром состоянии или при наличии определенных анатомических изменений назначается операция.
Этапы коррекции состояния состоят из:
- обезболивания таблетками, уколами и капельницами;
- введения медпрепаратов, стимулирующих моторику;
- введения медпрепаратов, уменьшающих спазмы;
- восстановления электролитных нарушений, происходящих в результате интоксикации организма;
- восстановления проходимости верхнего участка кишечника зондированием через рот, нижнего участка – клизмированием или оперативным путем.
Оперативное вмешательство обычно эффективно и малотравматично.
Оно применяется при:
- заворотах кишки;
- закрытии просвета желчными камнями;
- узлах;
- внедрении участка кишечника в соседний.
При перитоните показана санация и дренирование полости.
После операции назначаются антибиотики для предотвращения воспалительных процессов происходящих в организме. Также нормализуется водно-солевой обмен, нарушенный во время заболевания специальными лекарственными средствами.
Диета при кишечной непроходимости
Для восстановления нормальной работоспособности ЖКТ требуется лечебная диета. После операции в течение 12 часов кушать нельзя вообще, чтобы зажили стенки кишечника.
Дальше в зависимости от степени тяжести заболевания и состояния больного питательный раствор может вводиться внутривенно.
Если операция прошла успешно назначается диета из:
- нежирных бульонов и овощных отваров;
- слизистых отваров из овса, льна и крахмала.
В дальнейшем, после перенесенной кишечной непроходимости категорически запрещаются продукты, вызывающие метеоризм и провоцирующие запоры.
Нужно исключить из меню:
- жирное мясо и рыбу;
- плохоперевариваемые крупы;
- бобовые;
- копченое, острое, соленое, маринады, печеное;
- кофе, алкоголь, шоколад;
- сдобная выпечка, свежий хлеб;
- яблоки;
- молочные и кисломолочные продукты.
Необходимо ввести в рацион ржаной хлеб и отруби, потреблять ежедневно не меньше одной столовой ложки растительного масла. Будут полезны чернослив, свекла, овсянка.
Физические упражнения
При некоторых патологиях кишечника – например, развитии спаечной болезни, показаны физические занятия хотя бы по полчаса ежедневно.
Помогут усилить перистальтику кишечнику такие упражнения, как:
- лежа на спине, на выдохе подвести к голове колено и задержать его. Отвести обратно и повторить со второй ногой. Повторить 20 раз;
- оба колена притянуть к голове и задержать. Вернуть обратно. Повторить 10 раз;
- согнув одну ногу в колене, достать ей пол со стороны другой ноги. Плечи и спина не должны подниматься. Повторить с каждой ногой по 10 раз;
- встав с кровати, ноги поставить на ширину плеч и медленно присесть на выдохе, не отрывая от пола пяток. Повторять до 10 раз.
Ежедневные несложные упражнения во время утреннего подъема или за час перед сном избавят от многих проблем.
Профилактика
Профилактические меры очень просты:
- необходимо следить за состоянием кишечника и своевременно пролечивать все выявленные заболевания – паховые грыжи, опухоли, спайки;
- при необходимости оперативного вмешательства выбирать лапароскопические операции;
- перейти к здоровому питанию: в рационе должны быть разнообразные овощи и пряности, стимулирующие кишечную непроходимость;
- придерживаться принципов дробного питания;
- пить каждый день не меньше 2 литров воды (не чая или сока, а именно воды);
- вести активный образ жизни, по возможности проходить в день пешком не меньше трех километров;
- своевременно лечить глистные инвазии.
Источник: https://zen.yandex.ru/media/netgastritu/neprohodimost-kishechnika-simptomy-i-lechenie-5a89842e8139ba0d23cf4a1d
Причины образования
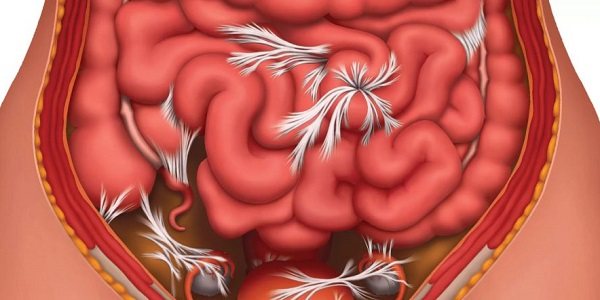
Спайки образуются по следующим причинам:
- Механические травмы открытого и закрытого типа. Уплотнения могут появиться после удара или ножевого ранения, при этом иногда они формируются в течение долгого времени (от 2 месяцев и более). Причиной появления спаек может являться любая травма брюшины;
- Генетика. В случае генетической предрасположенности спайки появляются из-за незначительных повреждений и невыраженных воспалительных процессов, иногда проходящих бессимптомно;
- Женские патологии. Уплотнения могут возникнуть на фоне женских заболеваний органов мочеполовой системы. Наиболее часто спайки появляются из-за воспалительного процесса в яичнике или его придатках;
- Перитонит. Заболевание, возникающее из-за попадания инфекции в листки брюшины. Патология активизирует воспалительный процесс, впоследствии приводящий к повреждению эпителиальных клеток и образованию уплотнений;
- Разрыв язвы двенадцатиперстной кишки или желудка. Язва заполнена экссудатом, гноем, грануляционной тканью и слизью. В случае ее разрыва, все эти «компоненты» попадают в брюшную полость, что приводит к разрушению множества здоровых эпителиальных клеток. Содержимое язвы также может попасть в брюшину через увеличенное перфорационное отверстие (оно становится все больше с развитием заболевания);
- Воспалительные патологии, локализующиеся в кишечнике. Как пример — пациенты, перенесшие воспаление аппендикса, подвержены образованию уплотнений, из-за чего находятся в зоне риска. Даже после удаления аппендицита у человека могут появиться спайки;
- Врожденные аномалии. Как правило, у детей уплотнения формируются из-за аномалий в строении кишечника. К ним можно отнести удлиненную сигмовидную кишку (долихосигму), инвагинация кишечника (внедрение одной его части в другую), колоптозу.
Наиболее часто (13-15% от всех случаев) уплотнения возникают у пациентов в послеоперационный период. Спайки могут появиться после кесарева сечения, аппендэктомии и других операций, проделанных с помощью открытого метода — лапаротомии (разреза верхней стенки брюшины). Это связано со многими факторами, начиная от нарушения целостности внутренних органов и тканей, и заканчивая пересушиванием слизистых оболочек в процессе операции.
Отзывы и результаты
По отзывам больных многолетний опыт питания при спаечной болезни позволил им выбрать продукты, которые не вызывают обострения. Правильная диета может наладить стул, помогает избежать вздутия и болей. Многие оценили эффективность ее и отзывы в целом положительные. Важно регулярно принимать пищу и не перегружать ЖКТ обилием трудно перевариваемых продуктов.
- «… После аппендицита был перитонит, а через 10 лет спайки неожиданно себя проявили. Ухудшение всегда после физической нагрузки и если нет регулярного стула. Вывод — не перегружайтесь физически и не допускайте запоров. Для меня самое главное лекарство — тертая вареная свекла с оливковым маслом. Ем ее трижды в день по 2-3 ст. л. перед каждой едой. Хорошо также печеные яблоки. Нельзя допускать и понос, так как после этого тоже ухудшение состояния. Еще важна умеренность в еде. Не ем ничего острого и жирного и того, что вызывает вздутие. Такие не хитрые правила помогают поддерживать нормальное состояние»;
- «… Спайки появились после травмы живота и вынужденной операции. Я никогда не переедаю, соблюдаю режим. Моя диета содержит мало сладкого, теста и жирного, если все же съем это, то всегда принимаю Мезим. Овощи и фрукты ем без кожуры, практически перешла на морепродукты. Делаю дыхательные упражнения, много хожу или плаваю, кручу обруч. Таким образом, поддерживаю себя в нормальном состоянии»;
- «… Мне известно это состояние. За 6 лет перенесла 7 операций, и по несколько раз в год лежала в отделении с обострениями. Мучилась с болями, стали скапливаться газы, появились запоры. Не могла съесть даже яблочко, не говоря уже о капусте, салатах и редиске. Разумеется, что я все это вынуждена исключить, а овощи ем только отварные. Самочувствие улучшилось, но стала прекрасно себя чувствовать после санаторно-курортного лечения (грязи с электрофорезом, минеральная вода, питание и прочее). Езжу уже три года подряд, и в больнице не лежала, состояние отличное».
Симптомы заболевания
Многие пациенты обращаются к специалистам в последнюю очередь, поскольку не ощущают выраженных симптомов спаек. Признаки того, что в кишечнике образовались уплотнения, проявляются слишком поздно или не проявляются вовсе.
Поэтому первое, на чем нужно акцентировать внимание людям, находящимся в зоне риска — это частые боли, локализующиеся в области живота и малого таза.
Полная симптоматика спаек кишечника:
- Боль. Становится интенсивнее после плотного приема пищи, а также во время проделывания физических упражнений, долгой ходьбы. Боль может иметь различный характер, но наиболее часто она ощущается как тянущая. Специалисты отмечают, что при спайках и при аппендиците пациенты чувствуют примерно одинаковые по интенсивности неприятные ощущения;
- Диспепсический синдром. Пациенты, как правило, чувствуют вздутие в животе. Также у многих больных наблюдается урчание, не связанное с чувством голода. Все эти симптомы связаны с нарушением работы кишечника. Они могут выражаться по-разному в зависимости от стадии развития заболевания;
- Запор. Проблемы со стулом возникают часто и длятся в среднем по 2 дня. Пища не может нормально перевариваться и перемещаться по кишечнику, поэтому больной чувствует сильный дискомфорт. Иногда у человека даже нет желания сходить в туалет, но при этом у него появляется тошнота.
Симптомы образования спаек в кишечнике
Спаечный процесс возникает в органах брюшной полости не за один день. И, как правило, клиническая картина проявляется не сразу, поэтому зачастую пациенты обращаются за медицинской помощью, только когда болезнь находится на той стадии, при которой требуется срочное хирургическое вмешательство.

Заподозрить у себя наличие спаечных процессов можно, обнаружив:
- Боли в животе тянущего характера, которые усиливаются после длительных физических нагрузок, сопряженных с резкими наклонами и поворотами туловища, а так же с повышением давления внутри брюшной полости. Как правило, локализуются в месте послеоперационного рубца;
- Диспепсические явления, проявляющиеся в виде запоров, реже диареи, вздутия живота, чувства распирания в околопупочной зоне;
- Нарушение дефекации, связанное с затруднением прохода пищевого комка через участок кишки, который пережат спайкой;
- Признак полной непроходимости кишечника, когда стул отсутствует более двух суток. В данном случае необходимо срочно обратиться за медицинской помощью.
Осложнения
Спайки кишечника могут привести к летальному исходу. Конечно, смертельные случаи из-за данного заболевания являются редкостью, но все-таки они есть. Как правило, осложнения требуют своевременного оперативного вмешательства, при отсутствии которого человек может погибнуть.
Новообразования могут влиять на другие органы, растягивая и перегибая их. В подобных ситуациях последствия непредсказуемые, так как они зависят исключительно от того, какой орган был поврежден. Естественно, уплотнения растягивают некоторые части кишечника. Из-за спаек может возникнуть острая кишечная непроходимость, при которой орган увеличится в размерах.
Внутренние рубцы мешают нормальной работе органов пищеварения, из-за чего еда скапливается и разлагается, вызывая интоксикацию. Из-за постоянных запоров у человека может развиться воспалительный процесс в толстой кишке, что послужит причиной для появления новых заболеваний.
Большое количество спаек в кишечнике нередко приводит к некрозу тканей. Это происходит по причине того, что новообразования пережимают артерии, тем самым блокируя кровоснабжение. Как правило, страдают стенки кишечника, а впоследствии омертвевшая часть кишки попросту удаляется.
Диагностика
Какие диагностические процедуры помогают выявить спайки кишечника? Самым точным методом является диагностическая операция (лапароскопия), при которой пациенту делается небольшой разрез (до 1,5 см). Впоследствии в этот надрез специалисты помещают миниатюрную камеру и просматривают состояние внутренних органов на предмет наличия новообразований. Далеко не каждый пациент согласится на данный метод, так что зачастую он проводится в самом конце, после остальных диагностических процедур (в том случае, если они не дали результата).
Какие нехирургические методы используются для диагностики? В первую очередь — УЗИ (ультразвуковое обследование) ЖКТ (желудочно-кишечного тракта). Результат такой диагностики зависит от расположения спаек. Стоит отметить, что УЗИ далеко не всегда показывает новообразования.
Еще один диагностический метод, к которому можно обратиться — это рентген кишечника. И тут, опять же, результат будет не стопроцентным.
В некоторых случаях врач может заподозрить развитие внутреннего воспалительного процесса и направить пациента на сдачу крови.
Диагностика заболевания
Если у больного в прошлом были травмы живота либо операция на органах брюшной полости, то диагностика на наличие спаечного процесса включает в себя методы лабораторного и инструментального обследования:
- Общий анализ крови – показывает наличие воспаления в организме (повышенные показатели скорости оседания эритроцитов (СОЭ) и увеличение лейкоцитов);
- УЗИ органов брюшной полости – проводится после подготовки кишечника;
- Рентген с применением бария – по наличию дефектов наполнения кишечника делают оценку спаечного процесса;
- Лапароскопия – позволяет проникнуть в брюшную полость и с помощью лапароскопической камеры исследовать состояние петель кишечника и определить наличие спаек. В случае обнаружения спаечного процесса выполняется их рассечение.
Диагностика и лечение можно провести в России, в Германии https://emex-medical.ru/, в других странах.
Традиционные методы лечения
В данном случае не нужно надеяться ни на медикаменты, ни на какие-либо терапевтические процедуры. Когда спайки только формируются, человек не может этого ощутить из-за невыраженной симптоматики или ее полного отсутствия.
Когда внутренние рубцы уже образовались, бесполезно принимать «рассасывающие лекарства», поскольку они не дадут необходимого результата.
Есть отдельные случаи, когда спайки находят случайно в ходе общего обследования. Зачастую так происходит с беременными женщинами, так как им показано регулярно проходить диагностику брюшной полости.
На данный момент современная медицина (в частности — зарубежная) предполагает только хирургический метод удаления спаек. Операция позволяет сразу избавиться от всех уплотнений, а также предупредить развитие осложнений.
Существует 3 способа удаления внутренних рубцов:
- операция с крупным разрезом (лапаротомия) — проводится при большом количестве спаек;
- операция с маленьким разрезом (лапароскопия) — проводится при обнаружении небольшого количества уплотнений;
- малоинвазивное удаление лазером — проводится при наличии нескольких новообразований различной локализации.
Точный способ операции подбирается специалистом после того, как пациент проходит все необходимые диагностические процедуры. Удаление утолщенных и уплотненных рубцов в любом случае проводится посредством открытой операции.
Препараты, применяющиеся после операции для предотвращения осложнений: Гепарин (антикоагулянт, вводится два раза в течение суток после операции), Гидрокортизон (кортикостероид, несмотря на то, что он противопоказан в послеоперационный период, его все равно вводят 4 раза в течение 1 суток).
При сильных болях в животе можно принимать Но-Шпу, Парацетамол. Максимальная доза препаратов: 3 таблетки в сутки (за 2-3 приема). Также при спазмах рекомендуется пить Спазмалгон.
Пациентам рекомендовано принимать фолиевую кислоту, а также витаминные и минеральные комплексы (как до операции, так и после нее). Можно пить Компливит, Аевит, колоть некоторые витамины отдельно при их нехватке.
Готовое меню на неделю в послеоперационном периоде
В первые 6-8 недель требуется диета, максимально щадящая пищеварительную систему.Рацион не должен содержать пищу с высоким содержанием неперевариваемых остатков (в основном клетчатки).
Клетчатка отлично подходит для профилактики, но ее следует избегать в максимально возможной степени во время заживления после удаления спаек.
После восстановления функции кишечника назначается жидкая диета, затем – кашевая. Постепенно пациент переходит на полноценное питание в соответствии с диетическими правилами, рекомендуемыми врачом.
В случае рвоты после операции по удалению спаек, вводится полное парентеральное питание (в вену).
После операции следует учитывать объем процедуры, метод восстановления кишечника и степень риска возникновения осложнений при заживлении.
Пероральный прием пищи после восстановления кишечного тракта назначается с 3-го по 4-й послеоперационный день, необходимо, чтобы дозы пищи были небольшими и частыми (до 7 раз в день).
Частым следствием операции при спаечной болезни бывает диарея из-за недостаточного водопоглощения или усвоения клетчатки. Поэтому необходимо скорректировать диету или, при необходимости повлиять на расстройство путем приема лекарств.
Хотя диета при спайках имеет много правил, она ориентирована на легко усваиваемые блюда и может быть интересной и вкусной.
День 1:
- Завтрак: омлет с лососем.
- Закуска: персиковый компот.
- Обед: печеный картофель с ветчиной, сыром.
- Закуска: тертое яблоко.
- Ужин: куриный бульон с корнеплодами.
День 2:
- Завтрак: хлеб с топленым маслом, абрикосовым джемом.
- Закуска: кефир или ацидофильное молоко.
- Обед: картофельные оладьи.
- Закуска: творог.
- Ужин: томатный суп с сыром.
День 3:
- Завтрак: хлеб с ветчиной, сыром.
- Закуска: кефирный смузи с бананом.
- Обед: тальяттеле с лососем.
- Закуска: банан.
- Ужин: крем-суп из цуккини.
Послеоперационное восстановление организма
После операции пациенту очень важно соблюдать постельный режим, полностью исключить физические нагрузки и спорт. Если человек прошел через лапаротомию, то ему необходимо отлеживаться неделю, а если лапароскопию — то 3 дня. В случае появления сильных болей во время передвижения, постельный режим следует продлить.
Также необходимо придерживаться специальной диеты:
- В первые сутки после операции человек питается по «хирургической» диете — она предполагает под собой семиразовое кормление по 200-300 ккал за раз, проводится в больнице. Такой рацион питания полностью исключает пищу, которая трудно и долго переваривается. При этом диета вполне полноценная, так как во время нее человеческий организм получает 2000-3000 ккал, по 100 гр белков и жиров, а также 400 гр углеводов;
- На вторые сутки и далее основной рацион составляют супы и каши, которые не отягощают работу ЖКТ. Предпочтение отдается легкой, но сытной и полезной еде;
- С 5-6 дня в меню включается все большее количество продуктов, в частности — нежирное мясо и рыба. При этом пациенту нельзя есть острую, жареную, копченую и чрезмерно соленую пищу.
Полностью или частично ограниченные продукты
- Нельзя употреблять ржаной хлеб, дрожжевую и слоеную выпечку. Не разрешается шоколад, жирное печенье, изделия с кремом, торты и пирожные, которые усиливают запоры.
- Кисели из черемухи, айвы, черники, груш, кизила, крепкий чай, какао, кофе, поскольку они содержат дубильные вещества.
- Исключаются трудно перевариваемые жирные сорта мяса, птицы и рыбы, консервы, жареные блюда, копчености, яйца вкрутую — все это вызывает запоры.
- Блюда вязкой консистенции (слизистые супы, картофельное пюре, кисели, желе, протертые каши), поскольку они замедляют перистальтику кишечника.
- Бобовые, виноград, груши, вишни, белокочанная капуста (свежая и квашеная в равной степени вызывают вздутие), кукуруза (свежая и консервированная), свежий репчатый лук, редис, редька, репа.
- Острые соусы, хрен, аджика, горчица, грибы, ограничить следует рис, лапшу, саго, манную крупу, вермишель.
- Квас, газированные напитки.
Таблица запрещенных продуктов
| Белки, г | Жиры, г | Углеводы, г | Калории, ккал | |
Овощи и зелень | ||||
| капуста квашеная | 1,8 | 0,1 | 4,4 | 19 |
| кукуруза | 3,5 | 2,8 | 15,6 | 101 |
| лук репчатый | 1,4 | 0,0 | 10,4 | 41 |
| огурцы соленые | 0,8 | 0,1 | 1,7 | 11 |
| редис | 1,2 | 0,1 | 3,4 | 19 |
| редька белая | 1,4 | 0,0 | 4,1 | 21 |
| репа | 1,5 | 0,1 | 6,2 | 30 |
| хрен | 3,2 | 0,4 | 10,5 | 56 |
| чеснок | 6,5 | 0,5 | 29,9 | 143 |
Фрукты | ||||
| айва | 0,6 | 0,5 | 9,8 | 40 |
| вишня | 0,8 | 0,5 | 11,3 | 52 |
| груши | 0,4 | 0,3 | 10,9 | 42 |
| кизил | 1,0 | 0,0 | 10,5 | 44 |
| хурма | 0,5 | 0,3 | 15,3 | 66 |
| яблоки | 0,4 | 0,4 | 9,8 | 47 |
Ягоды | ||||
| виноград | 0,6 | 0,2 | 16,8 | 65 |
| черника | 1,1 | 0,4 | 7,6 | 44 |
Грибы | ||||
| грибы | 3,5 | 2,0 | 2,5 | 30 |
Крупы и каши | ||||
| манная крупа | 10,3 | 1,0 | 73,3 | 328 |
| кукурузная крупа | 8,3 | 1,2 | 75,0 | 337 |
| пшенная крупа | 11,5 | 3,3 | 69,3 | 348 |
| рис | 6,7 | 0,7 | 78,9 | 344 |
| саго | 1,0 | 0,7 | 85,0 | 350 |
Мука и макаронные изделия | ||||
| макароны | 10,4 | 1,1 | 69,7 | 337 |
| лапша | 12,0 | 3,7 | 60,1 | 322 |
Хлебобулочные изделия | ||||
| хлеб ржаной | 6,6 | 1,2 | 34,2 | 165 |
Кондитерские изделия | ||||
| крем кондитерский | 0,2 | 26,0 | 16,5 | 300 |
Шоколад | ||||
| шоколад | 5,4 | 35,3 | 56,5 | 544 |
Сырье и приправы | ||||
| горчица | 5,7 | 6,4 | 22,0 | 162 |
| майонез | 2,4 | 67,0 | 3,9 | 627 |
Мясные продукты | ||||
| свинина | 16,0 | 21,6 | 0,0 | 259 |
| сало | 2,4 | 89,0 | 0,0 | 797 |
Колбасные изделия | ||||
| колбаса с/вяленая | 24,1 | 38,3 | 1,0 | 455 |
Птица | ||||
| курица копченая | 27,5 | 8,2 | 0,0 | 184 |
| утка | 16,5 | 61,2 | 0,0 | 346 |
| утка копченая | 19,0 | 28,4 | 0,0 | 337 |
| гусь | 16,1 | 33,3 | 0,0 | 364 |
Рыба и морепродукты | ||||
| рыба копченая | 26,8 | 9,9 | 0,0 | 196 |
| рыбные консервы | 17,5 | 2,0 | 0,0 | 88 |
Масла и жиры | ||||
| жир животный | 0,0 | 99,7 | 0,0 | 897 |
| жир кулинарный | 0,0 | 99,7 | 0,0 | 897 |
Напитки безалкогольные | ||||
| вода минеральная | 0,0 | 0,0 | 0,0 | — |
| кофе растворимый сухой | 15,0 | 3,5 | 0,0 | 94 |
| чай черный | 20,0 | 5,1 | 6,9 | 152 |
Соки и компоты | ||||
| кисель | 0,2 | 0,0 | 16,7 | 68 |
| * данные указаны на 100 г продукта | ||||
Лечение народными средствами
Использовать для лечения «бабушкины» методы или гомеопатические препараты не будет рекомендовать ни один нормальный врач.
Если больной обращается к нетрадиционной медицине, значит вся дальнейшая ответственность за собственное здоровье полностью ложится на его плечи.
Альтернативный терапевтический метод, который с горем пополам одобряется современной медициной — это пиявки. Все дело в том, что слюна данных кольчатых червей содержит гирудин — вещество, являющееся весьма эффективным антикоагулянтом.
Также пациент может употреблять натуральное, желательно нефильтрованное масло (растительное, оливковое). Данный продукт содержит большое количество омега-кислот, положительно влияющих на работу ЖКТ. От чего помогает масло? Преимущественно от запора, поскольку оно ускоряет передвижение каловых масс по кишке. Также масло защищает слизистые оболочки от повреждения.
Другие методы (настои ромашки, отвары чабреца, волшебные травяные таблетки) малоэффективны. Стоит учитывать, что все народные методы подобного характера если и имеют положительное действие, то только в накопительной форме.
Разрешенные продукты
- Супы готовят на некрепком мясном бульоне или овощном. Следует готовить больше овощных супов, учитывая, что нужно получить больше растительной клетчатки.
- Рацион питания должен включать все овощи и использовать их в сыром (при отсутствии метеоризма), вареном или тушеном виде. В овощные блюда хорошо добавлять морскую капусту, положительно влияющую на пищеварение.
- Учитывая то, что мясные блюда трудно перевариваются их нежелательно употреблять ежедневно.
- Восполнить белковый состав рациона можно нежирными видами рыбы (хек, путассу, минтай, судак), поскольку жирная рыба может вызывать запоры. Для приготовления мясных блюд предпочитайте диетические сорта (курица, говядина, индейка). Мясные и рыбные блюда употребляются вареными или запеченными.
- Из круп можно готовить рассыпчатые каши и запеканки. В сладкие каши можно добавлять сухофрукты.
- Кисломолочные напитки очень полезны при запорах и проблемах с кишечником. Выбирайте нежирную кисломолочную продукцию и обязательно свежую. Трехдневный кефир будет вызывать запоры. Можно готовить кефир и йогурт в домашних условиях из полезных заквасок.
- Цельное молоко чаще всего вызывает вздутие, поэтому оно допускается только в блюдах, творог и сыры нужно употреблять ограниченно, поскольку они могут крепить.
- В рационе каждый день должны присутствовать размоченные сухофрукты, которые можно добавлять в каши, творог, овощные салаты или кефир.
- Хлеб лучше употреблять серый или с отрубями (Докторский). Помните, что свежий хлеб и дрожжевая выпечка вызывают вздутие, поэтому вся хлебная продукция должна быть подсушенной.
- Можно пить некрепкий чай, травяные чаи, соки (сливовый, картофельный, морковный, свекольный, абрикосовый, томатный), настой шиповника.
Таблица разрешенных продуктов
| Белки, г | Жиры, г | Углеводы, г | Калории, ккал | |
Овощи и зелень | ||||
| кабачки | 0,6 | 0,3 | 4,6 | 24 |
| капуста брюссельская | 4,8 | 0,0 | 8,0 | 43 |
| капуста цветная | 2,5 | 0,3 | 5,4 | 30 |
| морковь | 1,3 | 0,1 | 6,9 | 32 |
| свекла | 1,5 | 0,1 | 8,8 | 40 |
| помидоры | 0,6 | 0,2 | 4,2 | 20 |
| тыква | 1,3 | 0,3 | 7,7 | 28 |
Фрукты | ||||
| абрикосы | 0,9 | 0,1 | 10,8 | 41 |
| арбуз | 0,6 | 0,1 | 5,8 | 25 |
| бананы | 1,5 | 0,2 | 21,8 | 95 |
| дыня | 0,6 | 0,3 | 7,4 | 33 |
| нектарин | 0,9 | 0,2 | 11,8 | 48 |
| персики | 0,9 | 0,1 | 11,3 | 46 |
| сливы | 0,8 | 0,3 | 9,6 | 42 |
| яблоки | 0,4 | 0,4 | 9,8 | 47 |
Орехи и сухофрукты | ||||
| инжир сушеный | 3,1 | 0,8 | 57,9 | 257 |
| курага | 5,2 | 0,3 | 51,0 | 215 |
| урюк | 5,0 | 0,4 | 50,6 | 213 |
| чернослив | 2,3 | 0,7 | 57,5 | 231 |
Крупы и каши | ||||
| гречневая крупа (ядрица) | 12,6 | 3,3 | 62,1 | 313 |
| овсяная крупа | 12,3 | 6,1 | 59,5 | 342 |
| перловая крупа | 9,3 | 1,1 | 73,7 | 320 |
| ячневая крупа | 10,4 | 1,3 | 66,3 | 324 |
Хлебобулочные изделия | ||||
| хлеб пшеничный | 8,1 | 1,0 | 48,8 | 242 |
Кондитерские изделия | ||||
| варенье | 0,3 | 0,2 | 63,0 | 263 |
| зефир | 0,8 | 0,0 | 78,5 | 304 |
| мармелад фруктово-ягодный | 0,4 | 0,0 | 76,6 | 293 |
| пастила | 0,5 | 0,0 | 80,8 | 310 |
| печенье мария | 8,7 | 8,8 | 70,9 | 400 |
| печенье овсяное | 6,5 | 14,4 | 71,8 | 437 |
Сырье и приправы | ||||
| мед | 0,8 | 0,0 | 81,5 | 329 |
| сахар | 0,0 | 0,0 | 99,7 | 398 |
Молочные продукты | ||||
| кефир | 3,4 | 2,0 | 4,7 | 51 |
| сметана | 2,8 | 20,0 | 3,2 | 206 |
| простокваша | 2,9 | 2,5 | 4,1 | 53 |
| ацидофилин | 2,8 | 3,2 | 3,8 | 57 |
| йогурт | 4,3 | 2,0 | 6,2 | 60 |
Сыры и творог | ||||
| творог | 17,2 | 5,0 | 1,8 | 121 |
Мясные продукты | ||||
| говядина | 18,9 | 19,4 | 0,0 | 187 |
| говяжья печень | 17,4 | 3,1 | 0,0 | 98 |
| говяжий язык | 13,6 | 12,1 | 0,0 | 163 |
| телятина | 19,7 | 1,2 | 0,0 | 90 |
| кролик | 21,0 | 8,0 | 0,0 | 156 |
Птица | ||||
| курица | 16,0 | 14,0 | 0,0 | 190 |
| индейка | 19,2 | 0,7 | 0,0 | 84 |
Яйца | ||||
| яйца куриные | 12,7 | 10,9 | 0,7 | 157 |
Масла и жиры | ||||
| масло сливочное | 0,5 | 82,5 | 0,8 | 748 |
| масло кукурузное | 0,0 | 99,9 | 0,0 | 899 |
| масло оливковое | 0,0 | 99,8 | 0,0 | 898 |
| масло подсолнечное | 0,0 | 99,9 | 0,0 | 899 |
Напитки безалкогольные | ||||
| цикорий растворимый | 0,1 | 0,0 | 2,8 | 11 |
Соки и компоты | ||||
| абрикосовый сок | 0,9 | 0,1 | 9,0 | 38 |
| морковный сок | 1,1 | 0,1 | 6,4 | 28 |
| сливовый сок | 0,8 | 0,0 | 9,6 | 39 |
| томатный сок | 1,1 | 0,2 | 3,8 | 21 |
| тыквенный сок | 0,0 | 0,0 | 9,0 | 38 |
| шиповниковый сок | 0,1 | 0,0 | 17,6 | 70 |
| * данные указаны на 100 г продукта | ||||
Профилактические меры
Причин образования спаек слишком много, так что никаких базовых профилактических советов по этому поводу не существует. Можно постараться не ударяться животом и вовремя лечить другие заболевания брюшной полости, в том числе воспалительные и инфекционные.
Хороший, но достаточно дорогой и сложный профилактический метод — установление специальной (биоразлагаемой) пленки посредством операции. Ее не нужно в дальнейшем удалять, так как она самостоятельно растворяется в организме. Пленка снижает риск появления уплотнений примерно в 2 раза.
Спайки кишечника — распространенное и достаточно опасное заболевание, которое на сегодняшний день имеет не самые лучшие прогнозы. Это связано и с большим количеством рецидивов, и с вероятностью летального исхода при отсутствии своевременного лечения. Так что при подозрении на спайки нужно постараться сразу пройти диагностику, а при обнаружении новообразований лучше всего обратиться к хирургу.
Предлагаем Вашему вниманию видео, в котором специалист разъясняет, что такое спайки кишечника, и как происходит лечение заболевания:
Спаечная болезнь малого таза — это образование соединительнотканных тяжей, покрывающих поверхность тазовых органов и соединяющих их между собой. Её особенностью является скрытый характер протекания, проблемная диагностика. Характерные для недуга болезненные ощущения легко спутать с ПМС, физическим переутомлением. При планировании ребенка в будущем патология чревата невынашиванием плода или бесплодием. Одним из самых эффективных методов профилактики и реабилитации признан специальный комплекс упражнений против спаек в малом тазу. Однако на поздних стадиях болезни не обойтись без хирургического вмешательства и медикаментозной терапии.
Основные принципы правильного питания
Питание при спаечной болезни кишечника имеет несколько общих правил:
- Рацион при спайках не должен быть жирным, раздражающим, пища не должна оставлять непереваренные остатки в организме.
- Меню должно содержать больше белка, чем рацион здорового человека, отдельное внимание уделяется приему витамина С.
- При спайках на кишечнике важна регулярность питания – 5-6 раз в день небольшими порциями.
- При приготовлении пищи для человека со спаечной болезнью из продуктов удаляются зерна, кожура, корка.
- Наиболее подходящая обработка – тушение, варка, в т. ч. на пару.
Польза упражнений при спайках в малом тазу
Упражнения, направленные на нормализацию состояния организма, называют лечебной гимнастикой. Основная цель занятий — предотвратить дальнейшее развитие заболевания или ускорить процесс восстановления после операции. Также индивидуально разработанный комплекс можно использовать в качестве вспомогательной терапии к консервативному лечению.
Преимущества ЛФК для женщин:
- физиологичность;
- ускорение процессов регенерации;
- восстановление мышечного тонуса;
- уменьшение болезненных ощущений, дискомфорта;
- улучшение кровообращения;
- повышение сопротивляемости к вирусам и бактериям.
Также при правильных тренировках организм становится более устойчивым к перепадам температур, клетки и ткани обогащаются кислородом, усиливается приток к ним питательных веществ.
Вопреки всем достоинствам, спортивные нагрузки не являются полноценной заменой традиционного лечения спаек в малом тазу.
За основу лечебного комплекса упражнений можно брать асаны из йоги, дыхательные техники из бодифлекса, методы растяжки. При патологии малого таза допускается применение тренажеров.
Противопоказания к занятиям
Прежде чем начать занятия спортом при спайках в области малого таза, ознакомьтесь с перечнем противопоказаний. К ним относятся:
- повышенная температура, рвота, общее недомогание;
- наличие тромбов в сосудах;
- угроза внутреннего или наружного кровотечения;
- выраженный болевой синдром;
- острые воспалительные, инфекционные заболевания;
- прогрессирование имеющейся патологии;
- наличие метастаз;
- последние стадии онкологии;
- наличие инородных тел вблизи кровеносных сосудов и нервных стволов.
Общие принципы ЛФК при спайках в малом тазу
Правильно организованная лечебная гимнастика поможет прийти в форму после гинекологических операций и предотвратит возможные осложнения, рецидивы болезни. Начинать делать упражнения можно уже на второй день пребывания в стационаре. Основные принципы ЛФК:
- Общая длительность сеанса — 25-30 минут.
- Начинайте тренировку с разминки, а заканчивайте — заминкой.
- Выполняйте упражнения через 3-4 часа после приема пищи и за 30-40 минут до следующего перекуса.
- Каждое упражнение повторяйте не менее 3-4 раз.
- Во время физической нагрузки не забывайте о дыхании. Оно должно быть глубоким и ровным.
- При возникновении болезненных ощущений занятие следует прекратить.
Лечебную физкультуру полезно сочетать с пешими прогулками, плаванием, воздушными ваннами, подвижными играми, сеансами массажа. Такой комплексный подход обеспечит надежную защиту от образования спаек, благотворно скажется на гормональном фоне и избавит от застоя крови в малом тазу.
Виды и техника выполнения упражнений
Вариантов ЛФК при спаечных процессах множество. Стандартный комплекс включает 6-7 упражнений в комбинации с дыхательной практикой. Для проведения занятия в домашних условиях достаточно специального коврика или пледа и легкой, хлопковой одежды.
Лечебная гимнастика
Упражнения против спаек в области таза безопасные и эффективны при любых гинекологических заболеваниях. Выполнять их следует медленно, в несколько подходов.
- Лягте на спину и вытяните руки вдоль туловища. Ноги выпрямите. На счет 1-2 поднимите руки и сделайте глубокий вдох носом. Затем на выдохе опустите руки вниз.
- Продолжая лежать на спине, согните руки и сожмите пальцы в кулаки. Ноги держите прямыми, натянув носки. На счет 1 разожмите пальцы, а пальцы ног потяните на себя. На счет 2 вернитесь в исходное положение.
- Расслабьтесь лежа на спине. На счет 1-2 постепенно сгибайте ноги в коленях, а на счет 3-4 верните их в исходное положение. Не отрывайте пятки от пола.
- Согните ноги в коленях, максимально придвинув пятки к тазу. На счет 1-2 поднимите таз и задержите в воздухе. На счет 3-4 вернитесь в исходное положение. Упражнение рекомендуется выполнять не раньше, чем через 3 дня после операции.
- Примите традиционное лежачее положение. На счет 1-2 медленно отведите правую ногу к краю коврика. Затем верните её на место. Повторите то же самое с левой ногой.
Если у вас ортопедическая кровать, делать комплекс можно утром, вместо утренней зарядки.
Йога от спаек в малом тазу
Для нормализации работы органов малого таза, устранения спаек, расслабления мышц и умиротворения используются специальные асаны (позы). Как их правильно выполнять:
- Врикшасана (поза дерева). Встаньте прямо у надежной опоры (стула или стены). Сделайте несколько глубоких вдохов и выдохов. Согните левую ногу и уприте её метку в промежность. Стопа должна полностью расположиться на правом бедре пальцами вниз. Отведите колено в сторону, чтобы таз открылся. Руки при этом можно сложить лодочкой над головой или на груди. Удерживайте позу как можно дольше.
- Марджариасана (поза кошки). Встаньте на колени. Ладони положите на пол, напротив коленей. На выдохе прогните спину вверх, чтобы она образовала горб. Втяните живот и опустите голову между руками. На вдохе медленно меняйте позицию: спину опускайте и прогибайте вниз, а голову запрокидывайте наверх.
- Адхо мукха шванасана (собака мордой вниз). Встаньте на четвереньки, расположив руки и ноги на ширине плеч. На выдохе прогнитесь в пояснице, отталкиваясь руками вверх и поднимая ягодицы. Вытяните каждую конечность. Пятки прижмите к полу. Удерживайте позу около 1 минуты, затем расслабьтесь и вернитесь в исходное положение.
Для женского здоровья также полезны позы Джану ширшасана, Баджа конасана, Урдхва мукха шванасана и Кандхарасана.
С помощью йоги улучшается женская репродуктивная функция, снижается вероятность выкидыша и снижается риск варикоза, застоя крови в тазу.
Бодифлекс для женского здоровья
Бодифлекс — это, прежде всего, дыхательная гимнастика. Её можно комбинировать со стандартным комплексом ЛФК или йогой. При желании к технике можно прибегать на прогулке, в перерывах между работой. Основные виды упражнений:
- полный выдох ртом на букву «у»;
- глубокий и быстрый вдох носом;
- резкий выдох ртом, без вытягивания губ трубочкой;
- задержка дыхания с опущенной головой и втянутым животом;
- расслабленный вдох носом в открытой позе.
Вначале от практик может кружиться голова или появляться кашель. Это абсолютно нормально и со временем пройдет. Так реагируют легкие, не привыкшие к гипервентиляции.