Печень является одним из самых важных органов в организме человека, так как выполняет множество функций, обеспечивающих нормальную жизнедеятельность. Поэтому опухоль данного органа всегда характеризуется тяжелым течением и высокой смертностью. Однако возникает заболевание достаточно редко, в основном на 4 стадиях онкологического процесса другой локализации. Первичная аденокарцинома печеночной ткани встречается не чаще 25 % случаев
. Вторичные очаги проникают в печень лимфогенным, гематогенным, ретроградным путями или при непосредственном прорастании опухоли в ткани органа. Метастазы в печени чаще всего дают следующие аденокарциномы:
- рак стенок желудка;
- опухоль легкого;
- поражение прямой кишки и толстого кишечника;
- опухолевые новообразования поджелудочной железы;
- рак груди;
- очаги малигнизации в почках.
Для рака печени характерен также обратный путь распространения. То есть, те органы которые дают метастазы в данный орган, в первую очередь поражаются опухолевыми клетками, если аденокарцинома изначально возникает в печени.
Причины развития аденокарциномы в печени
Достоверных причин образования опухолевой ткани в любом из человеческих органов до сих пор не выявлено. Для аденокарциномы в печени характерны следующие предрасполагающие факторы:
- хронические вирусные гепатиты (заболевания постепенно изменяют структуру клеточного строения гепатоцитов, что приводит к малигнизации);
- цирроз или постепенное разрушение клеток органа (массовая гибель гепатоцитов значительно повышает риск появления аденокарциномы);
- алкоголизм (при метастазах аденокарциномы в печени данный фактор может усугубить скорость и степень тяжести рака);
- сифилитическое поражение организма и сахарный диабет;
- желчнокаменная болезнь (застой желчи и воспалительные процессы в тканях печени провоцируют злокачественное перерождение);
- паразитарные и грибковые инфекции;
- наличие аденокарциномы печени у близких родственников.
Дополнительными факторами риска считаются различные химические соединения и негативные физические воздействия (ионизирующее излучение), которые встречаются достаточно редко.
Классификация по формам и степеням дифференциации
Рак печени может иметь три формы:
- Узловая. Данная аденокарцинома встречается в 65 % случаев и характеризуется появлением узелков, отграниченных от здоровых тканей. Новообразований может быть несколько, и они способствуют увеличению органа.
- Массивная. По морфологии не отличается от узлового варианта, но достигает больших размеров и чаще всего представляет собой единичный узел. Характерная локализация – правая доля печени.
- Диффузная. Редкий вид аденокарциномы, при которой клетки замещают здоровые гепатоциты. Орган не увеличивается.
Важное значение имеет степень дифференциации клеточных структур, которых может быть три или четыре вида (некоторые источники определяют низкодифференцированный и недифференцированный вариант в одну группу). Классификация включает в себя следующие формы аденокарциномы:
- Высокодифференцированная
. Чаще всего представляет собой первичный рак, клетки которого схожи со здоровой тканью печени. - Умеренно дифференцированная
. Переходной вариант, при котором отличия от здоровой ткани заметны, но недостаточно выражены. - Низкодифференцированная
. Развитие низкодифференцированной аденокарциномы печени обусловлено метастазированием клеток из первичного очага. Опухолевая ткань резко отличается от здоровой и практически не имеет схожих с ней структур. - Недифференцированная
(условно выделяется из предыдущего типа). От низкодифференцированной опухоли данный вид отличается лишь тем, что гистологи не могут определить первоначальное происхождение малигнизированной ткани.
Клиническая картина аденокарциномы
При вторичном поражении печеночной ткани опухолевыми клетками заболевание диагностируется далеко не сразу, но при первичной малигнизации латентный период дополнительно маскируется клиникой основной патологии, например, цирроза. Когда появляется аденокарцинома любой локализации, то первостепенно формируются неспецифические симптомы рака: потеря аппетита и быстрые похудение, снижение работоспособности и апатия, субфебрильная температура хронического характера, диспепсический синдром без видимых причин. Главный, но недостаточно специфический признак аденокарциномы печени – желтушность кожных покровов и слизистых оболочек с болевыми ощущениями в правом подреберье, которые постепенно усугубляются. Моча пациентов темнеет, а каловые массы светлеют. Увеличиваются регионарные лимфатические узлы и отмечается патологическое изменение размеров печени. Кроме того, на коже больных аденокарциномой появляются петехии, а в брюшной полости начинается скапливаться жидкость (формируется асцит).
Клиническая картина заболевания соответствует циррозу, то есть распаду печеночной ткани, или тяжелому течению острого гепатита. Заподозрить рак помогают только диагностические мероприятия.
Клиническая картина болезни
Заболевание развивается медленно, не отличается специфическими симптомами длительное время. Новообразование по своему составу напоминает здоровую ткань. Высокодефферентная опухоль даёт о себе знать по мере роста и давления на нервные окончания. Симптомы зависят от локализации очага:
- Разросшийся узел в поджелудочной железе проявляется снижением веса. Больной испытывает ощущение как при переедании, боль в животе, отмечает нарушение стула. Кожные покровы приобретают жёлтый оттенок.
- Высокодеференцируемая опухоль в желудке характеризуется симптомами отравления (тошнотой, рвотой, диареей), вздутием живота, отсутствием аппетита, чувством тяжести и болью в эпигастральной области. Если узел достигает крупного объёма и давит на стенку органа, возможно прободение с последующим перитонитом. Больной ощутит острую боль, температура тела резко повысится.
- Если повреждена толстая кишка, отмечается ноющая боль, кал со слизью, гноем и прожилками крови, отсутствие аппетита, резкое снижение веса, вялость и высокая температура тела. При узле с изъязвлением развивается воспалительный процесс.
- Обычно новообразование в прямой кишке возникает у представителей сильного пола. Локализуется недалеко от ануса. Больной испытывает боли и при дефекации, выделяется слизь и гной, отмечается метеоризм, в кале присутствуют прожилки крови. На ранней стадии онкологии симптомы схожи с геморроем.
Опухоль аденокарцинома в прямой кишке
- При патологии сигмовидной кишки характерны симптомы как при заболевании толстой кишки.
- Опухоли сигмовидной кишки провоцируют урчание в животе, схваткообразную боль, частичное вздутие, нарушение стула, кровотечение.
- Для опухоли матки характерны длительные кровотечения различного происхождения. Женщина отмечает обильные выделения, отличающиеся от нормальных цветом и запахом.
- При поражении простаты возникают боли при мочеиспускании, отсутствует эрекция, ощущается постоянная наполненность мочевого пузыря.
- Аденокарцинома лёгкого выражается кашлем с выделением слизи, одышкой и болью в грудине.
- Опухоли с изъязвлением позволяют патогенным организмам проникать в стенки органов. Из-за этого развиваются инфекционные заболевания.
- Для новообразования с распадом характерны аритмия, брадикардия, частые обмороки, острая почечная недостаточность, диспепсия, тошнота и рвота.
Высокодифференцированную аденокарциному характеризуют общие симптомы:
- Истощение организма в короткий период времени.
- Увеличение температуры тела на фоне хорошего самочувствия.
- Боли в поражённом органе.
- Вялость и необоснованная утомляемость.
- Снижение мозговой активности, головокружения.
Стадии рака
Согласно международной классификации болезней, существует 4 стадии любого рака, каждая из которых имеет собственные признаки:
- Первая
. Характеризуется размерами до 2 см, поэтому не проявляется клинически. Опухоль не влияет на работу печени и не поражает соседние структуры, а потому не диагностируется. - Вторая
. Размеры рака все еще не превышают 2 см, но может отмечаться поражение соседних сосудов. Вариантом второй стадии аденокарциномы является наличие нескольких очагов без задействования сосудистых структур. - Третья
. Рак вырастает более 2 см, но ограничен одной долей печени. Очагов может быть несколько, сосуды поражаются не всегда, зато увеличиваются лимфатические узлы. Опухоль можно прощупать на передней брюшной стенке. - Четвертая
. Критической является 4 стадия аденокарциномы печени, которая характеризуется наличием отдаленных метастазов и выраженным поражением обеих долей органа.
Установление стадии онкологического процесса обуславливает расчет прогноза и выживаемости пациента при условии правильного лечения. Последняя стадия является показанием к паллиативной помощи с купированием симптоматики.
Этиология заболевания
Точная причина возникновения болезни выясняется. Учёные считают, что рак развивается на фоне некоторых факторов:
- Наиболее вероятно, что злокачественный процесс вызывают нарушения в генетическом коде человека, это значит, что возможность развития рака закладывается во внутриутробном периоде развития.
- Наследственная предрасположенность.
- Хронические воспалительные заболевания внутренних органов.
- Хронические нарушения в работе органов.
- Переедание или недоедание.
- Вредные пищевые привычки, к примеру, копчёные продукты, жареное жирное мясо, пища, в состав которой входят консерванты и химические добавки.
- Алкогольная и никотиновая зависимости.
- Работа на металлургических и угольных производствах, где человек постоянно вдыхает тяжёлые компоненты.
- Длительный контакт с радиационным и ультрафиолетовым излучением.
- Вирусные заболевания, особенно ВПЧ.
Степени дифференцирования опухоли
Течение болезни зависит от степени злокачественности рака:
- Высокодифференцированная (G1) опухоль содержит атипичные клетки, которые имеют незначительные отличия от нормальных. Отличается форма ядра. Болезнь развивается долгое время, не провоцирует рост метастазов. Лечение эффективно на любой стадии развития.
- Умеренно дифференцированная (G2) форма рака содержит большее количество клеток, отличающихся от нормальных размером и формой. Наблюдается более агрессивное течение. После лечения может возникать рецидив.
- Метастатическая аденокарцинома – низкодифференцированный (G3) узел полностью состоит из аномальных клеток. Из-за быстрого деления клетки расходятся по кровотоку и лимфе во все части тела. Метастазирование начинается на ранних этапах развития. Лечение не приносит максимального результата. Прогноз на жизнь отрицательный. В связи с этим срок жизни пациента сокращается до года.
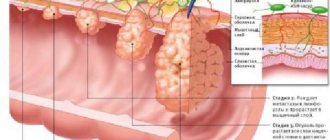
Стадии развития рака
Аденокарцинома развивается в течение 4-х стадий:
- Для 1 стадии характерно образование узла размером до 2 см. Поражается эпителиальный слой органа, опухоль не выходит за его пределы. Симптомы и метастазы отсутствуют.
- На 2 стадии размер очага достигает 5 см. Не выходит за пределы органа, но раковые клетки способны распространяться в регионарные лимфоузлы.
- При 3 стадии происходит увеличение регионарных лимфоузлов. Опухоль прорастает в стенки органа. Метастазы не распространяются.
- На терминальной стадии рака в процесс вовлечен весь организм. Вторичные очаги распространяются по телу. Пациент может умереть в любой момент.
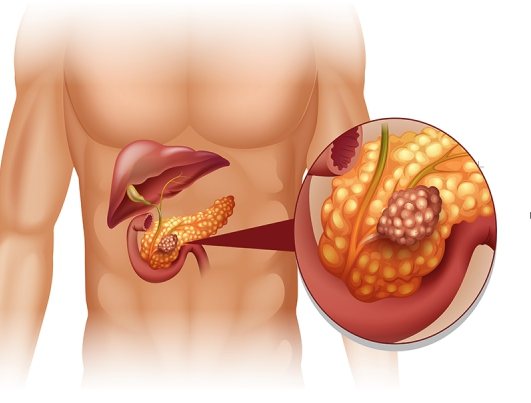
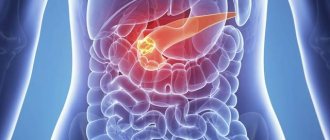
Аденокарцинома поджелудочной железы
Виды опухолей в зависимости от первичной локализации раковых клеток:
- Муцинозная опухоль обычно поражает стенки эндометрия. Кистозные клетки новообразования продуцируют слизь. Муцины быстро распространяются в соседние органы.
- Новообразование железистого солидного строения представлено трабекулами с прослойками соединительной ткани.
- Новообразование тубулярного типа состоит из трубчатых клеток.
- Скиррозная опухоль растёт из стромы.
- Папиллярная сосочковая опухоль обычно поражает ткань щитовидной железы, яичника и почки.
- Для предстательной железы характерна ацинарная форма рака. Узел продуцирует жидкость, которая, распространяясь по тканям, заражает раком соседние органы.
- Светлоклеточная патология развивается в мочеполовой системе в виде полипов. Содержит различные формы клеток, к примеру, солидные, сосочковые, трубчатые и кистозные.
- Рак кишечника представляет инвазивная опухоль, повреждающая все отделы органа и выходящая за его пределы.
- Новообразование в пищеводе состоит из клеток эпителия. Как правило развивается у мужчин на фоне вредных привычек.
- Аденокарцинома молочных желёз показывает инфильтративный характер.
Принципы диагностики аденокарциномы
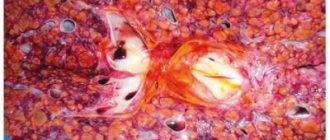
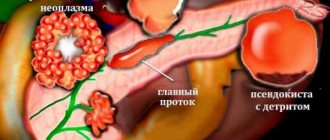
Аденокарцинома с метастазами в печени обнаруживается тяжело и требует комплексного подхода к диагностике. Сначала проводятся неспецифические исследования. Биохимический анализ крови покажет увеличение ферментов и билирубина, которые свидетельствуют о поражении органа. Ультразвуковое исследование поможет визуализировать опухоль
. Специфическим исследованием для аденокарциномы печеночной локализации является обнаружение альфафетопротеина (онкомаркера). Его наличие свидетельствует об образовании первичного очага в данном органе. Также проводится компьютерная томография, без которой постановка диагноза по классификации TMN является невозможной. Обязательным методом исследования остается гистология, на которую отправляют опухолевую ткань, взятую в ходе лапароскопии или прицельной биопсии.
Для рака печени характерна поздняя диагностика, которая обусловлена:
- длительным латентным периодом заболевания;
- маскировкой клинической картины под фоновые патологии;
- медленным прогрессированием опухоли (в случае первичной малигнизации).

Диагностика умеренно дифференцированной формы аденокарциномы
Чтобы определить вид, локализацию, стадию развития, степень злокачественности опухоли, онкологи назначают ряд лабораторных и инструментальных исследований:
- Общий анализ мочи, крови. Результаты показывают наличие воспалительного процесса в организме. При подозрении онкологического процесса важен показатель СОЭ.
- Биохимический анализ крови определяет работоспособность почек, печени, желчного пузыря, поджелудочной и других органов.
- При новообразованиях в половых органах больной сдает кровь на определение уровня гормонов.
- Тесты на онкомаркеры информативны, однако показывают заболевание на поздних стадиях развития.
- Для выявления опухоли матки, яичников, простаты и прямой кишки проводят мануальный осмотр.
- Ультразвуковое исследование определяет изменения в органах малого таза, желудочно-кишечного тракта и лимфоузлах.
- Рентгенография проводится для диагностики рака лёгких и других органов. При исследовании органов ЖКТ больному вводят контрастное вещество – барий.
- Эндоскопические исследования позволяют осмотреть органы изнутри, провести забор биоптата без повреждения кожных покровов. Актуально для диагностики желудка, кишечника, мочевого пузыря и дыхательной системы.
- Лапароскопия является малоинвазивной диагностикой. Через прокол на коже в тело вводится лапароскоп с камерой и фонариком на конце. Врач получает доступ к внутренним органам. Метод применяется для удаления небольших новообразований.
- Магнитно-резонансная и компьютерная томографии проводят послойное сканирование органов и систем человека. Обнаруживают опухоли вместе со способом кровоснабжения, изменения в органах, метастазы в лимфоузлах и костной ткани.
- Ангиография оценивает состояние сосудов.
- Гистологическое исследование является завершающим для определения диагноза. Микроскопия биоптата определяет природу новообразования, степень дифференцирования, насколько повреждена нормальная клетка ткани и стадию процесса.
Лечение рака печени
Врачи-онкологи разработали три основных методики для лечения аденокарциномы печени: хирургическое вмешательство (удаление опухоли), облучение, химиотерапия. Большинство новообразований в печеночной ткани остаются операбельными, поэтому подлежат удалению. Проводится резекция органа с иссечением пораженного участка, ближайших лимфатических узлов. Неоперабельными считаются пациенты, у которых отмечается скопление жидкости в брюшной полости, наличие цирроза или тромбоз сосудов. Таким больным осуществляют симптоматическое лечение, которое лишь незначительно приостанавливает прогрессирование болезни. Достаточно успешным методом лечения считается трансплантация печени. Однако она абсолютно неэффективна для пациентов со вторичными очагами поражения. Кроме того, пересадка органа не гарантирует отсутствия рецидива аденокарциномы
.
Лечение медикаментозными средствами или облучением не приносит ожидаемого положительного эффекта, но может применяться для купирования симптомов, воздействия на метастазы и приостановления роста рака.
Данные виды лечения используются у пациентов без шансов на выздоровление и у тех, кто находится в очереди на пересадку. В последнем случае консервативная терапия позволяет снизить риск развития рецидивов в будущем, так как способствует уничтожению циркулирующих в крови опухолевых клеток.
Бесплатная операция по квоте: как получить и что меняется в 2020 году
Лечение рака >> Виды онкологических заболеваний >> Аденокарцинома печени – это злокачественное новообразование, которое формируется из железистой ткани печени или, что встречается значительно чаще, появляется в результате метастазирования опухоли с первичной локализацией в другом органе (желудке, матке, яичниках, толстой кишке, легких, молочной железе).
Виды
В зависимости от уровня дифференциации опухоли различают три вида аденокарциномы:
— высокодифференцированная – клетки новообразования практически не изменены по сравнению с клетками нормальной ткани; данное заболевание имеет наиболее доброкачественное течение; — среднедифференцированная – занимает промежуточное положение; — низкодифференцированная – опухоль обладает максимальной злокачественностью, рано дает метастазы и плохо поддается терапии.
Факторы риска
— мужской пол – у мужчин это заболевание встречается в 3 раза чаще, чем у женщин; — курение; — хронический вирусный гепатит; — цирроз печени; — стеатогепатит; — контакт с токсическими веществами, особенно с афлотоксинами и мышьяком.
Симптомы
В клинической картине аденокарциномы печени соседствуют как общие признаки злокачественных новообразований, так и проявления, характерные только для этого вида рака. В их число входят: потеря аппетита, тошнота, рвота, прогрессирующая слабость, анемия, ощущение тяжести и боли в эпигастрии или правом подреберье, увеличение печени либо пальпируемый узел в правом подреберье, обтурационная желтуха, частые носовые кровотечения, беспричинное повышение температуры тела до 37С, асцит.
Метастазы
Аденокарционома печени чаще всего метастазирует в саму печень, близлежащие лимфатические узлы, брюшину, поджелудочную железу, почки, легкие, плевру, кости.
Диагностика и лечение
Для диагностики аденокарциномы печени применяются следующие методы обследования: анализ сыворотки крови на содержание альфа-фетопротеина, УЗИ печени, и МРТ, позитронная эмиссионная томография, ангиография, а также биопсия печени с последующим гистологическим исследованием биоптата.
Лечение аденокарциномы печени проводится различными методами, обычно применяемыми в комплексе. Наиболее радикальным методом является трансплантация печени, также возможна частичная резекция печени, выполняемая примерно 10% пациентов с поздними стадиями заболевания. При неосуществимости резекции печени, пока больной находится в очереди на трансплантацию, для задержки роста опухоли используются методики чрезкожного введения этанола или радиочастотной абляции.
При невозможности трансплантациии и оперативного лечения больным аденокарциномой печени назначается химиоэмболизация (регионарная химиотерапия) с блокированием кровотока питающего опухоль кровеносного сосуда и одновременным введением химиопрепарата. Системная химиотерапия и лучевая терапия при этом диагнозе не имеют значительной эффективности и используются в комбинированном лечении.
Прогноз
Аденокарционома печени имеет в целом неблагоприятный прогноз. Пятилетняя выживаемость у больных с этим диагнозом составляет в среднем 10%, при выявлении заболевания на первой стадии и своевременно начатом лечении этот показатель достигает 40%.
Прогноз при аденокарциноме в печени
Вне зависимости от своевременности диагностики или адекватности лечения, прогноз при аденокарциноме печени остается неблагоприятным. Поражение данного органа характеризуется множеством нарушений жизнедеятельности, многие из которых не подлежат восстановлению. Даже полноценное лечение и выполнение всех рекомендаций врача при аденокарциноме в первой стадии обуславливает лишь 40 % вероятность пятилетней выживаемости. Более поздняя диагностика поднимает показатель летальности почти до 100 %.
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter