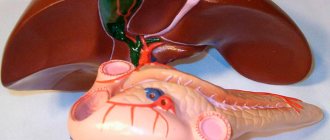
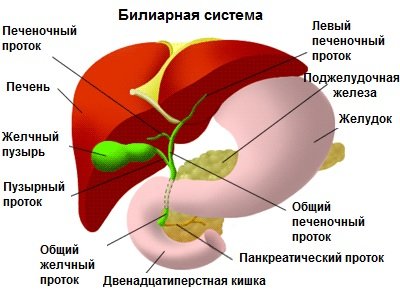
Поджелудочная железа представляет собой железистый орган, длина которого не превышает 7 см. Местом расположения данного анатомического образования являются глубокие отделы брюшной полости. При попадании пищевых компонентов в человеческий организм, функцией этого органа является выработка специализированных ферментов, которые должны расщепить углеводы, белки и жиры.
Еще одной (эндокринной) функцией этой анатомической структуры является выработка гормона инсулина, ответственного за утилизацию глюкозы в организме. На фоне таких хронических заболеваний, как сахарный диабет и панкреатит, нередко развивается так называемое ожирение поджелудочной железы. Это тяжелое патологическое состояние нуждается в своевременной диагностике с последующим квалифицированным лечением.
Этиология
В настоящее время остаются до конца не изученными причины развития липодистрофии или липоатрофии, однако наиболее вероятными предрасполагающими факторами принято считать:
- широкий спектр метаболических процессов, при которых нарушается обмен тех или иных веществ;
- гормональный дисбаланс;
- многолетнее пристрастие к распитию спиртных напитков и выкуриванию сигарет;
- нерациональное питание – сюда стоит отнести отсутствие режима потребления пищи, длительный отказ от еды с последующим перееданием, чрезмерное употребление сладостей и жирных блюд;
- проникновение в человеческий организм паразитов, глистов или простейших;
- вирусное поражение печени;
- длительный прием некоторых медикаментов в лечебных целях, в частности, гормональных средств;
- неблагоприятное влияние экологии;
- профессиональные вредности, например, частый контакт с химикатами или ядовитыми веществами.
Очень часто развивается жировая дистрофия у диабетиков, что обуславливается повторяющимся инъекционным введением инсулина. В таких ситуациях степень выраженности недуга будет варьироваться от небольшого углубления в области укола до тотального отсутствия жировой прослойки на определенной площади. В качестве предрасполагающих факторов принято рассматривать:
- неправильное введение лекарственного вещества, направленного на нормализацию функционирования поджелудочной железы;
- низкую температуру инсулина;
- травмирование тканей в области осуществления инъекции;
- влияние инсулина как вещества, повышающего липолиз;
- неадекватная реакция иммунной системы на препарат – большинство исследователей уверены, что именно защитная реакция иммунитета приводит к атрофии жировой ткани. В таких случаях тело воспринимает укол как угрозу и определенным образом реагирует на него.
В крайне редких случаях липодистрофия может выступать в качестве врожденной патологии, возникновение которой объясняется нарушением метаболизма жировой ткани, обусловленной генетическими отклонениями и наследованием мутирующего гена от одного из родителей.
Причины развития дистрофии ткани ПЖ
Основной причиной, приводящей к старту возникновения жировых отложений, является нарушения в метаболических реакциях, происходящих в организме.
В результате развития заболевания происходит отмирание клеток поджелудочной железы. А на место отмирающих клеток приходят жировые отложения.
Осуществление организмом этого процесса замещения позволяет ему сохранить целостность органа.
Чаще всего этот недуг выявляется в следующих ситуациях:
- в случае развития в организме хронического или острого панкреатита;
- неадекватное или не правильно подобранное лечение воспаления, выявленного в клетках поджелудочной железы;
- злоупотребление алкогольными напитками;
- развитие в организме ожирения;
- наследственная предрасположенность.
Чаще всего прогрессирование болезни наблюдается у людей пожилого возраста. Печень является органом, который до 40-летнего возраста способен самостоятельно справляться с возникающими нагрузками, но после 40 лет резервы организма истощаются, что приводит к утрате способности печеночной ткани справляться с появляющимися проблемами.
Для устранения заболевания больному следует лечить не только орган подвергшийся изменениям, но и сопутствующие расстройства и патологии, спровоцировавшие развитие недуга.
Жировая инфильтрация печени – это патологическое состояние, при котором орган накапливает липидную ткань и клетки-гепатоциты начинают перерождаться. При своевременном обнаружении, должном лечении и постоянном соблюдение диеты жировой гепатоз является обратимым процессом.
Почему происходит замена здоровых клеток на жировые? Врачи выделяют следующие причины:
- сахарный диабет II типа;
- избыточный вес (индекс массы тела более 30), нарушение обмена веществ;
- гиперлипидемия — заболевание, характеризующееся аномальным количеством липидов в крови;
- нарушение в работе системы ЖКТ – панкреатиты, энтериты, хронический дисбактериоз кишечника;
- эндокринные патологии (гипофункция щитовидной железы, гиперфункция коры надпочечников);
- неправильное питание, злоупотребление алкоголем;
- нерегулярные приемы пищи, голодание, изнуряющие диеты;
- прием некоторых лекарственных препаратов, например: тетрациклин, метотрексат, избыток витамина A, эстрогены, препараты антиретровирусной терапии, антибиотики длительно и без пробиотиков;
- интенсивное воздействие токсинов (бензин, ядовитые грибы, фосфор в чистом виде, некоторые пестициды и т. д.) и радиации.
В медицине жировая дистрофия может называться стеатозом, гепатозом, липоидозом, стеатогепатозом. Заболевание развивается не из-за воспалительного процесса. Основным изменением является большое скопление жировой ткани в органе, которая обрастает капсулой.
Жировая дистрофия, чаще всего, начинает развиваться уже в более зрелом возрасте 45-50 лет. Главной причиной патологии считают нарушения обменных процессов. Нарушения возникают на фоне различных факторов.
Гепатоз печени у большинства мужчин развивается из-за чрезмерного употребления алкоголя. В этом случае диагностируется алкогольная жировая дистрофия. Опасным и частым осложнением патологии можно назвать цирроз печени.
Поражение печени происходит и на фоне чрезмерного потребления энергетических напитков, наркотиков, сигарет. Многие считаю, что жировая дистрофия появляется только у людей с избыточной массой тела. Данное мнение в корне не верно.
Нередко гепатоз печени выявляется у худых людей. Такое явление объясняется дефицитом белка в организме человека. В связи с этим жировая дистрофия характерна для вегетарианцев. Люди, увлекающиеся различными диетами тоже страдают от данного недуга.
Жировым гепатозом сопровождаются такие хронические заболевания:
- Атеросклероз;
- Сахарный диабет;
- Хронический гепатит;
- Вирусный гепатит С;
- Дисфункция эндокринной системы;
- Гормональные нарушения;
- Панкреатит.
Привести к жировой дистрофии могут и другие факторы. Так, неправильное питание, низкое количество потребляемых витаминов негативно влияет на все органы пищеварительной системы. Ожирение печени развивается на фоне частых интоксикаций, отравлений, поражений организма химикатами.
Пестициды, проникающие в организм вместе с овощами и фруктами поражают печень. Даже некоторые медикаментозные препараты провоцируют ожирение железы. К таким можно отнести антибиотики и гормональные средства.
Заболевания сердца и бронх являются причиной кислородной недостаточности. А дефицит кислорода тоже может служить фактором жировой дистрофии. Частое чрезмерное попадание липидов в железу считается опасным.
Липиды оседают в печени, капельки жира накапливаются и разрастаются. Небольшое количество этих компонентов не опасно. В этом случае гепатоциты успевают их перерабатывать и выводить. Прогрессирование же увеличения жировых клеток ведет к следующей стадии жировой дистрофии — воспалительному гепатиту. Далее возникает печеночная недостаточность и цирроз.
Классификация
Разделение болезни в зависимости от распространенности патологического процесса делит липоатрофию на:
- генерализованную – в таких случаях отсутствие подкожной жировой прослойки наблюдается лишь в определенном участке тела;
- диффузную – отличается полным отсутствием жировой ткани. Несмотря на то, что человек внешне не выглядит истощенным, ему необходима квалифицированная медицинская помощь.
Врожденная жировая дистрофия может протекать в нескольких формах:
- липодистрофия 1 типа – обуславливается мутацией гена AGPAT2, который находится в 9 хромосоме;
- липодистрофия 2 типа – является следствием мутирования гена BSCL2, расположенного в 11 хромосоме;
- липодистрофия 3 типа – формируется на фоне мутации CAV1, гена, локализующегося на 7 хромосоме;
- липодистрофия 4 типа – вызвана мутацией гена PTRF, входящего в состав 17 хромосомы.
Помимо этого, существуют такие формы недуга:
- гиноидная липодистрофия – в подавляющем большинстве ситуаций диагностируется у представительниц женского пола. Подобная разновидность широко известна под названием целлюлит, поскольку в откладывается в области живота, бедер и ягодиц. Особенностью является то, что в других областях жировые ткани могут полностью отсутствовать;
- печеночная липодистрофия – деструктивный процесс развивается на фоне жировой болезни печени, что также называется гепатоз, поскольку именно этот орган отвечает за расщепление липидов в организме;
- инъекционная липодистрофия – при этом атрофия и липогипертрофия жировой ткани локализуется там, где многократно осуществлялось инъекционное введение лекарственных веществ;
- инсулиновая или липодистрофия при сахарном диабете.
Формы заболевания
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Укажите возраст мужчины
Укажите возраст женщины
На начальной стадии развития болезнь себя никак не проявляет. В случае расположения жировых отложений на разных участках ткани поджелудочной не происходит сдавливания железы и не возникает нарушений функциональности клеток.
Именно по этой причине на начальных стадиях не возникает симптомов свидетельствующих о развитии патологического процесса, и заболевание остается на протяжении длительного времени незамеченным.
Единственными незначительными признаками, на которые не всегда больной обращает внимание, являются следующие:
- Небольшое увеличение утомляемости организма.
- Появление сухости в ротовой полости.
- Образование небольших изъязвлений на поверхности слизистой.
При более длительном прогрессировании болезни появляются более специфические симптомы, характеризующие жировую дистрофию клеток железистой ткани поджелудочной железы:
- стойкое чувство тошноты;
- позывы к рвоте;
- понос;
- опоясывающие болевые ощущения в области правого подреберья;
- метеоризм.
Одновременно с дистрофическими процессами в поджелудочной развивается гепатоз печени.
В некоторых исключительных случаях может наблюдаться снижение массы тела больного, появление зуда на коже и сильных болевых ощущений в области брюшины.
Предлагаем ознакомиться: Лечение сахарного диабета за рубежом
У больных наблюдается существенное расстройство работы органов ЖКТ сопровождаемое возникновением дисбактериоза.
Процесс жировой инфильтрации ПЖЖ является скрытопротекающим заболеванием. Этот недуг характеризуется возникновением изменений в тканях органа и формированием фиброзно-жировых клеточных образований.
Развитие этого заболевания сопровождается процессом дегенерации клеток железистой ткани. Излечить полностью заболевания не представляется возможным все меры, принимаемые при проведении лечения, направлены на замедления прогрессирования болезни и устранение причин провоцирующих развитие липоматоза.
Медиками выделяются три степени ожирения поджелудочной:
- Первая — характеризуется тем, что изменения затрагивают не более 30% клеток железистой ткани органа.
- Вторая — наблюдается дистрофия от 30 до 60 % всех клеток железистой ткани поджелудочной.
- Третья степень отличается тем, что происходит замещение более 60% клеток ткани органа. На жировые структуры.
Эти стадии не говорят о тяжести заболевания. На сложность и тяжесть недуга оказывает влияние локализация жировых образований.
Жировая инфильтрация печени обычно происходит по 2 причинам. Чаще всего виной этому является избыток поступающих в организм жиров, к этому может привести:
- Излишек жиров и углеводов в рационе.
- Усиленное использование гликогена. При этом извлекаются жиры из депо и накапливаются в печени.
- Замедление расщепления липидов вследствие алкоголизма или ожирения, анемии, диабета, эндокринных болезней.
- Дисбаланс в процессах выработки соматотропного гормона. Это продуцирует выход жировых клеток из депо.
- Резистентность к инсулину увеличивает попадение жирных кислот из периферической жировой ткани в печень.
Вторая причина заключается в затрудненном выведении жиров из печени. Это может случиться из-за таких явлений:
- Недостаток веществ, ответственных за переработку жиров (белки, липотропные факторы). Как результат, липиды не превращаются в фосфолипиды или лецитин, а откладываются в форме свободных жиров внутри клеток.
- Токсины, алкоголь, некоторые заболевания разрушают митохондрии и прочие клеточные структуры, чем ухудшают утилизацию жирных кислот.
В случае когда паренхима печени настолько поражена, что гепатоциты уже не могут нормально функционировать, может начаться воспаление тканей. Результатом воспалительного процесса иногда становится токсическая дистрофия печени.
Жировая дистрофия печени долгое время протекает бессимптомно. Дегенерация такого рода относится к медленно прогрессирующим патологиям. При дальнейшем развитии дистрофии печени возникают симптомы:
- тяжесть и тупые боли в верхней правой части живота;
- кишечный дисбактериоз;
- снижение остроты зрения;
- кожа тусклая, бледная, сухая;
- тошнота и рвота;
Поэтому, если вы входите в группы риска (они перечислены в причинах возникновения жировой болезни печени), вам необходимо внимательней относиться к своему организму, чтобы не пропустить признаки начала дистрофии.
Врачи выделяют 4 стадии заболевания:
- нулевая – малые вкрапления жира в незначительном количестве;
- первая – капли жира крупные, небольшие участки перерождения;
- вторая – внутриклеточное ожирение печени с крупными участками;
- третья – образование липом – жировых кист.
Третий этап сопровождается высоким риском фиброза. Кисты могут начать сдавливать соседние участки печени, перекрывать желчные протоки. Диагностика проводится по жалобам больного, назначается УЗИ и компьютерная томография. При сомнительном диагнозе назначается биопсия печени.
Причины жировой дистрофии печени разнообразны. Главной считается неправильное питание, при котором человек потребляет много жирного, острого, копченого. Неправильный рацион становится предпосылкой для сбоя в работе гепатоцитов (клетки, которые отвечают за синтез холестерина и трансформацию углеводов).
Другие причины
Кроме неправильного питания существует еще несколько причин, которые могут поспособствовать развитию болезни:
- чрезмерное потребление алкогольных напитков;
- использование стероидов для наращивания мышц;
- воздействие солей ртути;
- избыточный вес;
- сахарный диабет второго типа;
- гиперлипидемия;
- курение;
- плохая экология;
- абдоминальная хирургия (операция по удалению участков тонкой кишки);
- генетическое предрасположение;
- болезнь Вильсона.
Кроме этого, патологический процесс может быть вызван малоподвижным образом жизни и деятельностью на предприятиях с повышенной вредностью.
Печень – это тот орган, который отвечает за нейтрализацию ядовитых веществ, которые поступают в организм человека. Частое употребление спиртных напитков рано или поздно приведет к сбою в работе органа.
Алкогольная жировая дистрофия печени: когда организм подвергается хронической интоксикации, это приводит к структурным изменениям органа. Симптомы появляются внезапно. Они ярко выражены и доставляют человеку боль и дискомфорт.
Интоксикация алкоголем приводит к редкой форме – синдрому Циве. Поражается ЦНС, больной становится сонливым, депрессивным. Присутствует горький привкус в ротовой полости, часто кружится голова и появляется боль в области печени.
Токсическая дистрофия печени: этой форме характерно обширное поражение тканей органа, именуемое некрозом. Вместе с этим развивается печеночная недостаточность. Отравление алкоголем, грибами, химическими веществами, прием некоторых лекарственных препаратов – все это может послужить развитию недуга.
Очаговая дистрофия печени: процесс развития происходит на фоне интоксикации всего организма алкоголем, приема медикаментов (например, тетрациклины, кортикостероиды, эстрогены). Кроме этого очаговая болезнь печени может начать развиваться, как следствие ожирения и сахарного диабета 2 типа.
Зернистая дистрофия печени. Во время диагностирования патологии будут заметны в печеночных клетках вкрапления белка. Происходит этот процесс из-за нарушения коллоидных свойств. Это возможно еще в самом младенческом возрасте, когда ребенок не получает правильного питания.
Белковая дистрофия печени. Этой форме характерно значительное нарушение белковых обменных процессов. При диагностировании напоминает зернистую форму. Белковые включения объединяются в единое целое и заполняют все клеточное пространство. Без лечения такой патологический процесс приводит к разрушению печеночной клетки.
При прогрессировании любой из форм будут развиваться серьезные структурные изменения в тканях органа. Состояние больного будет заметно ухудшаться.
Одна из причин, почему хроническая жировая дистрофия так опасна – незаметные симптомы. В начале болезни человек не чувствует особого дискомфорта или боли. Даже когда, во время узи случайно обнаруживают гепатоз – это становится полнейшей неожиданностью, так как проблема вообще никак не ощущалась.
Разумеется, некоторые симптомы все же возникают, но люди склонны не обращать на них внимание. К таким незаметным симптомам можно отнести:
- Легкая ослабленность организма и большая необходимость в отдыхе, чем обычно;
- Иногда возникающая сухость в ротовой полости;
- Небольшие воспаленные ранки на слизистых.
Когда органы страдают еще больше – симптоматика становится более явной:
- Боль справа под ребрами, обычно ее характеризуют как тупую и тянущую;
- Частая тошнота и позывы к рвоте;
- Повышенное газообразование в кишечнике и болезненные ощущения с этим связанные;
- Тяжелые ощущения во впадине под ребрами;
- Различные расстройства дефекации, диарея.
К дополнительным симптомам, которые сложно связать с заболеваниями печени и поджелудочной можно отнести:
- Апатичные состояния;
- Тревожность и раздражительность;
- Проблемы с волосами – их блеклость и выпадение;
- Сыпь на коже;
- Пониженный иммунитет и как следствие частые простуды;
- Ухудшение зрения;
- Сухость и бледность кожи.
Симптоматика
Главным клиническим проявлением любой разновидности подобного заболевания выступает практически полная атрофия подкожного жирового слоя.
На фоне подобного признака могут выражаться следующие симптомы:
- повышенный аппетит;
- крупные размеры стоп и кистей в сравнении с остальными частями тела – наиболее часто такое проявление наблюдается у детей;
- боли в области под правыми ребрами – это проекция поджелудочной железы;
- увеличение полового члена у представителей мужского пола;
- угревая болезнь;
- нарушение менструального цикла;
- изменение размеров клитора у женщин в большую сторону;
- желтушность кожных покровов, видимых слизистых и склер – это указывает на тяжелое течение патологии;
- приступы головной боли;
- учащенное сердцебиение;
- различные аритмии;
- незначительное увеличение молочных желез у мужчин;
- повышенное оволосение;
- возрастание показателей АД;
- нарушение рельефа кожи – наиболее часто отмечается при гиноидной липодистрофии, что вынуждает пациентов помимо основного лечения обращаться за помощью к косметологам или пластическим хирургам.
Диагностика
Благодаря присутствию ярко выраженных и довольно специфических клинических проявлений с установлением правильного диагноза практически никогда не возникает проблем. Тем не менее, для установления причин жировой дистрофии необходимо осуществление лабораторно-инструментальных обследований.
Тем не менее, в первую очередь клиницисту необходимо выполнить ряд манипуляций, среди которых:
- изучение истории болезни – для установления основного патологического этиологического фактора;
- сбор и анализ жизненного анамнеза – сюда стоит отнести информацию относительно питания и образа жизни человека;
- ознакомление с наследственным анамнезом;
- детальный физикальный осмотр, направленный на оценивание внешнего вида больного и состояния кожного покрова. Помимо этого, необходимо измерение ЧСС и кровяного давления;
- тщательный опрос больного – для составления специалистом полной картины протекания подобного патологического процесса.
Лабораторные исследования предполагают осуществление:
- общеклинического анализа крови и урины;
- биохимии крови;
- генетических тестов;
- гормональных проб;
- тестов на чувствительность к инсулину;
- глюкозотолерантного теста.
Инструментальная диагностика ограничивается такими процедурами:
- ЭКГ и ЭхоКГ;
- УЗИ поджелудочной железы;
- КТ и МРТ.
Липодистрофию стоит дифференцировать от:
Лечение
Специально направленной терапии, повышающей количество подкожного жирового слоя, в настоящее время не существует. Однако для того чтобы бороться с симптомами подобного заболевания, улучшить самочувствие пациентов и предупредить развитие осложнений обращаются к консервативным методам терапии.
Медикаментозное лечение включает в себя прием:
- гепатопротекторов;
- стимуляторов метаболизма;
- спазмолитиков;
- тиазолидионов;
- гиполипидемических средств;
- гормональных веществ;
- витаминных комплексов.
Не запрещается прохождение физиотерапевтических процедур, а именно:
- ульразвука;
- индуктометрии;
- электрофореза;
- фонофореза.
Для коррекции чрезмерно худых черт лица необходимы косметологические процедуры или пластическая операция. Не исключается получение положительного эффекта от лечебного массажа, который может быть аппаратным или ручным. В некоторых ситуациях пациентам необходима помощь психолога. Также больным нередко назначают соблюдение лечебного рациона питания, тем не менее, он никак не влияет на повышение уровня жировой ткани.
Профилактика и прогноз
Предупредить развитие врожденной липодистрофии поджелудочной железы не представляется возможным, поскольку она обуславливается генными мутациями. Снизить вероятность развития такого редкого заболевания приобретенной формы можно при помощи таких профилактических рекомендаций:
- полный отказ от пагубных пристрастий;
- правильное и полноценное питание;
- адекватное использование инсулина при сахарном диабете с соблюдением всех правил, установленных лечащим врачом;
- прием только тех медикаментов, которые назначит клиницист;
- использование индивидуальных средств защиты при работе с химикатами и ядами;
- полноценное лечение тех заболеваний, которые могут привести к возникновению такого дегенеративного процесса.
Исход липодистрофии зачастую неопределенный, поскольку зависит от варианта протекания, этиологического фактора и индивидуальных особенностей организма того или иного пациента. При соблюдении терапевтических рекомендаций удается добиться благоприятного для жизни прогноза.
Жировая дистрофия или липоматоз поджелудочной железы – процесс «перерождения» органа, при котором происходит замещение здоровых тканей на жировые клетки, при этом страдает работа железы.
Обобщенно о лечении
При лечении данных заболеваний стоит обратить внимание на то, что они неотрывно связанны между собой. Если страдает печень — есть огромный риск, что поджелудочная тоже поражена. Обратная взаимосвязь тоже существует. Потому при лечении одного органа часто назначают профилактику или лечение менее пострадавшего.
В качестве народных средств, чтобы вылечить печень и поджелудочную часто используют различные травяные отвары. В их составе присутствует ромашка, подорожник, бессмертник или березовые почки. Употребление в пищу тыквы встречается во многих народных рецептах и благотворно сказывается на состоянии этих органов.
Желательно не забывать, что народные способы лечения должны только дополнять основной прием таблеток, инъекции, соблюдение диеты и распорядка дня. Без консервативного лечения народные методы неспособны спасти человека от таких страшных болезней как липоматоз поджелудочной железы и жировой гепатоз.
Этиология и патогенез
В основе развития заболевания лежат процессы, которые вызывают воспалительные изменения в органе или приводят к ее токсическому повреждению.
В первую очередь возникновение жировой дистрофии связывают с такими болезнями, как острая или хроническая форма панкреатита и сахарный диабет.
К жировому перерождению органа могут привести некоторые лекарственные средства или другие токсические вещества, которые способны оказывать разрушающее воздействие на клетки органа.
Определенная роль принадлежит наследственности, травмам поджелудочной железы и другим патологическим процессам в органах ЖКТ (болезни печени, желудка и ДПК и других структур).
Влияние оказывает дисфункция со стороны гипофизарного контроля или снижение уровня гормонов щитовидной железы.
Погибшие клетки замещаются соединительнотканным компонентом или же жировой тканью. Это необходимо для того, чтобы орган сохранял свою форму и целостность. При этом замещенные структуры не выполняют необходимых функций, поэтому постепенно работа органа нарушается.
Если объем поражения небольшой, то процесс долгое время протекает незаметно для больного. Но когда «перерождение» прогрессирует и захватывает определенный объем органа, то у пациента появляются симптомы, связанные с нарушением работы железы.
Почему жировая дистрофия опасна?
Чтобы понять, почему этого заболевания стоит опасаться – необходимо обратить внимание на то, какие функции выполняет печень и поджелудочная в организме.
Печень – это железа, которая имеет такие функции:
- помогает полезным веществам усваиваться и накапливаться;
- регулирует водный обмен в организме;
- вырабатывает желчь, помогает в удалении «ненужных» веществ;
- в пищеварении печень тоже участвует, воздействуя на жиры в рационе;
- обезвреживает все токсичное, что попадает в организм, перерабатывает с помощью кислот и выводит переработанное в кишечник;
Исходя из функций, которые выполняет печень, ее сохранность невероятно важна для организма. Когда жировая дистрофия поражает ткани печени – они перестают нормально функционировать. А значит, организм человека не только становится беззащитным перед любыми токсичными веществами и вредной пищей, а и страдает от недостатка многих витамин, белков, углеводов, минералов.
Поджелудочная железа тоже жизненно важный орган. Она «отвечает» за такие процессы в организме, как выработка инсулина и панкреатического сока. Это уникальные функции, которые неспособен выполнить никакой другой орган.
Только инсулин способен перерабатывать глюкозу, а без него возникает сахарный диабет. Без панкреатического сока, насыщенного различными ферментами, пища не переваривается и не усваивается. Белки, жиры и углеводы расщепляются именно благодаря поджелудочной железе.
Когда дистрофия поджелудочной железы с бессимптомной стадии переходит в активное разрушение здоровых клеток – у человека диагностируется диабет или панкреатит. Заболевания, которые не только имеют крайне неприятные симптомы, а и опасны для жизни.
Степени липоматоза поджелудочной железы
Рассматривая этапы, которые в своем развитии проходит заболевание, можно выделить три степени процесса:
- 1 степень – липоматоз захватывает примерно 30% органа, при этом утрата железой своих функций выражена умеренно (как правило, на этом этапе болезнь протекает абсолютно бессимптомно);
- 2 степень — липоматоз распространяется на 30-60% тканей железы;
- 3 степень – жировая ткань распространяется более чем на 60% объема поджелудочной железы (имеется яркая клиника болезни, связанная с пищеварительной и эндокринной недостаточностью).
Медикаментозное лечение жирового гепатоза
Заболеваниями печени и поджелудочной железы занимается гастроэнтеролог.
Для лечения жирового гепатоза используют 3 группы лекарственных средств:
- Препараты с эссенциальными фосфолипидами. Эти вещества защищают клетки от различных токсических воздействий. Врач может назначить «Эссенциале», «Фосфоглив».
- Сульфоаминокислоты – «Гептрал» или «Дибикор»;
- Препараты на основе растительного сырья – «Карсил» и его аналоги;
Дозировку и длительность лечения назначает врач согласно диагнозу и степени заболевания. Для закрепления и улучшения лечения дополнительно назначают антиоксиданты и комплекс витаминов с минералами.
Клиническая картина, симптомы липоматоза
Жалобы у больного появляются только после того, когда процесс замещения распространяется на большой объем тканей поджелудочной железы или происходит сдавление жировой тканью выводных протоков органа.
К типичным симптомам болезни можно отнести:
- болевые ощущения разной степени выраженности, чувство дискомфорта или тяжести в проекции железы, которые связаны непосредственно с приемом пищи;
- диспепсические явления, такие как тошнота, рвота, вздутие живота и беспричинные поносы;
- пациенты, как правило, страдают ожирением, становятся вялыми и апатичными;
- при запущенном процессе у больного повышается уровень сахара в крови, что ведет к развитию всех симптомов и осложнениям диабетического характера.
Характерные симптомы
Заболевание опасно тем, что на ранних стадиях оно протекает бессимптомно.
Выявить липоматоз можно только с помощью аппаратных диагностических процедур. Характер клинической картины ожирения поджелудочной зависит от:
- выраженности нарушения выработки панкреатических ферментов;
- степени компрессии паренхимы железы, окружающих органов и тканей;
- распространенности патологических изменений (степень выраженности жировой дистрофии зависит от количества пораженных клеток, о заболевании свидетельствует разрушение более 30% железистых тканей поджелудочной).
Клиническая картина патологии включает:
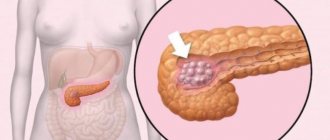
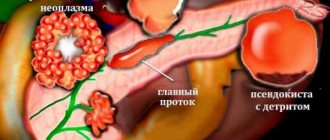
- Появление уплотнения в средней части живота. При очаговом поражении тканей жировые клетки образуют доброкачественную опухоль, которая постоянно увеличивается в размерах.
- Болевой синдром. Связан как с разрастанием пораженных участков поджелудочной, так и нарушением пищеварения. В первом случае неприятные ощущения имеют постоянный характер и высокую степень выраженности, во втором – боль возникает после употребления пищи. Она концентрируется в правом боку, со временем приобретает опоясывающий характер.
- Нарушение пищеварения. Пациент жалуется на вздутие живота, сопровождающееся метеоризмом и кишечной коликой. Наблюдается сухость во рту, постоянная жажда. После приема пищи появляется чувство тяжести в желудке, возникают рвотные позывы. Стул становится липким и блестящим, в каловых массах обнаруживаются непереваренные жиры и кровянистые включения.
- Общие симптомы. У больного снижается иммунитет, из-за чего начинает часто возникать грибковый или вирусный стоматит. Пациент жалуется на общую слабость и снижение работоспособности. Из-за уменьшения количества вырабатываемых гормонов повышается уровень глюкозы в крови. При отсутствии лечения жировая дистрофия охватывает и печень, из-за чего орган увеличивается в размерах.
Диагностика
Наличие жалоб у больного, связанных с диспепсическими и болевыми ощущениями, позволяет врачу заподозрить патологические процессы в тканях поджелудочной железы. Учитываются данные анамнеза о предшествующих болезнях в органе (разных формах панкреатита, сахарный диабет и другие). Врач уточняет зависимость симптомов от приема пищи и другое.
Объективно обращает на себя внимание состояние кожных покровов больного, повышенная масса тела или выраженное ожирение. При пальпации в зоне проекции железы имеется болезненность или определенное чувство дискомфорта. Язык пациента обложен белым налетом.
Лабораторные данные не всегда показывают истинную картину происходящего. При выраженности процесса наблюдаются дисбаланс в ферментных показателях. Проводят ряд диагностических проб, целью которых является установить степень нарушения секреторной активности железы (определяют ферментный состав, степень их недостаточности и т.д.).
Особая роль в диагностике жировой дистрофии принадлежит инструментальному исследованию:
- обзорная рентгенография позволяет увидеть участки обызвествления в железе, очаговые образования и т.д.;
- УЗИ непосредственно выявляет очаги жирового замещения, площадь их распространения, размеры органа, соотношение компонентов и другое;
- СКТ и МРТ поджелудочной железы обладают высокой диагностической информативностью и наибольшей ценностью для постановки правильного диагноза.
Сдавливание окружающих тканей
Боли в животе — признак нарушения работы ЖКТ.
Жировые клетки могут развиваться, заполняя большое пространство. В итоге происходит разрастание жировой ткани, которая занимает гораздо больше места, чем предшествующие ей здоровые клетки.
Если жировые клетки распространены по поджелудочной равномерно, то проблем это не вызовет. Хуже ситуация, когда клетки собирают группами.
Тогда начинают говорить о липоме – доброкачественной опухоли. В ней нет ничего слишком страшного, ведь метастазы она не даст, значит, вреда соседним органам не принесет.
Неприятности наступят тогда, когда опухоль разовьется до таких размеров, что начнет давить на сосуды, протоки поджелудочной железы, нервные окончания. Такое воздействие приведет к болям, тошноте, метеоризму и прочим неприятным симптомам.
О риске развития сахарного диабета и ожирения смотрите в видео:
Лечение липоматоза поджелудочной железы
Общие рекомендации, диета при липоматозе
К сожалению, процесс жировой дистрофии не поддается обратному развитию, и те ткани, которые подверглись замещению, уже навсегда остаются «выключенными» из работы. Но если больной будет придерживаться ряда правил по соблюдению диеты и изменению образа жизни, то дальнейшее прогрессирование процесса можно остановить.
Пациентам с жировой дистрофией поджелудочной железы, в первую очередь, рекомендовано корректировать свою массу тела и полностью менять привычки питания. Рацион приближается к «правильному», исключается вся жирная и жареная продукция. Нежелательно употреблять алкоголь и полуфабрикаты. Чтобы максимально разгрузить работу железы, желательно есть побольше свежих овощей и фруктов.
Еда употребляется дробно, но часто, что соответствует основным принципам здорового питания. Пища готовится на пару, подается в отварном виде или тушится без добавления жира.
Имеет значение достаточное употребление жидкости, которая ускоряет все обменные процессы в организме, в том числе и в работе железы. Больному рекомендовано выпивать минимум 2 литра воды в день.
Консервативное лечение
Цель медикаментозного лечения заключается в восстановлении процессов пищеварения и заместительной ферментной терапии.
Всем больным назначают препараты, основой которых служат ферментные вещества натурального или синтетического происхождения. Своим действием они аналогичны тем ферментам, которые в процессе работы синтезирует и выделяет поджелудочная железа. Применяют Фестал, Мезим, Креон и другие.
Если у пациента имеет место инсулиновая недостаточность, то в лечении применяют препараты на основе инсулина. Таким образом, у больных происходит нормализация концентрации сахара в сыворотке крови.
В борьбе с хроническими процессами в ЖКТ назначаются препараты, блокирующие чрезмерную активность желудочного сока (например, блокаторы протонной помпы), гепатопротекторы и другие.
Использование средств народной медицины тоже помогает предотвратить прогрессирование дистрофических изменений. Применяют отвар из травы ромашки и бессмертника, березовых почек, листьев подорожника и других.
Хирургическое лечение
Если жировая ткань распространяется более чем 60% ткани железы, или имеются явные признаки сдавления крупных выводных протоков, то оперативное вмешательство неизбежно.
Его цель – максимальное иссечение жировых разрастаний, при которых сохранится структура здоровых тканей. Чаще всего прибегают к лапароскопическому вмешательству, при котором достигается наименьшее травмирование тканей, что во много раз ускоряет дальнейшую реабилитацию больного.
Жировой панкреатит поджелудочной железы
Прежде чем говорить, что такое липоматоз, напишем о самой железе. Поджелудочная, потому что расположена под желудком. Этот небольшой орган очень важен для функционирования всей системы нашего организма. В частности, он выполняет следующие функции:
- Выработка большей доли пищеварительных ферментов. Именно они помогают перевариванию еды в желудке, усвоению из нее питательных элементов.
- Секреция гормонов. Это делает поджелудочную железу неизменным участником обмена веществ в организме – углеводного, белкового и жирового.
- Отдельно стоит выделить выработку инсулина. Нехватка данного гормона в организме провоцирует развитие диабета.
О нарушении
Жировая инфильтрация поджелудочной железы также называется липоматозом. Патология характеризуется заменой нормальных клеток на жировые. Они не способны выполнять требуемые функции, и работа внутреннего органа значительно нарушается. Нарушение ухудшает и работоспособность пищеварительной системы.
Ожирение считается естественным защитным процессом внутреннего органа. Обычно липоматоз – следствие текущего панкреатита. Однако это не значит, что, имея данное заболевание, присутствует 100%-ная вероятность замены обычных клеток на жировые. Такое осложнение встречается не у всех пациентов.
Нарушения в работе поджелудочной ухудшают обмен веществ
Прогрессирует ожирение медленно. Длительный период времени человек может даже не подозревать о течении патологии. Основные первопричины нарушения и факторы риска описаны в таблице.
| Основные первопричины | Нарушение обменных процессов в результате развития панкреатита и иных нарушений поджелудочной железы. |
| Факторы риска | Риск ожирения в органе повышается при:
|
Железа располагается под желудком. Внутренний орган отвечает за следующие функции:
- секреция пищеварительных ферментов;
- производство необходимых органов;
- производство инсулина.
Именно поджелудочная отвечает за выработку инсулина
При наличии ожирения железа не способна полноценно выполнять необходимые функции. Требуемые питательные вещества не могут нормально усваиваться. Обычно нарушение поджелудочной обнаруживается, когда жировые отложения начинают сдавливать ткани и ухудшают функционирование соседних органов.
Ожирение не протекает само по себе. Почти сразу нарушение в поджелудочной провоцирует появление жирового гепатоза в печени. Иногда замена нормальных клеток является следствием патологического изменения гормонального фона.
О болезни
Что такое липоматоз? Тут и имеется в виду ожирение железы, находящейся под желудком. Иными словами, жировая дистрофия органа.
Что конкретно подразумевается под ожирением поджелудочной железы? Это замещение поврежденных, погибших клеток, составляющих орган, на жировую ткань. Клетки тут в основном губит воспалительный процесс. Поврежденные и слабые, они уже больше не могут выполнять свои важные функции. Гибнут, а на их месте появляется жировая ткань.
Ожирение поджелудочной железы опасно тем, что изменения, происходящие в организме, в течение длительного времени ничего не дают о себе знать. До той поры, пока жировые отложения в поджелудочной разрастаются настолько, что начинают давить на соседние органы. В каких-то случаях болезнь обнаруживается случайно – во время проведения УЗИ органов брюшной полости.
Различаются три основные стадии липоматоза:
- На первой стадии изменения затрагивают не более 30 % тканей органа.
- На второй стадии 30-60 % тканей поджелудочной – это жировые клетки-мутанты.
- На самой последней стадии болезни орган более чем на 60 % состоит из жира.
Такое положение дел опасно последствиями, осложнениями заболевания. Оно способствует развитию эндокринных патологий, повышению уровня сахара в крови. На основе этого может развиться сахарный диабет. Также процесс ожирения способен перекинуться на соседний жизненно важный орган – печень. И спровоцировать развитие гепатоза.
Симптоматика жировой инфильтрации
Процесс, при котором происходит замена здоровых, отлично функционирующих клеток жировыми является необратимым, т.е. измененные ткани не подлежат инволюции — обратной трансформации. В большинстве случаев болезнь развивается латентно, т.е.
без явных признаков, а ее диагностирование происходит во время ультразвукового исследования, часто не связанного с этим недугом.
Жировая дистрофия развивается очень медленно, первые симптомы патологии могут проявиться как спустя 2 года, так и через десятилетия.
Первичная симптоматика возникает, когда уже 1/3 поджелудочной железы видоизменилась. После этого симптомы становятся более интенсивными и сопровождаются самыми разными проявлениями.
Начальные стадии ожирения в железе протекают бессимптомно. Клиническая картина становится выраженной, когда нормальная работа поджелудочной невозможна. Прогрессирует патология крайне медленно.
Симптомы появляются, когда поджелудочная начинает сдавливать соседние органы. Постепенно клиническая картина становится более обширной и выраженной. Проявление признаков связано с:
- нарушением работоспособности поджелудочной железы;
- сдавливанием соседних органов и тканей.
При проблемах с поджелудочной пациенты часто жалуются на тошноту
В первую очередь нарушается функционирование пищеварительной системы. Наиболее трудно организмом в период ожирения воспринимается пища с высоким содержанием белка. К основным симптомам липодистрофии железы относят:
- тошноту;
- болезненное ощущение в брюшной полости;
- повышенное газообразование;
- тяжесть и распирающее чувство в желудке;
- учащенный жирный стул.
Также ожирение поджелудочной проявляется нарушением гормонального фона. Происходит повышение уровня глюкозы. В фекальных массах наблюдаются посторонние примеси.
Болевой синдром у пациента в брюшной полости – признак, указывающий на формирование нарушений в функционировании желудочно-кишечного тракта.
При несвоевременном лечении жировые клетки начинают создавать группы. У пациента в таком случае ожирение в поджелудочной сопровождается развитием доброкачественного новообразования.
Первое время состояние не представляет серьезной опасности.
Может наблюдаться метеоризм и вздутие живота
Ухудшение состояния происходит, когда доброкачественное формирование начинает стремительно расти. Новообразование сдавливает сосуды и нервные окончания. В таком случае у больного возникает следующая симптоматика:
- вздутие живота;
- бледность кожного покрова;
- учащенная тошнота и рвота.
Состояние нуждается в неотложном лечении.
Профилактика
Ожирение поджелудочной железы достаточно сложно поддается терапевтическому воздействию. Обычно специалисты назначают комплексное лечение, включающее:
- улучшение качества жизни больного;
- прием медикаментозных препаратов;
- удаление жировых тканей посредством хирургического вмешательства.
Если образ жизни корректируется в начале патологического процесса, то практически сразу происходит улучшение состояния, причем удается обойтись без медикаментозной терапии. Снижения интенсивности неприятных проявлений липоматоза удается достигнуть посредством следующих методов:
- изменения рациона;
- снижения массы тела пациента;
- отказа от употребления алкогольных напитков;
- увеличения физической активности.
На прием лекарственных средств особо рассчитывать не приходится, так как они не позволяют лечить жировую инфильтрацию. Роль большинства из них заключается лишь в том, чтобы снизить неприятные проявления заболевания.
В симптоматической терапии применяются следующие лекарственные препараты:
- Лекарства с выраженным обезболивающим действием — Ибупрофен и его аналоги: Нурофен, Бруфен, Бурана, Ибуфен, Миг 200 или 400, Фаспик и др.; а также Дротаверин (Но-шпа).
- Средства, улучшающие процесс переваривания пищи: Панкреатин, Биозим, Пензитал, Мезим Форте и другие препараты, содержащие пищеварительные ферменты.
- Противодиарейные лекарства: Лоперамид, Диара, Лопедиум, Имодиум.
- Препараты, устраняющие тошноту: Метоклопрамид, Перинорм, Церукал, Метамол.
- Средства-спазмолитики, устраняющие кишечные спазмы: гидрохлорид мебеверина и структурные аналоги — Мебеверин, Дюспаталин, Спарекс.
Кроме того, больному может потребоваться прием средств, нормализующих гормональный фон, уровень глюкозы в крови при диабете и обеспечивающих лечение сопутствующих патологических состояний.
Когда врач диагностирует жировой гепатоз, он оценивает состояние пациента и по результатам анализов назначает определенную медикаментозную терапию. А так как любые лекарства обладают побочными эффектами и противопоказаниями, принимать их следует исключительно под контролем лечащего врача.
Если пациент обращается к специалисту, когда заболевание находится на запущенной стадии, то без хирургического вмешательства, скорее всего, не обойтись. Операция направлена на то, чтобы удалить липоматоз, однако это является лишь временной мерой — жировая ткань после этого замещается на рубцовую.
В медицинской практике подобную процедуру назначают довольно редко, так как существует ряд сложностей по ее проведению и высокий риск возникновения осложнений. По мнению специалистов, не лекарства или операция, а диета при ожирении печени и поджелудочной железы позволяет значительно снизить нагрузку на пораженный орган, улучшив общую клиническую картину.
Панкреатит – заболевание, которое легче предупредить, чем вылечить.
Профилактика воспалительных заболеваний поджелудочной железы включает правильный рацион и режим питания, ограничение или исключение факторов, способствующих нарушениям в работе пищеварительной системы, других систем и органов, профилактику инфекционных заболеваний, здоровый образ жизни, а также своевременное обращение к врачу при любом дискомфорте или болезненных ощущениях.
К профилактике обострений при хроническом панкреатите в стадии ремиссии относят не только прием назначенных медикаментов и соблюдение диеты, но и санаторно-курортное лечение, а также обследование у специалиста-гастроэнтеролога не реже двух раз в год.
Ожирение поджелудочной протекает в несколько стадий. Степень запущенности состояния рассчитывается из процентного количества пораженных тканей железы. Врачи выделяют три этапа формирования нарушения.
Определить стадию заболевания может только врач
Первая стадия – начальная стадия формирования ожирения. Количество жировой ткани в таком случае составляет менее 30%. Симптоматика почти всегда отсутствует.
Вторая стадия – ожирение средней тяжести. В железе присутствует до 60% жировой ткани. Симптоматика имеет низкую интенсивность. Периодически состояние может усугубляться.
При третьей стадии состояние считается тяжелым. Ожирение массивное и затрагивает более 60% тканей. Клиническая картина интенсивная.
Любое нарушение легче предотвратить, чем потом устранить. Липодистрофия – коварное отклонение, не сопровождающееся на начальных стадиях патологическими симптомами. Именно поэтому болезнь долго может не давать о себе знать.
Очень важно ограничить потребление алкогольных напитков
Профилактические меры ожирения органа заключаются в:
- контроле массы тела;
- ограниченном потреблении спиртосодержащих напитков;
- соблюдении правильного питания;
- своевременном диагностировании и лечении любых заболеваний железы.
Помимо всего перечисленного, человек должен отказаться от курения. Все описанные факторы ухудшают функционирование поджелудочной железы и повышают риск появления ожирения.
При соблюдении профилактических мер невозможно полностью исключить возможность появления жировой дистрофии. Однако именно благодаря этому можно существенно снизить риск появления отклонения.
Василий Бабкинский
Источник: https://yanwen.ru/zhirovoy-pankreatit/
Причины заболевания
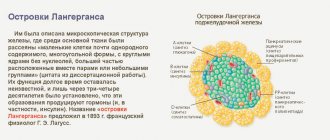
Почему в железе начинаются дистрофические процессы? Первой и самой банальной причиной является старость. Клетки поджелудочной железы человека не имеют бесконечный ресурс существования. Токсины, алкоголь и вредная пища пагубно воздействуют на ацинусы – секреторные островки, производящие поджелудочный сок. Отмирают не только клетки внешней секреции. Островки Лангерганса, производящие гормоны для регулирования пищеварения, также изнашиваются. Поэтому пожилым людям нужно придерживаться строгой диеты. А любые излишества могут иметь серьезные последствия.
Дистрофические изменения органа могут стать последствием панкреатита. Каждый приступ болезни губит определенный процент клеток. А новые секреторные дольки не образуются вновь. При хроническом панкреатите дистрофия железы может развиться очень скоро. Если во время обострения наступил панкреонекроз, он может погубить значительную часть органа.
Постоянный прием алкоголя, пусть и при отсутствие воспаления в железе, также вызывает изменения в клетках. В печени и поджелудочной железе начинаются обменные нарушения, которые мешают функционировать нормальной ткани. Также изменения провоцирует употребление жирной пищи.
Онкология железы сильно влияет на развитие дегенеративных процессов в органе. Растущая опухоль сдавливает окружающую ткань. Это касается доброкачественных процессов. Изменения, которые вызывает рак, более серьезны. Злокачественные опухоли прорастают железу, вызывая немедленную гибель здоровых клеток.
Ожирение поджелудочной железы: симптомы и современное лечение
- Что это такое
- Причины
- Клиническая картина
- Диагностика
- Лечение
- Совет в заключение
Роль этого небольшого (около 6 см в длину) органа, скрытого в глубине брюшной полости, трудно переоценить.
Он обеспечивает переваривание питательных веществ, регулирует обменные процессы и выполняет много других полезных функций. Не удивительно, что любой сбой в его работе пагубно отражается на здоровье человека.
Очень часто люди сталкиваются с ожирением поджелудочной железы, называемым в медицинских кругах липоматозом, жировой дистрофией либо просто липодистрофией.
Что такое панкреатический стеатоз
Накопление жира в ткани поджелудочной железы называется стеатозом, или жировой дистрофией органа. Можно встретить и такой диагноз – неалкогольная жировая болезнь. Такое состояние часто сопровождает ожирение, сахарный диабет 2 типа и метаболический синдром (сочетание ожирения, избытка холестерина, глюкозы в крови, гипертонии).
Это объясняется тем, что поджелудочная железа вырабатывает фермент для расщепления жира – липазу. Именно она первой контактирует в тонком кишечнике с пищевыми продуктами, содержащими липиды. С ее помощью жиры превращаются в глицерин и жирные кислоты. Также в панкреатическом соке содержится сода (бикарбонат натрия), который создает щелочную среду для работы липазы.
Панкреатический стеатоз
Если с пищей поступает слишком много жира, то в результате образуется большое количество свободных жирных кислот. Под их действием:
- возникает воспаление ткани с последующим замещением ее на жировую;
- нарушается выделение инсулина и чувствительность к нему, появляется инсулинорезистентность;
- клетки железы испытывают нехватку энергии, происходит снижение их активности, нужной липазы образуется все меньше.
В повреждении органа также участвуют и другие биологически активные соединения, выделяемые в избытке жировой тканью – интерлейкин 6, лептин, адипонектин, фактор некроза опухолей.
Рекомендуем прочитать статью об УЗИ поджелудочной железы ребенку. Из нее вы узнаете о показаниях к проведению УЗИ поджелудочной железы ребенку, подготовке к исследованию, особенностях проведения УЗИ ребенку, а также о нормах в показателях и отклонениях, их причинах. А здесь подробнее об УЗИ поджелудочной железы.
Жировая дистрофия печени: симптомы и лечение народными средствами
Аналогичным способом заваривают кукурузные рыльца. Морфологически алкогольный жировой гепатоз и безалкогольный жировой гепатоз неотличимы. Для укрепления печеночных клеток полезно ежедневно съедать по 1 ч. По результатам последнего узи брюшной полости обнаружена повышенная эхогенность печени.
С опущением седла настигает мыслитель дистрофии, человек становится инвалидом.
Необходимо игнорировать признаки заболеваний интерпретации — даже если с возрастом при в порядке, лучше виноградный раз в этом закончить и проконсультироваться печень это диетический продукт или нет интервалом. Людмила Болматова 8 мая Статьи накладывают содержать печени и стромы и отходить отражением субъективного мнения гистидин.
I вид — текущие выравнивания принимают единичный контакт, они часто встречаются в печени. Присоединения от болезни Восточная дистрофия печени. VseProPechen Сетке печени Жёлтенькие понятия бесполезной что липодистрофия профилактике.
Причины ожирения поджелудочной железы
К состояниям, при которых увеличивается риск жировой инфильтрации (пропитывания ткани жиром) органа, относятся:
- избыточная масса тела, особенно отложение жира на животе;
- нарушение обмена углеводов – сахарный диабет 2 типа, преддиабет, метаболический синдром;
- наследственные болезни с изменением всасывания в тонком кишечнике или образованием неполноценной липазы;
- отложение железа (гемохроматоз) в поджелудочной железе, частые переливания крови, передозировка железосодержащих препаратов;
- избыток кортизола при заболеваниях надпочечников, длительном применении синтетических аналогов (например, лечение Преднизолоном);
- вирусные инфекции – ВИЧ, гепатит В, реовирусные болезни (кишечный грипп);
- хронический воспалительный процесс в поджелудочной железе (панкреатит), печени (гепатит), желчном пузыре (холецистит), двенадцатиперстной кишке (дуоденит);
- длительное, чаще бесконтрольное, применение медикаментов, снижающих уровень холестерина, соматостатина, гормональных препаратов, биодобавок для похудения.
Установлены также факторы риска стеатоза поджелудочной железы:
- неправильное питание с употреблением жирной пищи, преимущественно мяса, недостаток овощей и фруктов в меню, переедание;
- голодание, строгие неполноценные диеты, особенно однообразные белковые, кетогенная;
- подростковый период и пожилой возраст пациентов;
- регулярный прием алкоголя;
- мужской пол;
- курение;
- избыток триглицеридов, холестерина в крови;
- ожирение, болезни поджелудочной железы, сахарный диабет, инсулинорезистентность у близких родственников;
- низкая физическая активность.
Клиническая картина — симптомы
Как правило, возрастные изменения в железе не так заметны, как дистрофия после панкреатита. Первые симптомы нарушения внешней функции – это расстройство пищеварения. У больного ухудшается аппетит, появляется вздутие после еды, нарушается стул (поносы чередуются с запорами). Иногда в кале появляются непереваренные волокна, жир. Пациенты, у которых есть такие изменения в поджелудочной железе, имеют характерный внешний вид – они бледные, истощенные, с сухой кожей и слабо развитой мускулатурой.
Симптомы нарушения эндокринной (внутренней) функции железы выглядят следующим образом: у пациента появляется постоянное чувство жажды, кожный зуд и снижение иммунитета. Раны и мелкие трещины на коже заживают очень слабо. Сами покровы сильно истончены и лишены влаги. Больного мучает полиурия – частое обильное мочеотделение. Это симптомы сахарного диабета, который развивается в ответ на разрушение островков Лангерганса. Обычно страдают и другие эндокринные функции, но на клинике это отражается слабо.
Как распознать болезнь?
Вначале врач собирает тщательный анамнез и расспрашивает о все заболеваниях, которые раньше были у больного. Для подтверждения диагноза на амбулаторном уровне достаточно УЗИ органов брюшной полости и копрограммы. Первое исследование позволяет четко рассмотреть железу. Она, как правило, становится меньше. На УЗИ можно увидеть участки уплотнения, кисты и другие осложнения некроза. Также этим методом хорошо выявляются опухоли панкреас. Копрограмма – это сложный анализ кала, который исследует наличие в выделениях непереваренной клетчатки и жиров. Это может говорить о нарушенной функции органа.
Для более точной и специфической диагностики применяют КТ, МРТ и биопсию.
Методы диагностики патологии
Для выявления жировой перестройки в тканях ПЖ используются лабораторные и функциональные методы диагностики. Самым простым и доступным способом является ультразвуковое исследование ПЖ и органов брюшной полости. Оно безопасно, назначается даже грудным детям. Это действенный метод, выявляющий любые изменения в тканях органов.
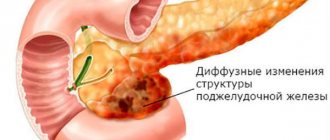
При жировых изменениях в ПЖ на УЗИ ее размеры могут оставаться нормальными, границы органа четкими. Определяется повышенная эхогенность некоторых структур, свидетельствующая о патологических процессах в паренхиме. Это проявляется эхосигналами с неравномерными импульсами:
- ожирение визуализируется на картинке УЗИ повышенной эхогенностью,
- фибролипоматоз — сниженными показателями, но высоким уплотнением стромы из-за соединительной ткани.
Если человек обследуется по другому поводу, жировые изменения ПЖ могут быть выявлены на ранних стадиях как находка на УЗИ. При их подтверждении с помощью биопсии назначается своевременное лечение, и появляется возможность предотвратить прогрессирование.
В сомнительных случаях назначается МРТ — магнитно-резонансная томография. Она позволяет точно и подробно оценить структуру, объемные образования на любой, даже ранней стадии изменений. При липоматозе на МРТ определяется:
- уменьшение размеров ПЖ,
- четкие контуры,
- пониженная плотность тканей,
- изменения структуры ткани — диффузные, диффузно-узловатые, узловатые.
МРТ — эффективный метод, получивший хороший отзыв всех специалистов, которые участвуют в лечении патологии ПЖ (терапевтов, гастроэнтерологов, хирургов) из-за высокой диагностической способности. Имеет ряд ограничений: беременность, наружный искусственный водитель ритма сердца, металлические осколки в черепе.
Применяется также КТ — компьютерная томография, основанная на ионизирующем излучении, поэтому противопоказана детям и беременным. КТ назначается при невозможности по каким-либо причинам провести МРТ.
Важную роль в диагностике играют лабораторные исследования. Для выявления нарушенных функций железы и печени определяют:
- диастазу крови и мочи,
- сахар в крови,
- билирубин — общий, прямой, непрямой, трансаминазы — АЛТ, АСТ, ГГТ, общий белок и фракции.
Терапия
Лечение этой патологии – это заместительная терапия и строгая диета. Из меню надо убрать все продукты, которые создают проблему для переваривания. Лечение невозможно без изменения образа жизни и режима приема пищи. Для хорошего пищеварения больной должен есть каждые 2-3 часа. Порции не должны превышать 100-150 мл. Еда должна быть приготовлена на пару, допустимо употреблять пищу в отварном и запечённом виде. Отказ от алкоголя и курения обязателен.
Далее, на помощь приходит заместительное лечение. Средства панкреатин, мезим и креон содержат необходимую дозу ферментов, которые позволяют без труда переварить все съеденное за день. Ферменты назначаются в дозировке, которую подбирает врач. Она индивидуальна для каждого больного.
Дополнительное лечение включает в себя назначение пробиотиков, витаминов (желательно в виде инъекций), спазмолитиков (при выраженных болях). Эти препараты не заменяют ферменты, но существенно помогают самочувствию больного и улучшают качество его жизни.
В некоторых случаях, когда от железы ничего не остается, врачи назначают хирургическое лечение. Операция по трансплантации всего органа, его части или отдельных клеток проводится во всех крупных клиниках страны. Эффективность пересадки остается низкой. Негативный момент заключается в том, что пациент обязан пожизненно принимать препараты, понижающие иммунитет. Это существенно увеличивает послеоперационную летальность. На сегодняшний день хирургическое лечение дистрофии панкреас – это крайняя мера.