Основные правила питания при гастродуодените
Диета предполагает соблюдение определенных принципов питания:
- необходимо тщательно пережевывать твердую пищу – такой подход к приему пищи поможет пищеварительному тракту быстро переваривать ее;
- есть нужно пять-шесть раз в день через равные промежутки времени и порции при этом должны быть небольшие;
- еда не должна быть слишком горячей или слишком холодной;
- пища должна быть хорошо проварена или приготовлена на пару, жидкой или кашицеобразной консистенции.
При обострении заболевания обычная диета становится строже, а в период ремиссии снимаются некоторые ограничения в еде.
Также в период обострения из питания исключаются продукты, стимулирующие выделение желудочного сока;
По мере прохождения болей, начинается постепенное введение блюд, по своему составу приближенных к обычным физиологическим потребностям организма. Например, мясо можно есть в форме фрикаделек. Постепенно человек переходит на обычную не перетертую пищу. Позволяется съесть небольшой кусочек отварного нежирного мяса или небольшой кусочек отварной рыбы. Ограничения составляют свежие фрукты и овощи, так как они содержат много клетчатки.
Как это ни прискорбно, но симптомами, проявляющимися при гастродуодените, страдают не только люди постарше, они присущи и для детей. И количество детей, страдающих от этого недуга, с каждым годом увеличивается.
Основной причиной возникновения болезни является нарушение режима питания. В основном это питание всухомятку, переедание, еда наспех. Огромный соблазн кушать всевозможные сухарики, чипсы, орешки. А при приготовлении этих продуктов используется излишнее количество соли, что приводит к возникновению дефицита витаминов и микроэлементов в организме.
Симптомы
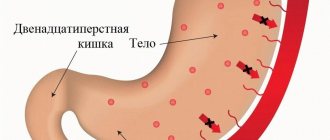
Гастроэнтерологи выделяют острую и хроническую формы. Острый эрозивный гастродуоденит по своим проявлениям «ближе» к простому острому гастриту, хронический – к язвенной болезни. Это значит, что симптомы напоминают проявления этих двух болезней.
Желудочно-кишечные проявления
Более характерны для острого эрозивного воспаления, проявления такие:
- боли возникают после употребления некачественной пищи или попадания токсинов в пищеварительный тракт;
- боли в верхней половине желудка и тошнота исключительно утром и в первой половине дня – по времени возникновения боли можно отличить гастродуоденит от язвы;
- боль возникает сразу после приема пищи или вскоре после него;
- изжога и кислая отрыжка после еды;
- периодическое вздутие живота;
- рвота с примесью мелких сгустков крови – выглядит как вкрапления кофе, поскольку кровь обработана соляной кислотой, кровь появляется при множественных эрозиях;
- кал черного цвета – примесь крови при многочисленных эрозиях;
- снижение аппетита – не обязательный признак;
- присоединение холецистита и панкреатита – бывает не у всех.
Острое воспаление возникает внезапно, формируясь в течение одних или двух суток. При обострении хронического процесса проявления выражены меньше, но боль, тошнота, рвота и расстройства стула бывают практически всегда.
Внекишечные проявления
Свойственны больше хроническому эрозивному гастродуодениту. Пациента беспокоят неясные симптомы, о болезни человек узнает после обследования. Беспокоят такие проявления:
- слабость, утомляемость;
- расстройства засыпания, уменьшение длительности сна, склонность к бессоннице;
- учащенное сердцебиение и головокружение из-за анемии, которая исподволь развивается от постоянных несильных кровотечений;
- астено-невротический симптом в виде головных болей, повышенной раздражительности, истощаемости, снижения трудоспособности.
Рекомендуем почитать:
Препараты H2-гистаминоблокаторов и их применение в гастроэнтерологии
Достаточно часто пациенты начинают подозревать хроническую болезнь пищеварительного канала только после того, как появляется черный кал. Необычный цвет экскрементов и общее ухудшение самочувствия подталкивает к посещению врача.
Что можно есть при гастродуодените
Для пациентов с таким диагнозом, как гастродуоденит, предусмотрена диета, обозначенная как стол № 1 (с повышенной кислотностью), диета №2 (с пониженной кислотностью) и диета № 5.
Стол № 5 нормализует работу печени и желчных протоков, способствует желчеотделению. При наличии сильных болей при гастродуодените в первую неделю, врач назначит вам питание с сильными ограничениями. В этот период полностью исключаются хлебобулочные изделия, сырые овощи и фрукты. Все блюда только в перетертом виде.
При гастродуодените с повышенной кислотностью желудочного сока, применяется рецептура стола № 1.
В данном случае нужно придерживаться таких правил:
- Приготовление блюд отварных, на пару и обязательно протертых. Запрещены жареные блюда и копченые продукты;
- Употребляемый белый хлеб не должен быть свежим. Лучше кушать сухарики. Печенье покупайте только галетное;
- Во время обострения разрешаются супы из хорошо разваренных, протертых круп и овощей (исключение делать для капусты). Из круп можно рисовую, гречневую, овсяную, манную. Вермишель выбирают мелкую. Можно употреблять в пищу картофельные, тыквенные, свекольные и морковные запеченные или отварные блюда. Ограничению подлежит зеленый горошек. Питание обязательно перетертое;
- Можно ввести в дневной рацион обезжиренные кисломолочные продукты, нежирный творог;
- Из напитков разрешаются некрепко заваренный чай и какао;
- Использование несоленого сливочного масла;
- Мясо выбирается нежирных сортов. Это могут быть говядина, телятина, кролик, курица (без кожицы), индейка. Рыба тоже должна быть нежирных сортов – судак, окунь, карп. Готовить мясо и рыбу рекомендовано на пару или в виде суфле;
- Фрукты и ягоды употреблять сырыми нельзя. Варите из них компоты, отвары, делайте желе, муссы.
Диагностика
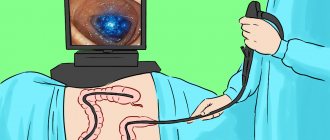
Установление диагноза выполняется после эндоскопического исследования – ФГДС, метод является ведущим. Визуализация дефектов слизистой, их расположения, глубины и количества позволяет четко разграничить простой катаральный гастрит, эрозивный гастродуоденит и язвенную болезнь.
Эндоскопические признаки:
- покраснение и отек слизистой;
- рыхлость слизистого слоя;
- кровоточивость, мелкие кровоизлияния;
- эрозии размером от 0,3 до 0,5 мм, покрытые серой пленкой.
Для гистологического исследования отбирается материал для биопсии в краевой зоне эрозии, забор производится максимально щадящим образом. Гистологическое исследование необходимо для морфологического изучения тканей, а также обнаружения хеликобактера.
Эндоскопия с последующим гистологическим изучением биоптата – надежный способ диагностики, не оставляющий никаких сомнений.
Все остальные методы обследования имеют вспомогательное значение по отношению к эндоскопии.
Используются такие:
- общий анализ крови – при длительном существовании эрозивного гастродуоденита есть признаки анемии в виде снижения уровня гемоглобина, количества эритроцитов и цветного показателя;
- полимеразная цепная реакция для обнаружения ДНК хеликобактера или дыхательный тест;
- ИФА сыворотки крови для обнаружения антител к хеликобактеру.
Рекомендуем почитать:
Язва 12-перстной кишки: как проявляется и лечится патология?
Диета при гастродуодените с пониженным уровнем кислотности
Для лечения указанного заболевания применяется диета № 2. В меню диеты входят сокогонные вещества, благодаря которым увеличивается количество желудочного сока. Кушать можно отварные, запеченные, тушенные, жаренные (без образования грубой корочки) блюда. Нельзя панировать в сухарях и муке. Перед употреблением продукты желательно измельчать.
Диета №2 разрешает употреблять:
- какао, кофе, чай с молоком;
- ягодные, овощные соки, разбавленные водой, отвар шиповника;
- белый и серый вчерашний хлеб, хлебобулочные изделия, печенья несдобных сортов, небольшой кусочек сухого бисквита;
- неострый сыр, молоко в составе напитков, кисломолочные продукты – сырки, творог, кефир, простоквашу;
- вареные мясо и рыба, заливное из них;
- вымоченную сельдь;
- тушеные овощи, овощную икру;
- сливочное масло, рафинированное растительное масло, топленое масло;
- супы на некрепком рыбном и мясном бульонах;
- крупяные полувязкие каши.
Нельзя употреблять в пищу:
- жаренные, обваленные в сухарях мясо, рыбу и другие изделия;
- соленья, копчености, маринады, различные консервы;
- изделия из свежего теплого сдобного теста;
- квас, холодные напитки;
- мороженое, шоколад, кондитерскую выпечку с кремом;
- кулинарный жир, сало;
- малину, красную смородину (из-за грубых зернышек), крыжовник (из-за грубой кожицы);
- лук, чеснок, редьку, огурцы, бобовые.
Разновидности, отличия острой и хронической форм
Эрозивно-язвенный гастродуоденит не всегда протекает одинаково. Степень выраженности признаков болезни зависит от её вида. Специалисты называют 3 формы патологии.
- Поверхностный гастродуоденит. Это самая лёгкая степень болезни. Слизистые желудка и двенадцатиперстной кишки повреждаются незначительно.
- Диффузный гастродуоденит. Объём поражения увеличивается. Язвы становятся глубже. Пациент жалуется на болезненные ощущения.
- Атрофический гастродуоденит. Самая опасная стадия болезни. Высок риск перерождения в злокачественную опухоль.
Болезнь может протекать в острой форме. Все симптомы при этом достаточно ярко выражены. Диагностика не вызывает трудностей. Хронический эрозивный гастродуоденит заподозрить сложнее. Патология может не проявляться в течение длительного времени.
Боль появится только в период обострения. При этом внутренние изменения не останавливаются и не замедляются. Слизистые продолжают разрушаться под воздействием негативных факторов.
Пример меню на один день
При гастродуодените с повышенной кислотностью меню на день может быть таким:
- Первый завтрак: перетертая овсяная каша, чай с молоком, кусочек подсушенного хлеба с маслом;
- Второй завтрак: сладкий фрукт. Например, яблоко;
- Обед: суп, приготовленный на овощном бульоне, яйцо, сваренное всмятку, стакан компота;
- Полдник: несколько небольших сухариков, чашка какао;
- Ужин: овощное рагу (приготовленное на пару), паровая куриная котлетка, стакан морковного сока;
- Часа за два до сна можно выпить стакан кефира.
При гастродуодените с пониженным уровнем кислотности меню на день может быть таким:
- Первый завтрак: взбитый творог с сахаром, сливками, стакан чая, несколько небольших сухариков;
- Второй завтрак: чашка отвара шиповника и один-два тоста из пшеничного хлеба;
- Обед: суп на основе куриного бульона с пшеничной крупой, один кусочек слегка подсушенного хлеба, стакан морса из ягод;
- Полдник: чашка морковного сока;
- Ужин: салат из сладких фруктов, чай (заварка слабая);
- За два часа до сна можно выпить стакан простокваши.
Меню диеты при гастродуодените должно быть вкусным и разнообразным. При этом придерживаться определенных ограничений в еде сложно. Однообразное питание может привести к срывам, к желанию съесть что-нибудь запрещенное. Постарайтесь разбавить скучное меню новыми разрешенными рецептами. Старайтесь не переедать.
Меню диет
Вариант №1
- Завтрак:салат из отварных овощей с маслом, отварная рыба, пюре картофельное, чай, масло;
- Второй завтрак: пудинг из творога с яблоками, сок морковный;
- Обед: суп-пюре из овощей, мясное суфле с макаронами, компот;
- Полдник: молоко, печенье галетное;
- Ужин: ленивые вареники, чай;
- На ночь: молоко (во все дни).
Вариант№2
- Завтрак:отварная морковь, протертая через сито с добавлением растительного масла, сосиски в натуральной оболочке диетические, чай, масло;
- Второй завтрак: домашний творог, отвар шиповника;
- Обед: суп с овсяной крупой, куриное филе отварное, каша гречневая, компот из груш;
- Полдник: кисель из слив;
- Ужин: белковый омлет, молочная рисовая каша, чай.
Вариант№3
- Завтрак:отварная свекла, заправленная растительным маслом, паровые фрикадельки с рисом, масло, чай;
- Второй завтрак: печеное яблоко с изюмом и творогом;
- Обед: щи, отварное мясо, перетертое через сито,овсяная каша, компот;
- Полдник: молоко, сухарик;
- Ужин: манная каша, чай.
Данные варианты меню диеты при гастрите назначаются в период клинической ремиссии. Диета при обострении гастрита с повышенной кислотностью отличается тем, что все блюда употребляют в протертом виде. Допускаются только небольшие кусочки отварного мяса или рыбы два раза в неделю.
При хроническом гастрите с пониженной секрецией в период острого обострения следует принимать пищу в виде пюре, небольшими порциями. В состав диеты при атрофическом гастрите входят слизистые супы из круп, сливочное масло, тертый творог, отварное мясо, нежирные сорта рыбы, пюре из овощей и фруктов, вязкие каши из круп на молоке, яйца всмятку, белый черствый хлеб, сухари, настой шиповника.
Диету при остром гастрите с пониженной секрецией применяют в течение 3-4 недель, а затем заменяют более широким по составу пищевым рационом. Диета при гастрите в стадии ремиссии состоит из различных каш, мясных и рыбных паровых блюд, крупяных супов на мясном бульоне. Разрешаются жареные без панировки куски рыбы, мясные биточки, котлеты.
Соблюдая диету при атрофическом гастрите,следует употреблять кисломолочные продукты (особенно кефир), сыры, различные блюда из творога (пудинги, суфле, запеканки), кисели из ягод и фруктов, муссы.
- Завтрак: биточки из говядины паровые, чай;
- Обед: суп перловый на мясном бульоне, котлеты жареные без панировки, пюре картофельное, кисель из яблок;
- Полдник: чай, сухарики;
- Ужин: творожная запеканка, каша овсяная молочная протертая, чай;
- На ночь: кефир или фруктово-ягодный кисель.
Диету при обострении гастрита дополняют назначением фруктовых и овощных соков, витаминных комплексов.
Страница 1 из 1
Отслеживаемые темы
Основной задачей диеты при гастрите является соблюдение пищевого рациона, обеспечивающего нормальное пищеварение.
Лечебный стол при гастрите (в сутки) должен содержать
- 90-100 гр. белков (причем на 60% животные),
- 90-100 гр. жиров (75% животные)
- 400-420 гр. углеводов.
Общая энергетическая ценность должна составлять 2800-3000 ккал.
Ни одно лекарство не способно полностью излечить острый гастрит или привести к стойкой ремиссии при наличии хронического гастрита.
Все рекламируемые препараты, доступные каждому человеку, без рецептов продаются в аптеках. Но они лишь устраняют (временно) неприятные симптомы (изжогу, боль, отрыжку).
Соблюдение диеты при гастрите не только облегчает жизнь больному, но и дисциплинирует человека.
Лечебный стол при гастрите – это полноценная и здоровая пища, это нормализация образа жизни, отказ от вредных привычек и некачественных продуктов. Кроме того, диета при гастрите помогает нормализовать вес (похудевшим поправиться, а людям с избыточной массой тела похудеть), так как своевременное и полноценное питание не только нормализует работу желудочно-кишечного тракта, но и все обменные процессы, а, следовательно, укрепляет иммунитет.
В случае отказа от соблюдения диеты при любом типе гастрита, больной может столкнуться со следующими проблемами:
- витаминная недостаточность;
- заболевания печени, поджелудочной железы, 12-перстной кишки, толстого и тонкого кишечника (как следствие нарушенной работы желудка);
- значительная потеря массы тела (боязнь приема пищи);
- язвенная болезнь и ее последствия: прободение язвы, пенетрация язвы – прорастание в орган, кровотечение;
- формирование атрофического гастрита и преобразование его в рак желудка.
Летние заготовки желательно исключить: ни в вареньях, ни в соленьях не содержится полезных веществ, а вредных — сахара, соли, специй и уксуса, слишком много. То же относится и к законсервированным сокам собственного приготовления: вопреки распространённому мнению, витамины в них разрушаются уже через несколько часов после отжима.
Вкусные жареные блюда находятся под запретом, но можно регулярно готовить запечённые в фольге или пекарском рукаве, конечно, не допуская пригорания. Такая еда гораздо вкуснее тушёной, которая рекомендуется как основная. Можно приготовить нежирное мясо или рыбу в собственном соку, овощи с нежирной сметаной, или сладкую запеканку. Нужно лишь следить за количеством жиров: 50 г в день, включать в пищу и растительное, и сливочное масла.
Разрешённые, но неаппетитные варёные блюда, часто бывают причиной отказа от похудения. Иногда вместо варёного мяса лучше делать котлеты на пару — эта еда вкуснее, и поможет удержаться в рамках диеты.
Главный враг всех худеющих — сладкая пища. Неплохо бы полностью отказаться от неё. Сахар (в том виде, в каком его употребляют люди) не нужен организму, но сладкие блюда поднимают настроение, и в небольшом количестве не несут вреда. Его содержание во всех блюдах не должно превышать 20 г в день.
Часто при проблемах с ЖКТ ограничено употребление свежих овощей и фруктов. Например, рекомендуется самостоятельно изготавливать томатную пасту, а яблоки запекать в духовке.
В итоге слизистая пищевода повреждается. Гастриты проходят на фоне усиления или снижения секреторной функции желудка.
К хроническому гастриту ведут долгие годы наплевательского отношения к себе, к выбору нормальной пищи. Сначала нарушается функциональная деятельность желудка, что можно кушать при обострении гастрита затем возникают дистрофические изменения слизистой, возникает обострение. Когда люди еще не занимаются лечением недуга, то в разрушительный процесс будут вовлечены еще железы желудка, которые постепенно ослабевают. Мы часто, узнав про обострение гастрита, пытаемся заняться самолечением.
Однако лечебные рекомендации может дать только гастроэнтеролог, проведя обследование. Сами мы можем помочь себе, выбрав правильное питание при обострении гастрита. Для этого стоит учитывать кислотность желудочного сока.
Доктора говорят, что можно есть при внезапном обострении что можно кушать при обострении гастрита. Он имеет свои правила. Диета при обострении гастрита подразумевает, что еду следует употреблять понемногу и. Строгий режим соблюдается до двух недель. Если кислотность повышена, то нельзя в домашний рацион добавлять продукты, которые могут ее усилить бульоны мясные, рыбные, грибные, кофе, алкоголь, виноград, капуста, колбасывызвать раздражение слизистой копчености, маринады, жареное или консервированное, газировка, грибы, специи, хлеб только грубого помола.
Что можно есть при гастрите желудка? Из продуктов на каждый день: При эрозивном гастрите применяют семя льна, которое создает защиту слизистой, спасая от кислоты.
В результате уменьшается боль, уходят неприятные симптомы воспаления.
Что можно есть при внезапном обострении гастрита?
Во время обострения диета позволяет снять неприятные симптомы и уменьшить воспаление, а правильное питание при хроническом гастродуодените предотвращает переход болезни в острую форму и стимулирует желудок работать правильно.
Медицинский стол под первым номером исключает из рациона продукты, усиливающие желудочную секрецию. Стол №5 стимулирует нормальное желчеотделение и нормализует деятельность печени. Даже разовое нарушение запретов при хронической форме гастрита или гастродуоденита может привести к проблемам с пищеварением.
При составлении меню также учитывается форма и тяжесть заболевания. Так, диета при повышенной кислотности требует большого количества жидкости, чтобы снизить концентрацию соляной кислоты желудочного сока. Эрозивная форма требует обилия каш и позволяет употреблять кефир. Питание при хроническом гастродуодените исключает любые продукты, которые могут раздражать слизистую желудка.
- Исключение из рациона длительно переваривающихся продуктов;
- Подача пищи в разваренном или протертом виде;
- Подача блюд в теплом виде, отказ от употребления чрезмерно горячих и холодных продуктов;
- Шестиразовое питание в строго определенное время;
- Ограничение употребления соли;
- Отказ от жирных, жареных, копченых, маринованных продуктов, от специй и пряностей, от алкоголя и консервированной продукции.
Разновидность диеты, применяемой при лечении разных видов гастродуоденита, зависит от кислотности желудочного сока, от формы и стадии заболевания.
Среднесуточная норма продуктов питания при хроническом гастродуодените должна включать:
- 10 г растительных и 60 г животных белков;
- 80 г жиров;
- 230 г углеводов.
Исходя из вышеуказанной информации, список разрешенных продуктов для диеты при гастродуодените выглядит следующим образом:
- фрукты и фруктовый сок;
- макароны, крупы;
- сухофрукты;
- молоко, сливки;
- крахмал;
- сахар;
- куриное мясо, рыба;
- яйца;
- сметана;
- чай.
Среднесуточная норма калорийности при таком питании составляет 1900 килокалорий.
Основными принципами питания диеты при гастродуодените считаются следующие:
- сведите к минимуму трудноперевариваемые продукты (грибы, бананы, мидии);
- настоятельно рекомендуется не увлекаться деликатесами, а предпочесть им блюда национальной кухни;
- питайтесь от 4 до 6 раз в день, маленькими порциями;
- желательно, чтобы между каждым приемом пищи были одинаковые перерывы;
- еда должна быть предпочтительно комнатной температуры;
- сладкое употребляйте исключительно в натуральном виде (мед, варенье);
- из напитков рекомендуется минеральная и очищенная вода без газа.
При диете для лечения гастродуоденита, блюда рекомендуется употреблять в следующем виде:
- нежирные овощные, мясные и рыбные бульоны;
- супы-пюре;
- паровые котлеты и тефтели;
- яйца в вареном виде и в виде омлетов;
- обезжиренный творог;
- свежевыжатые соки;
- отвары трав;
- некрепкий чай;
- овощное и фруктовое пюре;
- мед, варенье, мармелад.
- Завтрак: творожная запеканка, стакан теплого ягодного киселя.
- Второй завтрак: кружка теплого чая, пару кусочков неострого, нежирного сыра и кусочек вчерашнего хлеба.
- Обед: винегрет без огурцов, крупяной суп на вторичном мясном или рыбном бульоне, паровая мясная или рыбная котлета, стакан сока комнатной температуры.
- Полдник: легкий салатик из сладких сортов фруктов, с заправкой из биойогурта, кружка цикория, разбавленного молоком.
- Ужин: пара штук паровых тефтелей, каша-размазня из гречневого продела, стакан травяного отвара.
- За час до сна: кружка простокваши или мацони.
- Завтрак: кружка теплого не крепкого чая или заваренный цикорий. Омлет из двух куриных яиц, приготовленный в пароварке.
- Второй завтрак: кружка теплого компота или отвара шиповника с парой штук галет.
- Обед: суп-крем из овощей, жидкая овсяная каша-размазня, стакан теплого молока.
- Полдник: кусочек запеченной тыквы, свежевыжатый морковный сок.
- Ужин: вязкая молочная протертая гречневая каша, стакан теплого молока.
- За час до сна: стакан теплой простокваши.
- Завтрак: тыквенная каша с рисом на молоке, кусочек творожной запеканки, кружка не крепкого подслащенного чая.
- Второй завтрак: запеченная груша, теплый кофе или цикорий с молоком.
- Обед: суп-пюре из морепродуктов, в который можно добавить овощей, 100 г капусты квашенной, некислой, пара сосисок, салат из свежих овощей.
- Полдник: мусс или пудинг, стакан сока.
- Ужин: кусок отварной или паровой рыбы с овощами, картофельное или кабачковое пюре, фруктовое желе, кружка не крепкого чая или отвара шиповника.
- За час до сна: кружка кефира или питьевого йогурта.
- Стол № 1а предписан больным, страдающим язвенной болезнью, гастродуоденитом в фазе обострения. В рацион включены жидкие, полужидкие каши–размазни, супы–пюре, супы–кремы. Отваренные в «мешочек» яйца, паровой омлет, суфле, кисели, муссы, желе.
- Стол № 1б показан больным, состояние которых прошло особо острую фазу болезни. В питание вводятся овощные пюре, разрешаются сухарики из белого хлеба.
- Стол № 1 назначается в период затихания обострения гастродуоденита. Подразделяется на – стол № 1 (протертые блюда) и стол № 1 (не протертые блюда). Диета менее щадящая, более насыщенная. В рацион вводятся следующие продукты: макаронные изделия, сухой бисквит, овощные и фруктовые пюре, компоты, неострые твердых сортов сыры, отварные или приготовленные в пароварке рыба, мясо.
- Завтрак: яйцо, сваренное в «мешочек», протертая каша из овсяных хлопьев на воде, слабенький чай, разбавленный молоком.
- Второй завтрак: кусочек запеченной тыквы, присыпанной сахаром, стакан отвара шиповника или травяного чая.
- Обед: молочный суп с вермишелью, пюре из кабачка, фрикадельки, приготовленные в пароварке, чашку киселя.
- Полдник: кусочек сухого бисквита, стакан теплого молока.
- Ужин: заливное из рыбы, пюре картофельное, некрепкий чай, разбавленный молоком.
- За час до сна: кружка питьевого йогурта.
- Завтрак: омлет, приготовленный в пароварке, 100-150 г творога, можно заправить 1-2 столовыми ложками сметаны, не крепкий кофе, разбавленный сливками.
- Второй завтрак: фруктовые желе или мусс, отвар шиповника.
- Обед: овощной суп–пюре с сухариками из белого хлеба, мясо, приготовленное в пароварке с овощами, кружку компота.
- Полдник: зефир или пастила, стакан теплого молока.
- Ужин: приготовленные в пароварке котлеты из мяса, каша из гречневого продела (сечки), травяной чай.
- За час до сна: кружку теплого, можно с небольшим количеством сахара, кефира.
Таблица разрешенных продуктов
Ниже будет приведен перечень разрешенных при диете № 1 продуктов. Для удобства ознакомления составлена таблица.
| Фрукты | абрикос | бананы | яблоки | нектарины | персики | дыня | |||
| Овощи | картофель | морковь | свекла | томаты не кислые | капуста цветная | ||||
| Ягоды | клубника | малина | арбуз | ||||||
| Крупы | овсяные хлопья | манка | ядрица гречневая | ||||||
| Мясо | говядина | телятина | кролик | индейка | |||||
| Хлеб | пшеничный подсушенный | ||||||||
| Кондитерские изделия | мед | варенье | сухое печенье | пастила | зефир | желе | |||
| Кисломолочные продукты | молоко | кефир | сливки | сметана | простокваша | ||||
| Яйца | куриные всмятку, не более 2 штук в день | ||||||||
| Рыба, морепродукты | минтай | хек | навага | путассу | лещ | судак | камбала | треска | щука |
| Жиры | сливочное масло в качестве заправки для супов | ||||||||
| Напитки | вода минеральная | некрепкий чай с молоком | цикорий | абрикосовый сок | морковный сок |
Принципы питания
Гастродуоденит, как хроническое заболевание, требует постоянного соблюдения определенных правил по режиму питания и принципов диетпитания. То есть важно, не только, что именно есть можно, а что нельзя, но и то, как именно питаться. Вот основные правила питания:
- Все блюда и напитки должны быть чуть выше комнатной температуры, допустимые температурные пределы от 35 до 45 градусов;
- Кушать надо дробно небольшими порциями, за день можно трапезничать до 6-7 раз;
- Надо полностью отказаться от жареной, острой и жирной пищи, а готовить все исключительно на пару, тушить или запекать, но без образования корочки;
- Все блюда должны быть мелко измельчены, а в период обострения ─ протерты до кашицеобразного состояния или пюре, а что не перетерто, то надо тщательно прожевывать;
- Никогда не переедать и не есть перед сном. На ночь позволительно выпить стакан кефира или молока.
Еще одно важное правило касается всех с хроническими заболеваниями ЖКТ – алкоголь не рекомендуется вообще, ни в каких дозах. Стоит отказаться также от мороженого, холодных блюд (заливные, холодец) и от газировки.
Симптомы и диагностика
Основное проявление заболевания – боль в эпигастрии, острая или ноющая. Чувство переполнения и тяжести в животе, снижение аппетита, подташнивание, изжога, отрыжка, плохой запах изо рта по утрам.
Также – расстройство стула: запоры чередуются с поносами. Может отмечаться вздутие живота. Часто – слабость, повышенная раздражительность, бессонница.
При наличии эрозий возможно кровотечение: в рвоте отмечаются сгустки темной крови, стул – цвета дегтя.
При длительном кровотечении – признаки анемии: слабость, сонливость, бледность слизистых и кожи, снижение гемоглобина крови.
Рекомендуем прочесть: Вербена лекарственная : лекарственное растение, применение, отзывы, полезные свойства, противопоказания
Диагноз ставится на основе ЭГДС, УЗИ органов брюшной полости и лабораторных методов исследования: дыхательный тест на уреазную активность, кал на скрытую кровь и антигены к Хеликобактер, сыворотка крови на антитела к бактерии, исследование биоптата.
Запрещенные продукты
Существует и список запрещенных продуктов, от которых болезнь может еще больше «обостриться». Придется отказаться полностью от:
- Грубых, волокнистых овощей и фруктов;
- Свежей выпечки и кондитерских изделий;
- Кислых фруктов и ягод, а также клубники, винограда (в них содержатся мелкие косточки);
- Щавеля, капусты (кроме цветной), редьки, репы;
- Орехов и семечек;
- Сала, маргарина;
- Уксуса, острого перца, майонеза;
- Крепкого кофе и чая, спиртных напитков;
- Копченостей, консервов;
- жареных блюд.
Нежелательны также грубые каши – пшенная, кукурузная, ячменная, и все бобовые, кроме зеленого горошка.