Холестаз – заболевание, связанное с застоем желчи в печени. Название происходит от греческих слов chole и stasis, которые так и переводятся –«желчь» и «застой». Желчь застаивается, потому что на пути её выхода находится какое-то препятствие, закупорка, которая не позволяет ей свободно попадать в кишечник.
Препятствие возникает на любом из участков от печени до кишечника. При этом билирубин, по-прежнему вырабатываемый печенью, не выделяется, а разносится с кровотоком по организму. Основные причины холестаза – снижение или прекращение выделения желчи вследствие проблем с печенью.
Признаками заболевания в первую очередь являются кожный зуд, тёмная моча, осветлённый кал. Причинами заболевания становятся вирусы, приём алкоголя, лекарственных препаратов, токсическое поражение и ряд заболеваний (гистиоцитоз, холангит, туберкулёз, цирроз, саркоидоз и т. д.), основная – повреждение клеток печени желчной кислотой.
Холестаз может сопровождать любую патологию, связанную с печенью. Поэтому такое заболевание требует неотложного лечения.
Основные симптомы
Самые первые симптомы холестаза – зуд (часто начинается в области печени, долгое время может быть единственным признаком заболевания). Обычно зуд сильно беспокоит ночью, днём меньше.
Затем происходят нарушения в переваривании пищи, больной теряет аппетит, жалуется на боль в животе, часто – на рвоту. Основной симптом – моча приобретает тёмный цвет, а кал – светлый, начинается стеаторея – выделение избытка жира с каловыми массами. Нередка диарея, которая выводит жидкость из организма, больной теряет в весе.
В некоторых случаях изменяется пигментация кожи, появляется желтуха. На коже лица, шеи, спины вследствие нарушения липидного обмена образуются опухолевидные пятна. Повышается температура, начинаются перепады настроения, больного беспокоит быстрая утомляемость.
Так как холестаз провоцирует падение уровня витаминов, например А, D, К и других, в организме, могут появиться признаки куриной слепоты. По этой же причине у больного наблюдается повышенная кровоточивость.
Такой признак заболеваний печени, как её увеличение, при холестазе без цирроза случается в редких случаях.
При хроническом течении заболевания из-за длительной желтухи кожа становится золотистого оттенка, жировые отложения на ней также приобретают жёлтый цвет, вокруг глаз (иногда на других участках тела) развиваются образования жёлтого цвета, так называемые, ксантомы, которые появляются в результате того, что в организме задерживаются жиры. Часто формируются камни в желчном пузыре и желчных протоках – холелитиаз.
Все указанные симптомы появляются в результате поступления желчи в большом объёме в кровь (при полном или почти полном отсутствии её в кишечнике) и воздействия желчи на клетки печени. При обнаружении соответствующих холестазу симптомов лечение необходимо начинать незамедлительно, как только врач поставит диагноз и определит вид заболевания.
Симптомы и причины холестаза
Синдром холестаза — не самостоятельное заболевание, а проявление патологических процессов, которые могут быть локализованы на всем пути производства и экскреции желчи – от мембран ответственных за ее продукцию клеток-гепатоцитов до фатерова сосочка (papilla duodeni major) – клапана, через который желчь, эта неаппетитная, но крайне важная смесь пищеварительных ферментов порциями изливается в просвет желудочно-кишечного тракта. Во многих случаях наличие холестаза отнюдь не означает, что желчи вырабатывается меньше. Просто она не уходит в двенадцатиперстную кишку, а через стенки желчных каналов проникает в кровоток, вызывая билирубинонемию – системную интоксикацию организма вторичным печеночным билирубином и другими содержащимися в желчи ферментами.
Симптоматика
Признаки холестаза похожи на признаки других печеночных патологий, тем более что очень часто холестаз сам становится проявлением или осложнением таких заболеваний, как гепатиты и гепатозы. Пациент при холестазе:
- теряет аппетит, так как поступающая в кишечник пища переваривается плохо;
- испытывает боли в животе (как в правом подреберье, так и во всей эпигастральной области, а также в средней и нижней частях живота);
- жалуется на запоры, тошноту и нередко рвоту;
- ощущает сухость и горечь во рту, особенно по утрам.
Если холестаз обусловлен механическими причинами (обтурация желчных протоков, желчнокаменная болезнь, глистные инвазии), то боли локализованы в основном в точке желчного пузыря и могут иррадировать в спину (в место соединения правого нижнего ребра и позвоночника), правую лопатку, плечо и даже в шею с правой стороны. Нередко боль становится нестерпимой – возникает печеночная колика. Если синдром холестаза связан с внутрипеченочными процессами или со вторичными патологиями в кишечнике, то болевые ощущения отсутствуют. Со стороны печени наблюдается лишь ее увеличение в размерах, ведущее к ощущению тяжести и спертости в правом боку.
Вторичный печеночный билирубин – весьма токсичный продукт, способный проникать через мембраны клеток и нарушать их метаболизм. Растворяясь в липидах, он преодолевает гематоэнцефалический барьер и негативно влияет на базальные ядра коры головного мозга. Именно этим обусловлено значение слова «желчный» по отношению к человеку. Больные с синдромом холестаза нередко раздражительны, агрессивны, у них резко меняется настроение, отсутствует или снижен самоконтроль. Если билирубиновая интоксикация длится долго, возникает печеночная энцефалопатия, которая, к счастью, на первых этапах носит обратимый характер. Если причины патологического застоя желчи устранить, симптомы поражения центральной нервной системы постепенно проходят.
Для хронического холестаза характерны еще два типичных печеночных синдрома – обесцвеченный кал и темная моча. Эти явления также связаны с метаболизмом вторичного билирубина.
У здоровых людей это вещество, составляющее основу желчи, в нужном для пищеварения количестве выбрасывается в двенадцатиперстную кишку и далее участвует в процессе ферментации пищи и частично всасывается обратно в кровоток. В просвете ЖКТ под влиянием ферментов, выделяемых эпителием кишечника и его микрофлорой, билирубин превращается в уробилиноген и стеркобилиноген, а последний в самом конце пищеварительного тракта становится стеркобилином – пигментом характерного коричневого цвета.
Когда билирубин попадает в кровь напрямую, происходит две вещи:
- В крови возникает повышенная концентрация уробилиногена. Это вещество выводится почками, и именно оно окрашивает мочу в характерный пивной цвет.
- В кишечник билирубин не попадает совсем или попадает в ограниченном количестве. В результате каловые массы, которые у здорового человека окрашены в коричневый цвет, у больного холестазом беловатые, сероватые, а в лучшем случае желтые. Говорить об обесцвеченном кале в данном случае, наверное, неправильно, скорее это неподкрашенный кал «естественного» цвета.
Помимо светлого тона кал при желчном застое почти всегда блестящий из-за большого скопления жира. Он при недостатке желчи почти не переваривается в кишечнике и выводится в неизменном виде. Это явление именуется стеаторея.
На синдром холестаза очень чутко реагирует наша кожа. Сначала появляется сыпь, зуд, раздражение, воспаления и вторичные инфекции в местах расчесов. Если уровень билирубина в крови повышен в течение продолжительного времени, появляется желтуха – самый характерный симптом проблем с печенью. Постепенно кожа меняет цвет с лимонно-желтого на золотистый, в ней появляются характерные жировые образования (ксантелазмы).
Дефицит желчи вызывает гиповитаминоз ввиду прекращения выработки витаминов микрофлорой толстого кишечника. Организм страдает от недостатка:
- витамина A, что ведет к куриной слепоте (проблема сумеречного и ночного зрения);
- витамина D, это приводит к болезням опорно-двигательной системы, болям в костях, остеопорозу, миопатии, остеомаляции (размягчению костей);
- витамина E – приводит к мозжечковой атаксии;
- витамина K – основной причине геморрагического синдрома и тромбинемии.
Самым опасным осложнением холестаза становится билиарный цирроз печени, который приводит к необратимым изменениям в печеночной паренхиме и проявляется в форме прогрессирующей портальной гипертензии, непреходящего метеоризма, а в дальнейшем — асцита, снижения массы тела и в конце концов развития терминальной печеночной недостаточности без выраженного воспалительного процесса в дольках печени.
Этиология
Причины холестаза могут иметь внутрипеченочный и внепеченочный характер. Часто несколько факторов риска выступают в комбинации.
Сугубо печеночный холестаз обусловлен нарушением функционирования гепатоцитов и проводимости желчных канальцев в долях печени. Патология может быть вызвана:
- Токсическим поражением паренхимы — алкоголем, наркотиками, гепатотоксическими лекарственными препаратами, в том числе стероидами и контрацептивами, воздействием промышленных и бытовых ядов.
- Вирусными инфекциями (прежде всего, гепатитами B и С).
- Застойной сердечной недостаточностью.
- Эндокринными заболеваниями (гипотериозом, гипопитуитаризмом – снижением или прекращением секреторной деятельности щитовидной железы и гипофиза);
- Эндогенными нарушениями метаболизма и выработки гормонов внутренней секреции при беременности, климаксе, муковисцидозе, недостатке альфа-1-антитрипсина и т.д.
Внепеченочный холестаз обусловлен механической закупоркой желчевыводящих путей:
- Камнями в желчных протоках (холелитиаз).
- Сужением или дискинезией протоков и желчного пузыря.
- Повышением вязкости желчи.
- Опухолью желчного пузыря.
- Наличием паразитов в желчевыводящих путях, возникновением паразитарного поликистоза в печени и протоках.
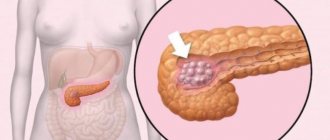
- Как результат панкреатита или опухоли поджелудочной железы.
Виды холестаза
По локализации заболевание делится на внутрипечёночный холестаз и внепечёночный, по характеру течения бывает острым и хроническим, с желтухой (когда слизистые, склеры и кожа пигментируется жёлтым цветом).
- Внутрипечёночным холестазом называется форма, при которой застой желчи происходит во внутрипечёночных желчных протоках или в клетках печени, то есть образуется внутри печени.
- Внепечёночным холестазом называется форма, когда застойные явления образуются в результате закупорки внепечёночных желчных протоков.
При остром холестазе симптомы заболевания появляются внезапно и ярко выражены, при хроническом симптомы слабые, нарастают в течение длительного времени (от недель до месяцев).
Также внутрипечёночный холестаз разделяется на парциальный (при нем уменьшается объём выделяемой желчи), диссоциативный (задерживается выделение только некоторых компонентов желчи) и тотальный (когда полностью нарушено поступление желчи в двенадцатиперстную кишку).
Причины возникновения внутрипечёночного холестаза
- гепатит;
- алкогольное поражение печени;
- цирроз;
- приём лекарственных препаратов;
- гормональные изменения во время беременности (холестаз беременных);
- эндокринные патологии (например, гипотиреоз);
- хромосомные нарушения (трисомия 13,17 или 18 хромосом);
- врождённые нарушения обмена веществ (муковисцидоз и пр.);
- семейные синдромы.
Причины возникновения внепечёночного холестаза
- появление камня или камней в желчных протоках;
- желчного протока;
- сгущение желчи;
- панкреатит;
- злокачественные опухоли желчного протока и/или поджелудочной железы.
Причины застоя желчи у ребенка, взрослого и беременных
Считается, что общая причина развития холестаза — это изначальное поражение тканей печени и ее клеточной структуры токсическими веществами, которые и привели к снижению ее функциональной способности по оттоку и пропуску желчного секрета. Исходя из этого выделяют следующие причины возникновения патологического состояния данного типа:
- злоупотребление спиртными напитками, прием наркотиков и хронический алкоголизм;
- наличие в крови вируса гепатита С или других штаммов данного микроорганизма;
- работа на объектах химической, металлургической, углеобогатительной промышленности;
- длительный прием сильнодействующих лекарственных препаратов;
- нарушение баланса полезной и болезнетворной микрофлоры;
- инфекционное заражение органов желудочно-кишечного тракта, которое своевременно не подвергалось адекватному медикаментозному воздействию, либо же больной изначально имел сильно ослабленный иммунитет;
- туберкулез печени (это заболевание преимущественно встречается у людей, контактирующих с больными, страдающими от открытой формы данного недуга);
- нарушения гормонального фона, вызванного состоянием беременности (у женщин, вынашивающих ребенка встречается в первый триместр развития плода);
- онкологические процессы в тканях печени, либо же в окружности желчного пузыря и его протоков.
У детей холестаз чаще всего возникает по причине заражения паразитами, неправильно организованным питанием, переходным возрастом, когда все физиологические процессы готовятся к взрослой жизни. В данном случае представлены те факторы развития болезни у взрослых людей, беременных женщин и ребенка, которые наиболее часто встречаются в медицинской практике.
Диагностика
При подозрении на холестаз опираются на данные анамнеза и характерные для заболевания симптомы. В первую очередь обращаются к терапевту, далее требуется консультация гастроэнтеролога, возможно, понадобится помощь хирурга и гепатолога.
Врач собирает анамнез заболеваний и жалоб, анамнез жизни, проводит осмотр. Далее назначаются анализы крови, в том числе биохимический, мочи, а также применяют ультразвуковое исследование для точного определения локализации закупорки в желчевыводящих путях, так как важно определить форму – внепечёночное или внутрипечёночное ли это заболевание. Кроме этого, пациенту может быть назначено исследование при помощи компьютерной томографии и магнитно-резонансной томографии, которые с высокой точность выявляют патологические изменения в печени и желчном пузыре.
Ещё один метод обследования – эндоскопическая ретроградная холангиография (если она невозможна, её заменяют на чрескожную чреспечёночную холангиографию), которая выявляет уровень закупорки.
Перспективным методом считается магниторезонансная холангиография, обследующая желчные протоки, это обследование имеет высокую информативность.
Помимо этого, врачом при внутрипечёночной форме может быть проведена биопсия печени. Но это обследование проводится только после исключения внепечёночной формы, иначе может спровоцировать развитие перитонита.
Лечение
Наиболее эффективным лечением как внутрипечёночного, так и внепечёночного холестаза считается этиотропная терапия, прежде всего направленная на устранение причин. Также хорошие результаты, в том числе и при циррозе печени, вызванном алкогольным отравлением, даёт урсодезоксихолевая кислота.
Для устранения кожного зуда в лечении заболевания используют плазмаферез и антагонисты опиоидов.
Так как при холестазе отмечается гиповитаминоз, влекущий за собой побочные эффекты, требующие отдельного лечения, необходим приём витаминов К, D, E и жирорастворяющих препаратов.
Если препятствие в желчном протоке имеет механический характер или закупорены желчевыводящие пути, то, кроме консервативного лечения, требуется хирургическое вмешательство (обычное или эндоскопическое).
Осложнения и последствия холестаза
При холестазе в организме нарушается процесс обмена меди. В здоровом состоянии организм выводит 80% меди с калом, но во время холестаза медь остаётся в организме, вызывая при этом пигментацию роговицы глаза. Ещё одно последствие холестаза – нарушение в работе сердечно-сосудистой системы, которое приводит к артериальной гипотензии, проблемам со свёртываемостью крови, повышенной кровоточивости и увеличению риска сепсиса.
Помимо этого, холестаз провоцирует такие заболевания, как:
- остеопороз;
- гемералопия (снижение зрения в сумерках, или куриная слепота);
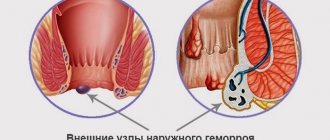
- возникновение камней в желчном пузыре и/или желчных протоках;
- развитие воспаления желчных протоков (холангит);
- печёночная недостаточность;
- цирроз.
Патогенез
Образование желчи включает ряд энергозависимых транспортных процессов: захват компонентов желчи из крови (желчных кислот, других органических и неорганических ионов), перенос их через синусоидальную мембрану внутрь клетки, далее через канальцевую мембрану в желчный капилляр. Транспорт компонентов желчи зависит от функционирования белков – переносчиков, встроенных в синусоидальную и канальцевую мембраны (в том числе Na+-, K+-АТФазы, переносчиков для желчных кислот, органических анионов и др.). В основе развития холестаза лежат нарушения этих транспортных процессов.
При механической обструкции магистральных протоков основное значение в развитии синдрома холестаза имеет повышение давления в желчных протоках (желчная гипертензия более 15-25 см вод. ст. приводит к подавлению секреции желчи).
Некоторые желчные кислоты, обладающие выраженными поверхностно-активными свойствами, накапливаясь при холестазе, могут вызывать повреждения клеток печени и усиливать холестаз. Основным звеном в развитии некроза гепатоцитов считают повреждение желчными кислотами мембран митохондрий, что уменьшает синтез АТФ в клетке, повышает внутриклеточную концентрацию кальция, стимулирует кальцийзависимые гидролазы, повреждающие цитоскелет гепатоцита.
С влиянием желчных кислот связывают также апоптоз гепатоцитов – запрограммированную смерть клетки (происходит повышение внутриклеточной концентрации магния с последующей активацией магнийзависимых ядерных протеаз, эндонуклеаз и деградацией ДНК), а также не наблюдаемую в норме экспрессию антигенов HLA I класса на гепатоцитах, HLA II класса на эпителиальных клетках желчных протоков, которые могут быть факторами развития аутоиммунных реакций против гепатоцитов и желчных протоков.
Холестаз беременных
Отдельно стоит сказать о такой патологии, как внутрипечёночный холестаз, возникший в результате нарушения гормонального фона во время беременности. Такое заболевание у беременных относительно редкое, тем не менее оно может нанести вред организму как матери, так и плода. Прогноз для беременной обычно благоприятный – холестаз развивается в основном в третьем триместре и исчезает практически сразу после родов. Однако при этом риск внутриутробной гибели плода увеличивается до 15%.
Причины заболевания до сих пор точно неясны. Специалисты выделяют три потенциальные группы:
- избыток эстрогена, который в этот период, в частности к концу беременности, в организме женщины повышается в 1000 раз;
- сдавление желчного пузыря и печени беременной маткой (как раз в последнем триместре она достигает максимальных размеров);
- наследственный характер заболевания (больше чем у половины женщин в роду были такие патологии).
Помимо этого, есть факторы, которые также влияют на развитие холестаза беременных. Если женщина уже перенесла холестаз беременности, то риск рецидива во время последующих беременностях возрастает до 70%. Заболевания печени до беременности увеличивают возможность возникновения холестаза во время вынашивания ребёнка. Помимо того, появление холестаза выше при многоплодной беременности и беременности в результате экстракорпорального оплодотворения, а также при наличии близких родственников, которые перенесли это заболевание.
Симптомы холестаза беременных
- сильный зуд, особенно на ладонях и ступнях;
- тёмная моча и светлый кал;
- желтуха.
Симптомы могут проявляться как все сразу, так и по одному, однако чаще всего единственный симптом – зуд.
Осложнения холестаза беременных
Основные осложнения при заболевании у матери – это проблемы с всасыванием жирорастворимых витаминов (А, D, E и K), нестерпимый зуд и повышение риска рецидива во время последующих беременностей.
Для вынашиваемого ребёнка осложнений намного больше. В первую очередь, присутсвует риск преждевременных родов по невыясненным до сих пор причинам. Далее, есть вероятность того, что ребёнок вдохнёт меконий во время родов, из-за чего появятся проблемы с дыханием. Также увеличен риск внутриутробной гибели плода. Поэтому врачи часто вызывают преждевременные роды, чтобы избежать осложнений для ребёнка.
Диагностика и лечение холестаза беременных
При постановке диагноза врачи опираются на результаты опроса беременной по поводу наличия симптомов заболевания и личной и семейной истории болезни, медицинского осмотра, анализов крови, измерения уровня желчи в крови и УЗИ.
Лечение заключается в снятии симптомов, прежде всего зуда, и предотвращении возможных осложнений. При этом успешно используются препараты урсодезоксихолевой кислоты, а также кортикостероиды в форме кремов или лосьонов, которые снимают зуд.
Симптомы холестаза
Признаки холестаза будут тем ярче выражены и больше их количество, чем сильнее нарушена работа печени и способность организма к всасыванию жиров и жирорастворимых витаминов. Чем меньше выражена дисфункция печени и желчевыводящих протоков, тем бледнее будет клиническая картина этого заболевания. Общие симптомы холестаза следующие:
- Общая слабость, мигрени;
- Повышенная утомляемость, сонливость, беспричинное раздражение;
- Депрессия и апатия;
- Снижение остроты зрения;
- Одышка и тахикардия;
- Сердечная боль;
- Гипотония;
- Диспепсические расстройства;
- Появление метеоризма и панкреатита;
- Потеря аппетита;
- Расстройство и обесцвечивание стула;
- Потемнение мочи, боль при ее выведении;
- Отеки нижних конечностей;
- Боли в суставах, мышцах и костях.
Признаки холестаза при беременности дополняются сильным зудом кожи, который зачастую и выступает единственным симптомом развития этого заболевания.
Холестаз у детей, которому подвержены новорожденные и малыши грудного возраста, проявляется желтушным окрашиванием кожи и слизистых, а также темным цветом мочи и обесцвечиванием кала. Кожного зуда у новорожденных и детей первого полугода жизни не бывает.
Профилактика холестаза
Чтобы избежать возникновения холестаза, необходимо вовремя предупреждать и проводить лечение заболевания печени и желчных путей, в результате которых развивается застой желчи. В их число входит своевременное удаление опухолей и камней. Помимо этого, необходима регулярная дегельминтизация. Можно поддерживать процессы пищеварения с помощью растительных препаратов, травяных сборов и фиточаев. Для профилактики застоя желчи необходимо поддерживать водный баланс, то есть пить в достаточном количестве чистую воду. Помимо этого, требуется отказаться от употребления алкоголя, который самым губительным образом действует на клетки печени, а также придерживаться специальной диеты с пониженным содержанием жиров.
Лечение холестаза
Если известен причинный фактор холестаза, проводят этиологическое лечение: удаление камня, резекцию опухоли, своевременную отмену лекарств, дегельминтизацию и др. При наличии механической обструкции желчного тракта и невозможности радикального лечения необходимо восстановление дренажа желчи (баллонная дилатация стриктур, эндопротезирование, билиодигестивные анастомозы).
Диетические ограничения включают уменьшение животных жиров в диете (при наличии стеатореи), употребление маргаринов, содержащих триглицериды со средней длиной цепи (их всасывание происходит без участия желчных кислот). При развитии гиповитаминозов необходима заместительная терапия витаминами перорально или парентерально. При невозможности определения уровня витаминов в сыворотке лечение назначают эмпирически, особенно при желтухе.
Средство выбора при необструктивном холестазе во многих случаях – урсодеоксихоловая кислота (УДХК) – безопасность применения которой и эффективность в отношении клинических и лабораторных симптомов холестаза доказаны. УДХК представляет собой третичную желчную кислоту, образующуюся в кишечнике и печени, составляющую 0,1-5% от общего пула желчных кислот. Препарат нетоксичен вследствие гидрофильности молекулы. При лечении УДХК происходит смещение пропорций составных частей желчи в сторону резкого преобладания УДХК над остальными желчными кислотами. УДХК вытесняет токсичные желчные кислоты из энтерогепатической циркуляции (путем конкурентного ингибирования всасывания в подвздошной кишке), предупреждая их повреждающее действие на мембраны. Кроме того, УДХК способна встраиваться в мембраны гепатоцитов, оказывая цитопротективное действие (это показано в экспериментах на изолированных мембранах гепатоцитов, эритроцитов, клеток слизистой желудка), уменьшая продукцию на поверхности гепатоцитов антигенов HLA I класса, предотвращая развитие аутоиммунных реакций (иммуномодулирующее действие). УДХК оказывает желчегонное действие вследствие холегепатического шунта. Оптимальная доза УДХК составляет 10-15 мг/кг в сутки. Препарат принимают длительно (постоянно).
Для лечения зуда кожи используют фенобарбитал, холестирамин, колестипол, при рефрактерном зуде – плазмаферез, фототерапию (ультрафиолетовое облучение).
Литература
- Кан В.К. Диагностика и лечение больных с синдромом холестаза // РМЖ. – Том 6. – №7. – 1998.
- Лейшнер У. Новые аспекты терапии с использованием уросодезоксихолевой кислоты // Сучасна гастроентерологія. – № 3 (17). – 2004. – С. 60-61.
- Шерлок Ш., Дули Дж. Заболевания печени и желчных путей / Практическое руководство // Пер. с англ. под ред. З.Г. Апросиной и Н.А. Мухина. – М.: ГЭО-ТАР. – Медицина, 1999. – 864 с.
- Широкова Е. Н. Первичный билиарный цирроз: естественное течение, диагностика и лечение // Клин. перспективы гастроэнтерол., гепатол. – 2002. – № 3. – С. 2-7.
- Яковенко Э.П., Григорьев П.Я., Агафонова Н.А. и др. Внутрипеченочный холестаз – от патогенеза к лечению // Практикующий врач. – 1998. – № 13. – С. 20-23.
- Урсосан – новые возможности в лечении заболеваний печени и желчевыводящих путей: Сб. статей / Под ред. М.Х. Турьянова. – Российская медицинская академия последипломного образования, 2001.
- Invernizzi P., Setchell K.D., Crosignani A. (1999). Hepatology. 29. 320-327.
Диета при холестазе
При холестазе рекомендованы стол № 5 и сокращение в рационе жирной, жареной, острой, пряной пищи, животных жиров (их нужно заменить растительными).
При заболевании больные могут есть супы на овощном бульоне с добавлением овощей, круп и макаронных изделий; каши; мясо (нежирную говядину, курицу, постные сорта птицы), предпочтительный способ приготовление – отваривание, запекание после отваривания.
Разрешены овощи, зелень, фрукты, некислые ягоды и соки из них, компоты, кисели, некрепкий чай и кофе с молоком; можно употреблять сахар, варенье, мёд, пшеничный и ржаной хлеб, несдобное печенье, сливочное и растительное масло, сметану (немного), нежирные сыры и обезжиренный творог.
Как было сказано выше, запрещены любые алкогольные напитки, а также чёрный кофе, какао. Нельзя употреблять кислые фрукты и ягоды, маринованные овощи, консервы, копчёные продукты, горчицу, перец, хрен, шоколад, мороженое. Под запретом жирные мясо и рыба, супы на мясных, рыбных, грибных бульонах, кулинарные жиры, сало; изделия из сдобного теста (блины, оладьи, торты, жареные пирожки и т. д.). Из рациона следует исключить щавель, шпинат, редис, зелёный лук, редьку.
Болезни печени – крайне неприятные, чреваты множеством последствий и требуют длительного и монотонного лечения. Чем раньше вы обратитесь за помощью к специалисту, тем больше шансов сохранить здоровье и снизить риск возникновения осложнений. Поэтому обязательно обратитесь к врачу, особенно во время беременности, если появился кожный зуд. Если же вы чувствуете сильную боль в правом боку, срочно вызывайте скорую помощь и ни в коем случае не откладывайте лечение, если диагноз «холестаз» вам уже поставлен.
Диета и физкультура
Обязательным условием эффективного лечения холестаза является соблюдение диетического питания, которое заключается в приёме разнообразной тёплой пищи маленькими порциями несколько раз в день. Пяти-семиразовое питание должно быть равномерно распределено в течение суток и сопровождаться обильным тёплым питьём (не менее 2 литров). Приготовление пищи рекомендуется производить на пару либо отваривать. Жареные блюда и приготовленные на гриле следует исключить из рациона. При обострении заболевания рекомендуется пища в виде пюре.
Диетическое питание подразумевает употребление следующих продуктов:
- нежирных сортов мяса (курятина, индейка, телятина, говядина);
- некислых фруктов (запечённых яблок) и сладких ягод;
- кураги;
- некислых овощей;
- продуктов с большим содержанием клетчатки;
- зелени;
- чернослива;
- изюма;
- хлебных изделий из муки грубого помола;
- сухариков;
- галетного печенья;
- подсушенных хлебцев;
- молочных и кисломолочных продуктов;
- растительного масла холодного прессования;
- сливочного масла;
- соков, киселей, компотов из сладких фруктов и ягод;
- травяного чая;
- сульфатных минеральных вод;
- отваров и настоев из лекарственных трав;
- крупяных каш из гречки, риса, овсянки;
- нежирной морской рыбы;
- яиц.
Диета, обогащённая продуктами, содержащими соли магния, позволяет снизить болевой синдром при спазмах и способствует выведению жёлчи. Большое количество магниевых солей входит в состав гречневой крупы, фруктов и овощей.
Отвар шиповника и боярышника не только стимулирует отток жёлчи, но и восполняет нехватку витаминов в организме.
Под запрет при холестазе попадают продукты:
- мясо и рыба жирных сортов;
- рыбные и мясные консервы;
- маринады;
- соления;
- грибы и грибные бульоны;
- жирные мясные бульоны;
- кислые овощи и фрукты;
- пшено;
- бобовые;
- щавель и зелёный лук;
- редис;
- шпинат;
- продукты, подверженные копчению;
- колбасные изделия;
- редька;
- кофе;
- какао;
- острые специи и пряности;
- мороженое;
- шоколадные изделия;
- сдобная выпечка;
- фаст-фуд;
- пирожное с жирным кремом;
- газированная вода и напитки;
- алкоголь.
Гиподинамия приводит к застою жёлчи. Лечебная физкультура используется в качестве дополнительной терапии.
Гимнастические упражнения в виде наклонов в стороны помогают нормализовать отток жёлчи и приводят органы брюшной полости в тонус, улучшают работу печени и всего пищеварительного тракта. Лечебная физкультура с умеренной нагрузкой даёт общеукрепляющий эффект. Упражнения на мышцы пресса способствуют своевременному опустошению жёлчного пузыря, что, в свою очередь, препятствует образованию жёлчных камней.
Пешие прогулки и лёгкий бег на свежем воздухе обогащают организм кислородом, восстанавливают силы и способствуют выздоровлению.