Суть процедуры
Дренирование желчного пузыря относится к рутинным хирургическим вмешательствам, целью которых является восстановление желчетока, снижение концентрации билирубина в крови, эвакуация желчи из печеночных тканей. Если зашивание протоков не показано, как например, после радикального удаления желчного пузыря (холецистэктомии), хирурги сразу приступают к дренажу органов гепатобилиарной системы. Установка дренажной конструкции чаще проводится лапароскопическим методом, однако при необходимости назначаются альтернативные методы, отличающиеся оперативным доступом.
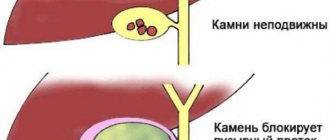
При закупорке протоков в месте сужения устанавливают дренаж, который восстанавливает проходимость просветов, улучшает пассаж желчи, купирует симптоматические проявления по типу острого панкреатита. Эндоскопические или лапароскопические операции выполняются под контролем рентген-оборудования или узи, что обеспечивает точность проведения манипуляций, минимизирует риски повреждения здоровых тканей.
Как лечат механическую желтуху опухолевой этиологии?
В настоящее время наиболее эффективной тактикой борьбы с механической желтухой, обусловленной сдавлением желчных протоков опухолями являются дренирующие вмешательства на желчных протоках. Как правило, они выполняются под контролем рентгенотелевидения и (или) ультразвука.
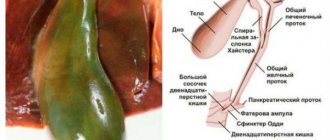
Чаще всего на первом этапе при помощи тонкой и длинной иглы (игла Chiba) доступом через межреберье пунктируются желчные протоки. Через иглу вводят специальное контрастное вещество, которое позволяет увидеть на рентгене сами желчные протоки, а также определить уровень, на котором они заблокированы. Это вмешательство называют пункционная холангиография.
Далее при помощи специального инструмента возможна установка в желчные протоки специального дренажа. Различают дренирование:
- наружное – при котором вся желчь отводится только наружу;
- и наружно-внутреннее – при котором дренаж ставится таким образом, что желчь эвакуируется как наружу, так и в естественном направлении, в кишку.
Как правило, наружно-внутреннее дренирование более физиологично, поскольку при этом не теряются многие важные вещества, содержащиеся в желчи, которое в норме всасываются обратно в кишечнике.
В некоторых случаях, когда опухолевое сдавление изолирует несколько разных сегментов желчного дерева, может потребоваться установка нескольких дренажей.
Хотя дренирование и позволяет справиться с самим симптомом, оно существенно ограничивает качество жизни пациента – дренаж постоянно раздражает брюшную стенку, требует постоянного ухода, есть риск его смещения или даже случайного удаления, а также развития инфекционных осложнений в месте стояния.
Для преодоления этих недостатков дренирования относительно недавно было предложено завершать дренирующие вмешательства стентированием желчных протоков. Суть стентирования заключается в установке в зону сдавления желчного протока специального (чаще металлического) эндопротеза – стента, который поддерживает желчный проток в открытом состоянии за счет большой радиальной жесткости. При этом дренажную трубку можно удалить совсем, отток желчи будет осуществляться в нормальном направлении по стенту, а точнее по желчному протоку, восстановленному при помощи стента.
Показания к дренированию желчных протоков
Говоря о дренировании желчного пузыря и протоков, важно понимать целесообразность проведения операции в конкретном клиническом случае. Несмотря на рутинность, дренирование относится к полноценной операции, включает комплекс лечебно-восстановительных мероприятий. Показаниями к назначению операции являются следующие заболевания и состояния:
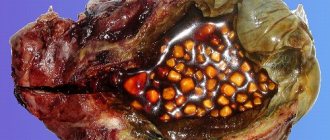
- поздние стадии желчекаменной болезни с закупоркой просветов;
- новообразования онкогенного или доброкачественного характера;
- обострение холецистита;
- патологии и аномалии развития желчного пузыря, проточных путей.
Поздние стадии желчекаменной болезни являются показанием к дренированию желчных протоков
Дренирование желчного пузыря при механической желтухе назначается лицам, которым предстоят более серьезные операции на желчном пузыре и органах гепатобилиарной системы в целом. Также, дренирование показано перед интенсивной антибиотикотерапией при хроническом воспалении органа.
Дренирование пациентам с механической желтухой оправдано при отсутствии эффективности от консервативного лечения, хотя при обратимости патологического процесса адекватная и своевременная медикаментозная терапия обычно стабилизирует уровень билирубина, нормализует функциональные показатели желчного пузыря.
Дренаж желчного пузыря
Часто патологии желчевыводящих путей приводят к тому, что происходит сужение протоков, передающих желчь в другие органы и ткани.
В связи с этим врачи прибегают к такому методу, как дренирование протоков, основной целью которого является их расширение и помощь в выведении излишков жидкости.
Что такое дренаж желчного пузыря, показания и противопоказания для проведения манипуляции, её виды подробно описаны в этой статье.
Основной целью дренирования протоков является их расширение и помощь в выведении излишков жидкости
Суть дренирования желчевыводящих протоков
Дренирование желчного пузыря – это самый простой и надёжный способ снизить концентрацию билирубина в крови, избавиться от излишков желчи в тканях и вывести её из печени.
Если полное зашивание протока не показано (например, после того, как проведена холецистэктомия, после удаления желчного пузыря), то приступают к дренированию билиарной системы.
Чаще всего для установки дренажа проводится лапароскопия – хирургическая операция, заключающаяся во введении катетера через специально отведённые точки на животе.
Дренирование желчных протоков заключается в создании дренажа в месте сужения прохода. Эта процедура чаще проводится под местной анестезией, реже выполняется под общим наркозом.
Во время выполнения вмешательства на желчном пузыре, при помощи специально оборудованных систем снимают участки протоков, которые дренируют специалисты. Для этого используют такие способы, как рентгенография и ультразвуковое исследование, позволяющее при помощи контрастного вещества, введённого пациенту заранее, точно определить место закупорки ходов.
После чего пациенту при помощи пункции в холедох вводят иглу, которая является проводником для постановки дренажной трубки. После выполнения этой манипуляции через установленный прибор проводится механическая чистка, как почистить эти проходы от излишков жидкости через дренаж определяет врач – хирург.
Показания к дренированию желчных протоков
Дренирование общего желчного протока имеет свои показания и противопоказания. Так, к дренированию приступают, если необходимо:
Дренирование общего желчного протока имеет свои показания и противопоказания
- Извлечь зараженную и застоявшуюся жидкость из печени и проходов.
- Устранить сужение просвета холедоха и восстановить проходимость желчи в другие органы.
- Промыть желчный пузырь и его проходы при помощи антисептиков или антибиотиков.
- Для избегания образований рубцов на месте проведения операции в ЖВП.
- Для предотвращения образования свищей после проведения операции на протоке.
- Для отведения жидкости из печени, чтобы почистить полость пузыря.
Первостепенными показаниями для выполнения хирургического вмешательства являются такие патологии и заболевания желчного пузыря, как:
- Желчнокаменная болезнь – хирургическое вмешательство позволяет расширить просвет протока, что способствует отхождению камня. Важно понимать, что после операции по удалению желчного пузыря, дренаж не ставится, а проводится глубокое подшивание протоков.
- Холецистит в острой стадии – здесь вмешательство показано, когда воспалительный процесс мешает отхождению жидкости и возникает её застой и инфицирование.
- Механическая желтуха – вмешательство необходимо для удаления излишков билирубина и оттока ферментов из печени.
- Опухоли – главная причина закупорки ходов.
- Панкреатит – расширение протоков показано, когда происходит отек головки поджелудочной железы, что мешает отхождению желчи в двенадцатиперстную кишку.
- Холангиты и кисты на протоках.
- Аномалия развития ЖВП, что приводит к врожденной закупорке протоков.
Также, расширение желчных ходов может осуществляться, если необходимости введение в желчевыводящие пути лекарственных препаратов, в том числе антибактериальных и антисептиков, промывания органов для того, чтобы улучшить состояние желчных протоков.
Виды дренирования желчных протоков
В современном мире разработаны многие виды дренирования ЖВП. Это позволяет выполнять хирургическое вмешательство в самых разных условиях, при различных состояниях больного.
На сегодняшний день, классификация процедур по установке дренажей имеет следующую структуру:
- Наружный дренаж – при этом прибор устанавливается таким образом, что излишки желчи по проводникам выводятся наружу в сборник. Через этот катетер можно промывать желчный пузырь и вводить препараты. Такие дренажи могут быть легко сняты, когда показания будут устранены.
- Наружно-внутренний – способ, который позволяет большей части желчи выделяться в кишечник, при этом её излишки поступают в наружный приёмник, выведенный через катетер из органа. Этот дренаж требует пункции, прокол трубки может привести к серьёзным последствиям для организма.
- Внутреннее (чрескожное) расширение – это современный внутренний протез из специального материала, который устанавливается в ходы на постоянной основе, служит для постоянного расширения протоков и оптимального вывода ферментов. При этом в ОЖП путях протока во время операции ведётся контроль, сколько выделяется желчи у человека за сутки, а затем катетер выводится, а эндопротез остается внутри.
Для определения способа дренирования, необходимо учитывать все показания дренирования общего желчного хода, правильно оценивать состояние больного и необходимость постановки того или иного дренажа.
Наружное дренирование желчных протоков
В современном мире разработаны многие виды дренирования ЖВП
Наружное дренирование холедоха заключается во введении резиновой трубки в желчные ходы и печень, при этом наружный конец дренажа остается видимым для глаз человека. После введения этой трубки, к наружному концу присоединяется приёмник, собирающий всю желчь. При необходимости этот приёмник можно заменить и провести промывание дренажа и протоков.
Наружный дренаж – это способ временного применения, который позволяет не только подготовить больного к процедуре на ЖВП, но удалить образовавшиеся камни и рубцы из протоков через эту трубку. Показанием для введения наружного катетера является и подготовка пациента к введению внутреннего протеза в протоки.
Преимущество этой процедуры заключается в том, что эта операция не наносит больших травм и может проводиться у больных в любом состоянии. Установка такого катетера для отвода желчи существенно снижает риск развития почечной и печёночной недостаточности, способствует скорейшему улучшению состояния больного после процедур.
Такой метод достаточно быстро приводит к удалению жидкости из организма и образованию обезвоживания в органах, поэтому установка его возможна лишь на короткое время. Максимальное время, на которое вводится этот катетер, составляет 2 недели, после чего возникает высокий риск развития осложнений, что требует удаления или замены дренажа.
Наружное и внутреннее дренирование
Этот способ наиболее предпочтителен, поскольку в этом случае часть желчи выводится естественным способом, потому что поступает в кишечник, где некоторое количество полезных веществ всасывается и усваивается организмом.
Суть внутреннего и наружного дренирования заключается в том, что трубку для дренажа проводят через желчный пузырь в кишечник, при этом часть катетера оставляют снаружи с подключённым к ней приёмником. Так, часть желчи поступает в кишечник, а другая часть при невозможности отхода в кишечник поступает в приёмник.
Данный вид чаще применяют перед подготовкой пациента к процедуре и для проведения операции по введению постоянного дренажа, а также, когда желчные ходы длительное время находятся в состоянии сдавливания. Даже если желчь вывели из желчного пузыря, трубка остается навсегда в ЖВП.
Чрескожное дренирование
Такой вид часто применяется для оказания паллиативной помощи больным с неоперабельной формой опухоли, при аномалиях развития желчевыводящих путей. При этом в область стриктуры органа устанавливается протез, который обеспечивает оптимальный отток жидкости из протоков.
Суть метода внутреннего эндопротезирования заключается в том, что человеку под анестезией, под контролем аппаратуры в проток вводится трубка, через которую в двенадцатиперстную кишку и проток вводят внутренний протез, устанавливаемый выше места закупорки или сужения хода. На эту рубку устанавливается дренажный мешок для желчи. Примерно через сутки этот катетер удаляется, а протез остается в желчном пузыре для того, чтобы фермент нормально поступал в кишечник.
Для того, чтобы оптимизировать желчный вывод, трубку надежно закрепляют. Для отвода избытков жидкости, пациента просят купить мешок для отвода желчи, который крепится к наружному концу. Перед удалением дренажной трубки, мешок для сбора желчи снимается и удаляется вместе с катетером.
Противопоказания к дренированию
Дренирование ЖВП имеет ряд противопоказаний, ограничивающих круг лиц, допустимых для этой процедуры.
Так, установление дренажа возможно, если у человека нет:
Ожирение является противопоказанием для установления дренажа
- Нарушения свёртываемости крови.
- Скопления жидкости в брюшине и тяжелой стадии печёночной недостаточности.
- Онкологического процесса в стадии метастазирования.
- Наличие опухолевидных образований на пути установки дренажей.
- Беременности на поздних сроках гестации.
- Ожирения.
- Нарушения сердечной и дыхательной деятельности.
Эти противопоказания необходимо соблюдать, поскольку выполнение процедуры при их наличии может привести к развитию таких осложнений, как инфекции, кровотечения и недостаточная эффективность процедуры.
Дренирование желчных протоков при механической желтухе
Механическая желтуха возникает, когда образуется застой билирубина в крови.Причинами её могут быть сужения ходов, опухоли, воспалительные и инфекционные заболевания органов желчеобразования.
В таком случае у человека появляются симптомы, характерные для патологии – кожа и слизистые становятся жёлтыми, возникает зуд и симптомы интоксикации.
Эта болезнь требует немедленного проведения медицинских вмешательств, в том числе и оперативного.
Чаще всего, при механической желтухе для улучшения оттока жидкости прибегают к такому методу дренирования, как наружное, поскольку при излечении этой патологии дренаж можно удалить и обеспечить естественный отток фермента.
Дренирование ЖВП при механической желтухе может проводиться теми же способами, что и в случае других патологий ЖВП. Какой вид дренажа устанавливать решает врач, в зависимости от состояния пациента и причины возникновения заболевания.
Показания к дренированию при механической желтухе
Механическая желтуха не всегда требует проведения дренирования. В зависимости от того, сколько жидкости выводится органом больного, от состояния человека, специалисты могут прибегнуть к консервативному лечению патологии. Если произошло развитие осложнений или усугубление ситуации, врачи решают вопрос о необходимости операции.
Основными показаниями для проведения дренажа при механической желтухе являются:
- Повреждения общего протока.
- Панкреатит и холецистит в острой стадии.
- Гнойные процессы в ЖВП.
- Опухоли.
- Камнеобразование.
Дренирование желчных протоков при механической желтухе показано, когда происходит нарушение оттока жидкости из органа, при скоплении большого количества билирубина в крови человека.
Во время выполнения процедуры важно следить за состоянием пациента, не допустить смещения или повреждения катетера – при этом могут возникнуть грозные осложнения, влекущие за собой необратимые последствия и смерть больного.
Дренаж желчного пузыря.
Виды и техника проведения процесса дренирования
Основной целью установки дренажа является восстановление тока желчи к двенадцатиперстной кишке. При застойных явлениях возникают острые боли в правом подреберье, дискомфорт во время приема пищи, кислая рвота, недомогание. Ключевым симптомом является острая боль, особенно когда конкременты начинают свое движение через протоки. Если конкременты самостоятельно не проходят через проточные пути, а состояние не купируется медикаментозно, назначается хирургическое вмешательство.
Наружное дренирование
Наружное дренирование желчных протоков применяется в большинстве случаев. Преимуществом такого типа вмешательства является возможность контролировать объем секреции желчи, оценивать структуру и наличие примесей (кровь, гной). К очагу стеноза устанавливаются проводниковые катетеры, которые выводятся через брюшину или область правого подреберья и фиксируются стерильной повязкой. Желчь выводится в специальные емкости, которые также зафиксированы снаружи. Через зонд можно вводить любые лекарственные препараты, осуществлять беспрепятственное промывание.
У больных с наружной дренажной системой показан прием ферментных лекарственных препаратов, а для поддержания нормальной пищеварительной функции желчь вводят в кишечный тракт. После восстановления проводимости протоков катетер извлекается, отверстие ушивается.
Наружно-внутреннее
Дренирование общего желчного протока проводится наружно-внутренним методом. Установка дренажа осуществляется так, чтобы некоторый объем желчи попадал в кишечный тракт. Избыток же желчного секрета выводится в желчеприемник, закрепленный снаружи. Операция выполняется прицельно-пункционным методом под контролем ультразвука. Этот метод должен исполняться только высококвалифицированными специалистами во избежание серьезных осложнений, обусловленных повреждением дренажного катетера.
Чрескожное дренирование
Чрескожное дренирование (иначе, внутреннее эндопротезирование) обычно проводится в неоперабельных случаях, как форма паллиативной помощи тяжелобольным людям, а также при аномалии развития (формы, размеров, слияние) желчного пузыря и протоков. В очаге стеноза устанавливается специальный каркас-протез, через который осуществляется нормальный отток желчного секрета.
Метод заключается в проведении в двенадцатиперстную кишку и проток протеза и его установки чуть выше места стеноза. Через этот протез вводится катетер. На протез устанавливается специальный мешочек для сбора желчи. Спустя 1-2 дня катетер извлекается, а протез и резервуар для желчи остается для нормального поступления секрета в кишечный тракт.
Результатом успешного дренирования желчных протоков считается нормализация уровня билирубина за счет нормализации его показателей. В гастроэнтерологии и гепатологии дренирование обеспечивает следующие положительные результаты:
- формирование предпосылок к возврату на этап восстановительного периода после перенесенных операций, химио- или лучевой терапии;
- спасение жизни при остром холецистите и нарастании гипербилирубинемии;
- увеличение продолжительности жизни больного.
Раннее дренирование желчных протоков и пузыря при неоперабельной онкогенной опухоли позволяет увеличить продолжительность жизни больного до 1,5-2 лет.
Обоснования употребления собственной жёлчи
Механическая желтуха является одним из серьёзных заболеваний пищеварительного тракта. Оно связано с нарушением поступления вещества из жёлчных путей в 12-перстную кишку. Не имея возможности попасть в неё, секрет печени просачивается в кровь. Происходит отравление организма.
В анализах крови это отображается повышенным уровнем билирубина – агента, утилизирующего погибшие эритроциты. Возникнуть патология может у каждого.
Чаще всего, недуг провоцируют:
- Жёлчекаменная болезнь, когда образовавшиеся конкременты препятствуют нормальной циркуляции жёлчи, блокируя её ход.
- Наличие опухолей и других новообразований, тоже преграждающих путь печёночному секрету.
- Панкреатит, при котором поджелудочная железа увеличивается в размере.
- воспалительные процессы или наличие рубцов на слизистой оболочке, покрывающей 12-перстную кишку.
- Наличие паразитов в печению
- Холангит, выражающийся воспалением жёлчных путей и приводящий к их сужению.
- Врождённые патологии, приводящие к нарушению проходимости жёлчных протоков.
Лишь некоторые из перечисленных заболеваний (панкреатит, паразитарные заболевания) могут лечиться консервативными методами. Для этого подбирают подходящие ферментативные, антибактериальные, противовоспалительные, антигельминтные препараты. В остальных случаях, пациенту показано дренирование жёлчного пузыря.
Существует несколько разновидностей операции:
- Наружное дренирование, когда жёлчь поступает в специальный приёмник. Для восполнения необходимых элементов секрета нужно принимать его внутрь.
- Наружновнутреннее дренирование. Основная часть жёлчи поступает в 12-перстную кишку, а небольшое количество секрета вытекает наружу, в приёмник. Остаток даёт представление о проходимости жёлчевыводящих путей. Медики оценивают количество жёлчи по дренажу.
- Внутреннее дренирование заключается в эндопротезировании. Обычно его используют при неоперабельных опухолевых процессах.
При наружном или наружновнутреннем дренировании в систему за сутки выделяется столько жёлчи, сколько не смогло попасть в 12-перстную кишку.
Дренаж не даёт жидкости попасть в кровь. Однако и до кишечника не вся жёлчь доходит, а должна. Поэтому при наружном её сборе, часто рекомендуют пить жидкость. Зачем это нужно понятно. Но как облегчить процесс, ведь жёлчь имеет резкий, неприятный вкус…
Противопоказания
Несмотря на рутинность и эффективность манипуляции, любое хирургическое вмешательство следует рассматривать и с ракурса рисков осложнений, предвиденных и непредвиденных последствий. К проведению манипуляции существует целый ряд относительных и абсолютных противопоказаний. В первом случае операция проводится после медикаментозной подготовки, в подходящий период или под ответственность хирурга. Во втором случае ищут альтернативные способы восстановления желчетока:
- плохая свертываемость крови и другие заболевания кроветворной системы;
- тяжелое поражение печени, органная недостаточность, цирроз;
- онкологическая опухоль с метастазами;
- избыточная масса тела, ожирение III-IV степени;
- пороки сердца, кардиомиопатии, сердечная недостаточность;
- 3 триместр беременности.

Ожирение является противопоказанием к дренированию желчных протоков
Хирургическое вмешательство не проводится при механической желтухе после недавно перенесенных оперативных манипуляций. Не проводят операцию лицам в тяжелом состоянии, медикаментозной коме, находящихся в палатах интенсивной терапии и реанимации по поводу иных патологических состояний. Процедура дренирования носит, преимущественно, плановый характер, больной тщательно обследуется на предмет возможных противопоказаний.
В любом случае необходимость и целесообразность проведения дренажа желчных протоков оценивается врачом на основании данных анамнеза и текущих обследований, общего состояния пациента.
Механическая желтуха при онкологии
Патогенез желтухи при онкологии прост. Опухоль разрастается и сдавливает сосуды и желчные протоки. Образуется застой желчи. Больной обратит внимание на такой симптом как жёлтая кожа. Затем появляется зуд. Пациент расчесывает покровы и создаёт входные ворота для инфекции.
При таком заболевании печень не справляется с большим количеством билирубина, он отравляет весь организм. Развитие механической желтухи при онкологии приводит к летальному исходу. Такому больному требуется хирургическое вмешательство, но ни один хирург не станет проводить операцию, пока не купируют симптомы желтухи.
Опухоль Клацкина – это редкая онкологическая патология, которая поражает желчный проток. Выделяют 4 стадии. Первые признаки проявляются на поздних этапах. При диагностировании четвёртой стадии лечение не приносит результатов. Назначается симптоматическая терапия.
При раке хвоста и тела поджелудочной железы производят удаление этих органов и желчного пузыря. Иногда вместе с ними удаляют селезёнку. Живут после проведения операции в среднем 10-12 месяцев. После вмешательства умирают 10-12% пациентов.
Возможные осложнения
Механическая желтуха на фоне непроходимости желчных протоков относится к жизнеугрожающим осложнениям. При отсутствии терапии развиваются тяжелые органные патологии. Благодаря дренированию можно быстро освободить желчные просветы от конкрементов, восстановить нормальный пассаж желчного секрета, снизить нагрузку на органы гепатобилиарной системы.
Обычно соблюдение всех правил техники проведения хирургической манипуляции снижает риски осложнений, но они не исключены по ходу выполнения вмешательства. Негативными последствиями процедуры являются:
- геморрагии, гематомы;
- перитонит – острое воспаление оболочек брюшной полости, генерализованный сепсис;
- сильные боли;
- развитие постоперационного холангита;
- смещение дренажной установки, катетера, протезирующего каркаса;
- локальное нагноение в области введения трубки.
В норме болезненность, гиперемия в области прокола или разреза сохраняются в течение 5-7 суток после вмешательства, остаточные симптомы проходят к десятым суткам. Если болевой синдром нарастает, ранка в месте катетеризации нагнаивается, кровоточит, то важно обратиться к врачу для проведения уточняющих исследований.
Симптомы
История болезни – это протокол обследования пациента, куда заносят описание всех симптомов. Клинические признаки развиваются медленно. Часто сначала возникает воспаление желчевыводящих путей. Клиника включает:
- Болевые ощущения в области правого подреберья.
- Рост температуры тела.
- Общая слабость.
- Плохой аппетит.
- Головные боли.
Затем возникает желтое окрашивание кожи и слизистых оболочек. Иные признаки патологии:
- Боль в правом подреберье.
- Тёмная моча и обесцвеченный кал.
- Зуд.
- Диспепсические расстройства.
- Плохой аппетит и потеря веса.
- Повышение температуры тела.
- Увеличение печени в размерах.
При механической желтухе больному необходимо вовремя предоставить медицинскую помощь. Иначе из-за массовой гибели гепатоцитов возможна печёночная недостаточность. Появляются симптомы:
- Сильная слабость.
- Сонливость.
- Коагулопатические кровотечения.
Прогрессирование печёночной недостаточности приводит к поражениям головного мозга. Наблюдается полиорганная недостаточность. Если происходит закупорка желчных протоков, то появляются спастические, резкие боли, отдающие в область грудной клетки, правую подмышку и лопатку.
Внешние признаки выявляются через 1-2 дня после ослабления печёночной колики. Печень болезненная. Если надавить в области правого подреберья, происходит непроизвольная задержка дыхания.
При раке поджелудочной железы появляется тупая боль, отдающая в спину. Прощупывается растянутый мочевой пузырь, нажатие на который не вызывает боль. Печень увеличивается в размерах, становится плотной. Первыми появляются зуд и плохой аппетит.
Увеличенная печень является частым симптомом продолжительной обтурационной желтухи. Это происходит из-за большого количества желчи и воспаления желчных путей.
Одним из первых признаков становится кожный зуд. Он не поддаётся лечению. На кожных покровах появляются расчёсы и гематомы. Потеря веса отмечается при желтухе на фоне раковых опухолей.
Температура тела повышена и не падает. Это специфический признак подпочечной желтухи, отличающий её от вирусного гепатита.
Подпочечная желтуха у пациента
Период восстановления и особенности ухода
Ранний восстановительный период требует госпитальных условий, здесь за больным постоянно наблюдает медицинский персонал, осуществляет необходимый местный уход, антибиотикотерапию. В случае ухудшения больному сразу окажут срочную помощь. Ранний постоперационный период включает следующие мероприятия и назначения:
- курс антибиотикотерапии для подавления воспалительного процесса;
- регулярные перевязки и промывания для исключения инфицирования;
- инстилляции антисептическими растворов внутрь полости желчного пузыря.
Большое внимание удаляют питанию. В течение нескольких дней после операции показана перетертая постная пища, обильный питьевой режим для снижения пищеварительной нагрузке, постепенного запуска систем пищеварения. В первые дни больным показан строгий постельный режим, поэтому постель должна быть удобная, простыни натянуты так, чтобы не образовалось складок, которые способствуют развитию пролежней.
После операции требуется гигиена и антисептика установленного дренажного катетера, который извлекают спустя 14-17 суток при удовлетворительном уровне билирубина по данным анализов крови
Поздний восстановительный период требует соблюдения адекватного режима питания, сна и бодрствования. Постепенно вводят физические нагрузки. Больным показаны прогулки на свежем воздухе. После операции пациентов помещают на диспансерное наблюдение к гастроэнтерологам, гепатологам, а при наличии опухолей – к онкологам.
Профилактические меры
На исход хирургического вмешательства влияет целый ряд внешних и внутренних факторов, но обычно механическая желтуха постепенно проходит. По мере восстановления необходимо исключить риски рецидива, соблюдать клинические рекомендации:
- коррекция питания;
- снижение стрессового фактора;
- исключение алкоголя, табакокурения;
- создание условий для умеренной физической активности;
- снижение массы тела с помощью диетологов.

Коррекция питания входит в меры профилактики дренирования желчных протоков
Часто больным показан длительный курс желчегонных препаратов, ферментов для улучшения пищеварительных процессов. Курс медикаментозной терапии должен быть системным, регулярным. Коррекция консервативной терапии осуществляется только лечащим врачом на основании показателей уровня билирубина.
Что такое механическая желтуха и ее причины?
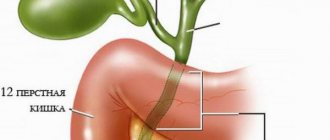
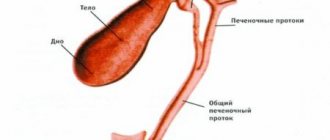
Гепатобилиарный тракт представляет собой систему, включающую несколько органов: печень, желчные протоки, желчный пузырь. Внутри печени происходит секреция пигментов и кислот, которые смешиваются с водой, образуя желчь. Это вещество по протокам в дальнейшем попадает в пузырь, а оттуда – в кишечник, где принимает участие в пищеварении.
При механической желтухе выведение желчи из печени не происходит. Это вызывается патологиями, при которых проходимость желчевыводящих путей нарушается. В результате вещество застаивается в печени.
Одна из функций желчи – выведение из печени избыточного билирубина. В составе этого вещества билирубин проходит по кишечнику и в дальнейшем покидает его с калом. При нарушениях оттока развивается холестаз – застой желчи в печени. Это неминуемо приводит к росту уровня билирубина, который, проникая в кровь, вызывает желтушность.
- Холецистит
- Панкреатит
- Гепатит
- Цирроз
- Опухолевые новообразования (онкология, кисты, полипы)
- Паразитарная инвазия
- Воспаление лимфоузлов в области желчных протоков
Механизм развития патологии сложный. В большинстве случаев он связан протекающим воспалительным заболеванием. Из-за воспаления развивается отек, влияющий на проходимость желчных протоков. Вследствие этого возникает застой.
Нюансы дренажа после холецистэктомии
Холецистэктомия – операция по удалению желчного пузыря на фоне острой проточной непроходимости, тяжелых пищеварительных расстройствах. Выполненная согласно показаниям операция значительно улучшает качество жизни больных, значимо не отражается на пищеварительных функциях. По статистике, у 95% пациентов, перенесших холецистэктомию, наблюдается исчезновение симптоматики, наблюдавшейся до операции.
Хирургическое вмешательство по иссечению желчного пузыря вместе с протоками проводится лапароскопическим или открытым методом, а также с помощью малоинвазивных методик. Выбор метода удаления избирается на основании множественных клинических критериев.
После холецистэктомии хирурги прибегают к дренажу на фоне острого холецистита, карциномы, желчекаменной болезни.
Дренирование выполняется лапаротомическим или лапароскопическим методом. Все дренажи после открытой холецистэктомии удаляют на 8-10 сутки после операции, а у ослабленных больных или на фоне онкологического процесса – на 12-14 сутки. Для снижения рисков воспаления желчь собирают в специальный резервуар через катетер, выведенный наружу. Область возле установления дренажной трубки обрабатывают цинковым линиментом, антисептиками. Через дренаж регулярно проводят фистулографию для оценки проводимости протоков. При дренировании на фоне холецистэктомии удаление дренажа производят не ранее, чем через 3 недели после манипуляции.
Дренирование желчного пузыря – важное хирургическое вмешательство, которое восстанавливает желчеток, улучшает общее самочувствие больных, нормализует качество жизни. При отсутствии лечения на фоне острого застоя секрета в желчных протоках развиваются жизнеугрожающие последствия, вплоть до летального исхода.
Виды операций
Питание начинается со второго дня. Пищу употребляйте простую, для послеоперационного периода. В этот день придется ограничиться нежирным легким бульоном, фруктами, легким творогом, йогуртом.
Пищу рекомендуется принимать в небольших количествах, с большой частотой: 5-7 приемов.
Спустя три дня уже можно приступать к употреблению повседневных продуктов. Исключается грубые продукты, жирные, жареные блюда, пряности, соусы. Не рекомендуется употреблять изделия из ржаной муки, все, что способствует выделению желчи, газообразованию.
Рекомендуется переходить на питание по лечебной диете №5.
Полностью послеоперационная боль исчезает по истечении 24-96 часов. Если за этот период боль не проходит, а наоборот, усиливается, необходима консультация врача. Нательное белье должно быть мягким, не должно давить, натирать место проколов.
Дренаж
В большинстве случаев требуется дренаж. Его основной целью является обеспечение надежного оттока желчи, жидкости. Дренаж препятствует появлению застоев. Если образование жидкости снизилось, начались восстановительные процессы, дренаж можно убирать.
Швы, в отличие от полостной операции небольшие, компактные. В диаметре они не превышают 1,5-2 см. Снимают швы по мере заживления разрезов. При хорошем заживлении швы снимают уже на второй день, при низкой скорости восстановительных процессов снятие производят примерно на 7-10 сутки. Все зависит от индивидуальных особенностей пациента.
Шрамы после лапароскопии незначительные, в размере не превышают 2 см. После операции остается четыре шрама. Заживают быстро.
Сколько лежать после операции по удалению желчного пузыря?
Пациент должен лежать 4-6-часовой период. Затем можно подниматься, делать медленные движения. Довольно часто выписывают из стационара даже в день операции.
После обычной неосложненной лапароскопической холецистэктомии пациент из операционной поступает в отделение интенсивной терапии, где он проводит ближайшие 2 часа послеоперационного периода для контроля за адекватным выходом из состояния наркоза.
При наличии сопутствующей патологии или особенностей заболевания и оперативного вмешательства длительность пребывания в отделении интенсивной терапии может быть увеличена. Затем пациента переводят в палату, где он получает назначенное послеоперационное лечение.
В течение первых 4-6 часов после операции пациенту нельзя пить и вставать с кровати. До утра следующего дня после операции можно пить обычную воду без газа, порциями по 1-2 глотка каждые 10-20 минут общим объемом до 500 мл.
Через 4-6 часов после операции пациент может вставать. Вставать с кровати следует постепенно, вначале посидеть какое-то время, и, при отсутствии слабости и головокружения можно встать и походить возле кровати.
В первый раз вставать рекомендуется в присутствии медицинского персонала (после длительного пребывания в горизонтальном положении и после действия медицинских препаратов возможен ортостатический коллапс – обморок).
На следующий день после операции пациент может свободно передвигаться по стационару, начинать принимать жидкую пищу: кефир, овсяную кашу, диетический суп и переходить к обычному режиму употребления жидкости. В первые 7 суток после оперативного вмешательства категорически запрещено употребление любых алкогольных напитков, кофе, крепкого чая, напитков с сахаром, шоколада, сладостей, жирной и жаренной пищи.
Питание пациента в первые дни после лапароскопической холецистэктомии может включать кисломолочные продукты: обезжиренные творог, кефир, йогурт; каши на воде (овсяную, гречневую); бананы, печеные яблоки; картофельное пюре, овощные супы; отварное мясо: нежирная говядина или куриная грудка.
При обычном течении послеоперационного периода дренаж из брюшной полости удаляют на следующий день после операции. Удаление дренажа безболезненная процедура, проводится во время перевязки и занимает несколько секунд.
В первый месяц после операции происходит восстановление функций и общего состояния организма. Тщательное соблюдение врачебных рекомендаций является залогом полноценного восстановления здоровья. Основными направлениями реабилитации являются – соблюдение режима физической нагрузки, диета, медикаментозное лечение, уход за ранами.
В стационаре на послеоперационные раны, располагающиеся в местах введения инструментов будут наложены специальные наклейки. В наклейках «Тегадерм» (они выглядят как прозрачная пленка) возможно принимать душ, наклейки «Медипор» (пластырь белого цвета) перед приемом душа нужно снять.
Душ можно принимать начиная с 48 часов после оперативного вмешательства. Попадание воды на швы не является противопоказанным, однако не следует мыть раны с гелями или мылом и тереть мочалкой.
После принятия душа следует смазать раны 5% раствором йода (либо раствором бетадина, либо бриллиантовым зеленым, либо 70% этиловым спиртом). Раны можно вести открытым методом, без повязок.
Прием ванн или купание в бассейнах и водоемах запрещается до снятия швов и в течение 5 дней после снятия швов.
Швы после лапароскопической холецистэктомии снимают на 7-8 сутки после операции. Это амбулаторная процедура, снятие швов проводит доктор или перевязочная медицинская сестра, процедура является безболезненной.
Как только пациент узнал о том, что операция показана как единственное эффективное лечение, и дата уже известна, стоит приступить к подготовке. Для начала врач должен пояснить, какое время займет период реабилитации после холецистэктомии. Время пребывания на больничной койке может растянуться в зависимости от размера разреза.
Обычно пациенту предоставляют список вещей, которые нужно подготовить при поступлении в хирургическое отделение.
Диета после лапароскопии желчного пузыря является главным аспектом восстановления. Грамотно выстроенный рацион помогает предотвратить расстройство желудочно-кишечного тракта, что является частым проявлением после холецистэктомии.
До 4 месяцев стоит придерживаться такого рациона:
- нежирное мясо, отварное или паровое;
- отварное белое мясо рыбы;
- овощи, предпочтительнее картофель, морковь и кабачки;
- свежие ягоды и фрукты;
- некрепкий чай, овощные соки и фруктовые напитки.
Стоит забыть о выпечке, о жареных блюдах, жирном молочном. Хлеб лучше употреблять «вчерашний». В качестве десерта можно готовить себе печёное яблоко с творогом, компоты, кисели. Есть нужно маленькими порциями, не менее 5-6 раз в сутки.
Необходимо снизить употребление продуктов с высоким содержанием холестерина. Дневная порция сливочного масла не должна превышать 20 граммов. Молочное нужно покупать низкой жирности.
Важно пережёвывать пищу медленно, это позволит пробуждать ферменты, необходимые для пищеварения. Все эти рекомендации призваны помогать печени.
Тем не менее, многие пациенты игнорируют эти правила и начинают поедать всё, что хотят. Такое отношение к своему организму ни к чему хорошему не приведет. В медицинской практике говорят о случаях, когда больного после холецистэктомии через несколько месяцев вновь клали в больницу на реабилитацию. Возвращение к обычному рациону должно произойти более чем через год.
И, конечно, стоит навсегда забыть об алкоголе. Восстановление после операции – долгий путь по направлению к своему здоровью. Безусловно, это требует терпения и выдержки, однако, чтобы не допустить серьёзных осложнений, нужно постараться.
Важную роль в восстановлении организма играет физическая активность. Сразу после операции нагрузки должны ограничиваться субъективными ощущениями, затем можно подключить разминку, прогулки на свежем воздухе. Мышцы корпуса нельзя напрягать раньше, чем через год. Приятные эмоции – это лучшее лекарство для прооперированного человека.

В настоящее время лапароскопическое удаление камней из желчного пузыря применяется очень редко. Данное явление связано с тем, что хроническое течение ЖКБ связано с нарушениями в холестериновом обмене веществ и операция не имеет большого смысла, поскольку через некоторый промежуток времени произойдет рецидив.
Холецистэктомия используется в лечении таких заболеваний, как:
- хроническое калькулезное воспаление желчного пузыря;
- холестероз;
- полипоз желчного пузыря;
- острое воспаление желчного пузыря;
- бессимптомное камненосительство.
Общими противопоказаниями к лапароскопии являются такие заболевания, как злокачественные опухоли, сердечная и легочная декомпенсация, разлитой перитонит. Малоинвазивный метод не применяется у лиц, имеющих избыточную массу тела и у беременных женщин на поздних сроках гестации.
Также лапароскопическая холецистэктомия не производится людям, имеющим абсцесс (гнойное воспаление с образованием ограниченного инфильтрата) желчного пузыря, с сильными рубцами в области органа, имеющим острый панкреатит (воспаление поджелудочной железы. Операция не показана лицам с кардиостимулятором и механической желтухой.
Лапароскопия, несмотря не малый травматизм, является серьезным хирургическим вмешательством, поэтому перед операцией должна быть осуществлена подготовка к удалению желчного пузыря. Она включает в себя проведение полного диагностического обследования состояния организма. Пациент обязательно должен сдать кровь на общий и биохимический анализ, по которым оценивается работа печени, почек, поджелудочной железы и наличие воспалительных реакций.
Также пациенту нужно сдать мочу на общий анализ, который помогает проанализировать функцию почек. Перед операцией хирургу необходимо знать, имеются ли у больного инфекции, передающиеся через кровь: СПИД и ВИЧ, сифилис, гепатиты. Также пациент должен сдать кровь на коагулограмму — анализ, характеризующий состояние свертывающей системы крови.

Среди инструментальных методов обследования обязательными являются электрокардиограмма (оценка работы сердца), флюорография (оценка состояния легких), ФГС или ЭГДС (оценка пищеварительной функции). Пациент тщательно осматривается хирургом, терапевтом, анестезиологом. Если у него имеются хронические заболевания, обязателен прием врача, занимающегося лечением пораженного органа.
За день до операции запрещен прием пищи после шести часов вечера. Пациент не должен пить за 8 часов до предстоящей лапароскопии. При плановом поступлении больному делается две клизмы: вечером за день до вмешательства и утром перед операцией. За 7 дней до предполагаемой лапароскопии следует отменить прием кроворазжижающих и нестероидных противовоспалительных препаратов, что поможет избежать кровотечений.
Обычно холецистэктомия производится под общей анестезией с помощью специальной маски. Данный вид обезболивания помогает добиться полного отсутствия неприятных ощущений и предупреждает нежелательные движения пациента по ходу операции.
После удаления желчного пузыря пациента перевозят в палату, где он отходит от наркоза. В это время его могут беспокоить тошнота, головные боли, плохое самочувствие, чувство «разбитости». Рекомендован постельный режим в течение 8 часов, затем больной может садиться, выполнять простые манипуляции в положении лежа. Врачи советуют не вставать с кровати до конца дня. Пить воду можно через 4-5 часов после лапароскопии.
Первые несколько дней пациента часто тревожат боли в районе операционных ран, обычно они проходят через 3-5 суток. Любые физические нагрузки после удаления желчного пузыря разрешены лишь спустя неделю, до этого момента больному запрещено поднимать тяжести.
При отсутствии осложнений температура после удаления желчного пузыря остается нормальной, либо поднимается в первые сутки до 37,5 градусов, а затем опускается до 36,6.
В качестве профилактики постоперационных инфекционных осложнений больному назначаются антибиотики широкого спектра действия. Для снятия боли применяются анальгезирующие ненаркотические препараты. По показаниям врачи могут назначить внутривенное введение инфузий. Время снятия швов зависит от вида материала, чаще всего данную манипуляцию производят через 1-2 недели.
| Преимущества | Лапароскопия желчного пузыря | Операция через разрез |
| Меньшая травматичность вмешательства | 4 прокола по 1 см. | Разрез длиной 20 см. |
| Более низкая кровопотеря | Во время лапароскопии желчного пузыря пациент в среднем теряет 30-40 мл крови. | Кровопотеря существенно больше. |
| Более короткие сроки реабилитации | Пациента выписывают из стационара через 1-3 дня. | Пациента выписывают из стационара через 1-2 недели |
| Более быстрое восстановление работоспособности | Работоспособность полностью восстанавливается через неделю. | Для восстановления требуется 3-6 недель. |
| Слабее боль после операции. | Как правило, для снятия боли бывает достаточно обычных обезболивающих средств. | Иногда боль настолько сильна, что приходится назначать пациенту наркотические средства. |
| Более низкая частота послеоперационных осложнений. | Спайки и грыжи после лапароскопии образуются существенно реже. |
В настоящее время при заболеваниях желчного пузыря выполняют следующие виды хирургических вмешательств:
- Лапароскопическая холецистэктомия – удаление желчного пузыря лапароскопическим способом. Это одно из самых распространенных вмешательств в эндоскопической хирургии.
- Холедохотомия – рассечение общего желчного протока.
- Наложение анастомозов – создание сообщений между желчевыводящими ходами и другими органами пищеварительной системы для улучшения оттока желчи.
Показания к лапароскопической холецистэктомии
Показания к выполнению разреза и проведению операции открытым способом:
- В день операции пациенту обычно уже разрешают вставать, ходить и принимать жидкую пищу.
- На следующий день можно питаться обычной пищей.
- Примерно 90% больных могут быть выписаны в течение 24 часов после операции.
- В течение недели восстанавливается работоспособность.
- На послеоперационные раны накладывают небольшие повязки или специальные наклейки. Швы снимают на 7 день.
- После операции в течение некоторого времени могут беспокоить боли. Для их снятия используют обычные обезболивающие препараты.
Осложнения возможны при любой операции, и лапароскопия желчного пузыря не является исключением. По сравнению с открытой операцией через разрез вмешательства с применением эндоскопии отличаются очень низким риском осложнений – всего 0,5%, то есть у 5 из 1000 прооперированных.
Вне зависимости от вида планируемого вмешательства, будь то лапароскопия или полостное удаление желчного пузыря, показаниями к хирургическому лечению являются:
- Желчнокаменная болезнь.
- Острое и хроническое воспаление пузыря.
- Холестероз при нарушенной функции желчевыведения.
- Полипоз.
- Некоторые функциональные расстройства.
Желчнокаменная болезнь выступает обычно главной причиной большинства холецистэктомий. Это вызвано тем, что присутствие камней в желчном пузыре нередко вызывает приступы желчной колики, которая повторяется более чем у 70% больных. Кроме того, конкременты способствуют развитию и других опасных осложнений (перфорация, перитонит).
В некоторых случаях заболевание протекает без острых симптомов, но с тяжестью в подреберье, диспепсическими нарушениями. Этим пациентам также необходима операция, которая проводится в плановом порядке, а ее основная цель – предупредить осложнения.
Желчные камни могут быть обнаружены и в протоках (холедохолитиаз), что представляет опасность ввиду возможной обтурационной желтухи, воспаления протоков, панкреатита. Операция всегда дополняется дренированием протоков.
Бессимптомное течение желчнокаменной болезни не исключает возможность операции, которая становится необходимой при развитии гемолитической анемии, когда размер камней превышает 2,5-3 см в связи с возможностью пролежней, при высоком риске осложнений у молодых больных.
Холецистит – это воспаление стенки желчного пузыря, протекающее остро или хронически, с рецидивами и улучшениями, сменяющими друг друга. Острый холецистит с наличием камней служит поводом к срочной операции. Хроническое течение заболевания позволяет провести ее планово, возможно — лапароскопически.
Холестероз долго протекает бессимптомно и может быть обнаружен случайно, а показанием к холецистэктомии он становится тогда, когда вызывает симптомы поражения желчного пузыря и нарушение его функции (боль, желтуха, диспепсия). При наличии камней, даже бессимптомный холестероз служит поводом к удалению органа. Если в желчном пузыре произошел кальциноз, когда в стенке откладываются соли кальция, то операция проводится в обязательном порядке.
Наличие полипов чревато озлокачествлением, поэтому удаление желчного пузыря с полипами необходимо, если они превышают 10 мм, имеют тонкую ножку, сочетаются с желчнокаменной болезнью.
Открытая операция
Для наилучшего результата лечения важно провести адекватную предоперационную подготовку и обследование больного.
С этой целью проводят:
- Общий и биохимический анализы крови, мочи, исследования на сифилис, гепатит В и С;
- Коагулограмму;
- Уточнение группы крови и резус-фактора;
- УЗИ желчного пузыря, желчевыводящих путей, органов брюшной полости;
- ЭКГ;
- Рентгенографию (флюорографию) легких;
- По показаниям – фиброгастроскопию, колоноскопию.
Части пациентов необходима консультация узких специалистов (гастроэнтеролога, кардиолога, эндокринолога), всем – терапевта. Для уточнения состояния желчных путей проводят дополнительные исследования с применением ультразвуковых и рентгеноконтрастных методик. Тяжелая патология внутренних органов должна быть максимально компенсирована, давление следует привести в норму, контролировать уровень сахара крови у диабетиков.
Подготовка к операции с момента госпитализации включает прием легкой пищи накануне, полный отказ от еды и воды с 6-7 часов вечера перед операцией, а вечером и утром перед вмешательством больному проводят очистительную клизму. Утром следует принять душ и переодеться в чистую одежду.
При необходимости выполнения срочной операции времени на обследования и подготовку значительно меньше, поэтому врач вынужден ограничиться общеклиническими обследованиями, УЗИ, отводя на все процедуры не более двух часов.