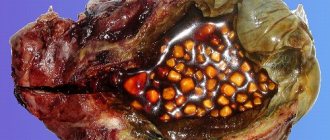
Организм человека – это механизм, в котором каждая деталь на своём месте и каждая выполняет жизненно важную функцию. При этом детали работают не по отдельности: они связаны в единую систему, поэтому стоит одному элементу «выпасть из жизни», под угрозой оказываются все другие. Сложнее всего приходится ближайшим соседям. Этим объясняется статистика, согласно которой у 70% пациентов с желчнокаменной болезнью (ЖКБ) возникают проблемы с поджелудочной железой. Самое распространённое осложнение ЖКБ – панкреатит.
Какой препарат УДХК эффективнее при желчнокаменной болезни: исследование Кандидат медицинских наук гепатолог Сергей Вялов в своём новом исследовании сравнил эффективность трёх препаратов на основе УДХК у больных с ЖКБ и билиарным сладжем.
Особенности диеты при сочетанной патологии: панкреатите и желчнокаменной болезни
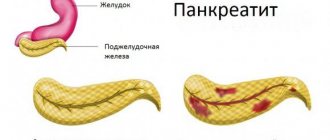
Панкреатит и ЖКБ часто ходят рука об руку. Как правило, первыми начинают образовываться камни в желчном пузыре, несколько позже присоединяется воспаление поджелудочной железы. Своими объединенными усилиями эти две патологии серьезно усложняют жизнь человека. Ведь для их лечения требуется не только длительный прием медикаментов, но и пожизненная диета при панкреатите и желчнокаменной болезни.
Чтобы разобраться, в чем взаимосвязь этих патологий, следует ознакомиться с некоторыми анатомическими особенностями пищеварительного тракта. Тут все просто! На желчном пузыре (vesica biliaris) и поджелудочной железе (pancreas) лежит сходная функциональная нагрузка — участие в переваривании пищи. Кроме того, их связывает общий желчный проток, по которому секреты выводятся в просвет двенадцатиперстной кишки. И в случае закупорки этого пути желчным камнем нарушается вывод ферментов из pancreas, что способно привести к воспалению этого органа.
Поскольку одной из этиологических основ развития сочетанной патологии является неправильный подход к организации питания, то полноценное лечение требует, наоборот, организовать адекватный подбор продуктов и способов их обработки, а также составить оптимальное меню.
Можно ли принимать Панкреатин при холецистите?
Комментариев:
: 66
[скрыть]
- К чему приводит холецистит и панкреатит
- Особенности назначения Панкреатина
Воспалительный процесс желчного пузыря может вызывать дисфункцию других органов. Насколько оправдан прием Панкреатина при холецистите — далеко не праздный вопрос для пациента с хронической формой заболевания. Накопление, выделение в пищеварительную систему желчи, которую вырабатывает печень — основная функция желчного пузыря.
Патологический процесс провоцируется рядом негативных факторов:
- Употребление жирной пищи.
- Гиподинамия.
- Эндокринные расстройства.
- Образование камней с застоем желчи.
- Злоупотребление алкоголем.
- Токсическое поражение.
- Постоянный источник бактериальной инфекции.
- Расстройство холестеринового баланса.
- Воспаление поджелудочной железы (панкреатит).
Панкреатит может провоцировать нарушение обменных процессов и функций пищеварительной системы, вызывая холецистит. С другой стороны, 2/3 случаев острого панкреатита вызываются воспалительной патологией желчного пузыря. Иногда оба нарушения проявляются одновременно, требуя квалифицированного лечения.
К чему приводит холецистит и панкреатит
Более чем у 80% людей проток, обеспечивающий выход желчи в пищеварительную систему, имеет общее отверстие с выходным протоком поджелудочной железы.
Общее устье, расположенное возле фатерова соска, сообщается с полостью двенадцатиперстной кишки. Если желчный проток располагается на 2–5 см ниже панкреатического, речь идет об анатомически самостоятельных образованиях.
Попадая в пузырь, секрет поджелудочной железы раздражает слизистую, вызывая холецистит.
Оба воспаления имеют общие причины:
- нарушения обменных процессов;
- бактериальные инфекции;
- ожирение;
- гиподинамия;
- переедание;
- токсические поражения.
Обычно желчный пузырь и поджелудочная железа выполняют 1 задачу, помогая кишечнику перерабатывать пищу. Возникая в 1 органе, воспаление приводит к патологии 2 органа. Если заболевания сопровождают друг друга, медики ставят диагноз холецистопанкреатит. Лечение желчного и поджелудочной железы проводит специалист-гастроэнтеролог.
Воспаление взаимосвязанных органов ведет к недостаточной выработке ферментов, необходимых для нормального пищеварения. Патология может привести к заболеваниям желудка, печени, сахарному диабету.
При хроническом холецистите образование камней может препятствовать нормальному выходу желчи через устье, вызывая воспаление поджелудочной.
Симптоматика заболеваний совпадает и дополняет картину холецистопанкреатита:
- Холецистит дает боль в правом подреберье. Панкреатит добавляет боль слева, отдающую в область спины.
- Горький привкус во рту усугубляется сухостью.
- Вздутие живота, понос и кишечные колики — общие признаки 2 воспалительных процессов.
Оба заболевания вызывают вегетативные нарушения — бледность или покраснение кожи, лихорадочное состояние, озноб. Если холецистит сопровождается панкреатитом, врач может назначить Панкреатин в составе комплексного лечения. Решение о том, можно ли принимать ферментный препарат, должен принимать только специалист на основании полного обследования больного.
Панкреатит может сопровождаться избыточной или недостаточной ферментативной активностью железы. Если имеет место повышенная секреция, назначают препараты для стабилизации работы поджелудочной.
При вялости железы, низкой активности врач назначает Панкреатин для восполнения недостатка ферментов. Панкреатин — экстракт поджелудочной железы крупного рогатого скота. Препарат имеет вид таблеток. При нормальной работе органа лекарство не назначается.
Лечение принято ограничивать препаратами против холецистита.
Если хронический холецистит сопровождается панкреатитом, для разгрузки поджелудочной назначают ферментный препарат. Иногда холецистит вызывает необходимость удаления больного желчного. После оперативного вмешательства затрудняется процесс пищеварения. В этом случае назначается Панкреатин, существенно облегчающий состояние больного.
Как любое лекарство, Панкреатин имеет противопоказания. Принимать ферментный препарат можно по назначению врача, соблюдая все предписания.
При терапии панкреатита может применяться препарат Панзинорм Форте или Панкреатин комбинированный. Лекарство содержит в своем составе холиевые кислоты.
Назначение препарата возможно врачом лечебного учреждения. Самостоятельный прием может привести к обострению печеночной патологии, связанной с недостаточным образованием желчи.
Употребление препарата Панкреатина исключается при ряде заболеваний:
- Острые воспалительные процессы в желчном или протоках, желчнокаменная болезнь.
- Гепатиты.
- Печеночная недостаточность.
- Закупорка желчных протоков кистой или опухолью.
- Функциональные нарушения печени.
Пить лекарство следует по врачебному предписанию. Больному назначаются лабораторные анализы, ультразвуковое исследование, томография. На основании полученных данных специалист делает вывод о состоянии поджелудочной, желчного, протоков и печени. Врач-гастроэнтеролог обладает необходимыми знаниями о строении внутренних органов и взаимосвязи 2 заболеваний.
Источник: https://ozheludke.ru/drugoe/pankreatin-protiv-holetsistita.html
Принципы диеты при совместном заболевании
Сочетание ЖКБ и панкреатита требует придерживаться достаточно строгих принципов питания:
- исключения из меню пищи, содержащей большое количество холестерина;
- минимизации концентрации желчи;
- подбора продуктов, содержащих довольно большое количество солей магния и ненасыщенных жирных кислот, с целью выведения избытка холестерина;
- увеличение доли свежих овощей в меню;
- замена всех способов термической обработки продуктов одним — приготовлением на пару.
Питание должно стать дробным — пищу следует принимать до 6 раз в день, но маленькими порциями. Употребление жидкости нужно увеличить как минимум до 2 литров за сутки.
Какие продукты необходимо использовать в рационе?
Рекомендованное питание при сочетании ЖКБ и панкреатита должно включать продукты, содержащие растительную клетчатку, витаминные комплексы, а также соли магния. При этом пища должна быть протерта, а питье — подогрето. Такая диета обеспечивает:
- стимуляцию кишечной перистальтики;
- снижение воспалительных явлений;
- ослабление спазмов.
В таблице, приведенной ниже, указано, какие именно продукты, и в каком виде допустимы для людей, у которых диагностирована желчнокаменная болезнь в сочетании с панкреатитом:
Как правильно питаться при панкреатите и ЖКБ?

Панкреатит и желчнокаменная болезнь (ЖКБ) — заболевания желудочно-кишечного тракта, при которых в воспалительный процесс вовлекаются поджелудочная железа и желчный пузырь. Лечение требует комплексного подхода. Одновременно назначают лечебное питание, медикаментозную терапию. Диета и меню при ЖКБ и панкреатите похожи, так как органы имеют тесную функциональную связь. Лечебное питание ускоряет выздоровление при правильном составлении меню. Несоблюдение диеты ведет к обострению воспаления и ухудшению самочувствия.
Лечение холецистита и панкреатита лекарствами: совместная терапия
Одновременное воспаление секреторных пищеварительных органов, поджелудочной железы и желчного пузыря, диагностируется очень часто.
Совместное протекание панкреатита и холецистита в медицинских кругах нередко называют одним общим названием холецистопанкреатит, и применяют для устранения патологических состояний одинаковое лечение.
В связи с тем, что это заболевание, считающееся практикующими гастроэнтерологами очень серьёзным, до последнего времени часто заканчивалось летальным исходом, лечить его следует только в стационарных условиях, под непосредственным контролем специалиста.
Что представляют собой болезни?
Панкреатит и холецистит – болезни пищеварительной системы, характеризующиеся поражением, воспалительным процессом её секреторных органов, ответственных за выработку специальных ферментов, которые необходимы для расщепления пищи.
Совместное развитие недугов чаще всего имеет хронический тип течения и связано с тем, что в желчном пузыре застаивается желчь, которую вырабатывает печень, и одновременно ухудшается отток поджелудочного секрета. Последний, в силу своей агрессивности, начинает «съедать» железу изнутри.
Возникновение такого патологического состояния связывается гастроэнтерологами с непосредственным влиянием следующих факторов:
- несбалансированный рацион, частые перекусы всухомятку и чрезмерное содержание в ежедневном меню легкоусвояемых углеводов и животных жиров,
- серьёзные заболевания ЖКТ, нарушающие функционирование пищеварительной системы,
- частые стрессы, вызывающие нервное перенапряжение и провоцирующие развитие опасных болезней,
- алкогольная зависимость, способствующая токсическому поражению секреторных органов,
- ожирение, усиливающее внутрибрюшное давление.
Это основные провоцирующие факторы, из-за которых поджелудочная железа и желчный пузырь подвергаются одновременному разрушению, что нарушает их функционирование. Реже встречается медикаментозный тип патологии, связанный с неконтролируемым приёмом некоторых лекарственных средств. Такая причина болезни выявляется в основном у людей, постоянно занимающихся самолечением.
Могут спровоцировать недуг и камни в желчном пузыре. Они полностью перекрывают его проток, совмещённый на выходе с панкреатическим, что провоцирует задержку в секреторных органах пищеварения агрессивного секрета. Это приводит к одновременному их воспалению и разрушению. В диагнозе пациента в этом случае указывается желчнокаменный тип болезни.
Самым опасным считается одновременное влияние на организм человека нескольких негативных факторов, провоцирующих развитие холецистопанкреатита. В этом случае значительно повышаются риски развития осложненной формы заболеваний секреторных органов, которая достаточно легко поддается озлокачествлению.
Особенности течения ЖКБ и панкреатита
Чаще всего в клинической практике одновременно встречается билиарный тип панкреатита с бескаменным холециститом.
Сопутствующая им симптоматика имеет большое сходство, поэтому поставить правильный диагноз, а вернее, выявить воспаление какого органа послужило первопричиной патологического состояния, может только опытный гастроэнтеролог.
Но любой человек должен знать тревожные признаки, свидетельствующие о развитии опасной сочетанной болезни, так как это поможет выявить её своевременно, и значительно увеличит шансы пациента на полное выздоровление. Среди наиболее часто встречающихся признаков холецистопанкреатита практикующими врачами выделяются следующие:
- тяжесть и острый болевой синдром, локализовавшиеся в правом подреберье и иррадиирующие в левый бок или спину,
- диспепсические кишечные расстройства (диарея, сменяющаяся длительным запором),
- постоянное подташнивание, перемежающееся с приступами прорывной рвоты,
- чувство сухости и горечи во рту.
Это общие признаки, свидетельствующие о том, что в поджелудочной и желчном начинается воспалительный процесс.
Но в этих проявлениях есть и специфические отличия, указывающие специалисту, на то, какой из секреторных органов пострадал больше, например, при холецистите болезненность сильнее справа, а если воспалена поджелудочная – слева. Именно они помогают лечащему врачу в назначении и корректировках правильного медикаментозного лечения.
В том случае, когда у человека появился хотя бы один такой симптом, а ещё хуже, несколько, необходимо незамедлительно обратиться за консультацией к практикующему гастроэнтерологу.
Врач этой квалификации поможет поставить правильный диагноз, на основе которого будут подобраны адекватный курс и схема лечения, позволяющие в короткие сроки избавить пациента от патологии и не допустить её обострение.
Медикаментозное лечение заболеваний
Все терапевтические мероприятия, помогающие купировать негативные признаки холецистопанкреатита, должны назначаться только гастроэнтерологом. Любое лекарство, принимаемое без его ведома, может не только усугубить ситуацию, но и привести к развитию в секреторных органах необратимых изменений. Медикаментозное лечение, применяемое при этом заболевании, преследует следующие цели:
- снятие спровоцированной воспалительным процессом интоксикации,
- нормализация функциональной деятельности повреждённых органов,
- снижение продуцирования агрессивного пищеварительного секрета,
- купирование болевого синдрома,
- устранение тканевой отёчности.
Для любого из этих терапевтических этапов лечащим врачом каждому конкретному пациенту, в зависимости от индивидуальных диагностических показателей и общего состояния человека, подбирается определённый медикамент.
Принимать назначенные лекарственные средства необходимо с неукоснительным соблюдением схемы лечения, чтобы не спровоцировать развития осложнений болезни.
И также во время терапии заболевания лечащими врачами ставится перед пациентами непременное условие соблюдения специальной диеты, облегчающей работу повреждённых органов.
Важно! Все лекарства от холецистита и панкреатита должен назначать только гастроэнтеролог, досконально знающий по результатам проведённого диагностического исследования, какие патологические изменения претерпели поджелудочный и желчегонный секреторные органы. Самолечение при этих заболеваниях категорически запрещено, так как легко может спровоцировать возникновение серьёзных, зачастую необратимых последствий.
Какие лекарства принимать при одновременном развитии панкреатита и холецистита?
Лечение холецистопанкреатита лекарствами преследует такие цели, как устранение инфекции, прекращение застойных явлений в желчном пузыре и поджелудочной, купирование болевого синдрома, снятие воспаления.
Терапевтические мероприятия смогут дать достаточно эффективный результат только в том случае, когда будут проводиться комплексно и с неукоснительным соблюдением пациентом всех рекомендаций лечащего врача.
Одновременное лечение холецистита и панкреатита лекарствами предусматривает применение указанных в таблице средств.
Примерный список препаратов, назначаемых при совместном лечении панкреатита и холестицита, и их действие:
| Лекарственные группы. | Действие на организм | Препараты выбора |
| Обезболивающие лекарства. | Расслабление сжатых протоков секреторных органов посредством снятия с них спазмов и уменьшение болевого эффекта. | Папаверин, Кеторолак, Мотилиум, Метеоспазмил, Но-шпа. |
| Антацидные средства. | Снижение кислотности и улучшение пищеварительного процесса. | Алмагель. |
| Ферментные препараты. | Нормализация расщепляющей и всасывающей функций пищеварительной системы. | Креон, Фестал, Мезим, Панкреатин. |
| Витамины. | Улучшение процесса усвоения секреторными органами пищеварительной системы полезных веществ, восстанавливающих их повреждённые тканевые структуры. | Витаминные препараты групп А, С, Е. |
Каждый препарат из этого списка способен одновременно воздействовать на желчный и поджелудочную, поэтому больной человек в короткие сроки начинает испытывать значительное облегчение симптоматики.
Как показывают многочисленные клинические исследования, при совместном лечении панкреатита и холецистита именно эти лекарственные средства оказывают наибольшую помощь.
Но следует помнить о том, что все лечебные мероприятия проводятся исключительно в стационаре, а домашний способ медикаментозной терапии при холецистопанкреатите категорически недопустим.
Любая таблетка, если употребить её без ведома специалиста, может привести к серьёзным последствиям.
Антибактериальная терапия при этих заболеваниях
В последнее время, в связи с тем, что статистические данные всё больше подтверждают инфекционную природу развития в секреторных пищеварительных органах воспалительного процесса, гастроэнтерологи начинают склоняться к назначению при совместном протекании холецистита и панкреатита антибактериальной терапии. Но пить лекарства, угнетающие бактериальную микрофлору, рекомендуется только лишь тем пациентам, у которых диагностирована острая, тяжело протекающая форма холецистопанкреатита.
В связи с тем, что любое антибактериальное средство оказывает негативное воздействие не только на патогенные, но и на полезные для человеческого организма бактерии, подбор таких препаратов проводится очень тщательно.
Перед тем как назначить больному человеку какой-либо антибиотик, лечащий врач, в обязательном порядке проверит чувствительность к нему патогенной микрофлоры, а также порекомендует пробиотики, способствующие восстановлению полезной микрофлоры кишечника.
В основном для лечения поджелудочной железы и желчного пузыря рекомендуются следующие антибактериальные препараты:
- Третье поколение цефалоспоринов. Обычно назначаются Цефотаксим и Цефтриаксон, которые вводят посредством парентерально (внутривенно или внутримышечно). Оптимальный курс лечения ими – неделя. В некоторых случаях он может быть продлён лечащим врачом до 10 дней.
- Препараты из группы пенициллинов, Ампиокс и Амоксициллин, которые принимаются перорально довольно короткий, не более 7 дней, период.
- Аминогликозиды (Гентамицин). Это лекарственное средство вводится исключительно внутримышечно и назначается только в том случае, когда у человека выявляются патогенные бактерии, устойчивые к пенициллину.
Антибактериальные препараты оказывают при лечении холецистопанкреатита неоценимую пользу, так как благодаря им общее состояние пациента значительно улучшается уже на второй день приёма.
Это выражается в резком снижении температуры и нормализации физиологического состояния.
Но у них имеется и существенный минус – высокая вероятность появления побочных эффектов со стороны желудочно-кишечного тракта, таких как запоры или диарея.
Для восстановления нормального функционирования ЖКТ пациентам одновременно с антибактериальной таблеткой следует принять и пробиотик, который нормализует кишечную микрофлору.
Особенности совместного лечения панкреатита и холецистита
Холецистопанкреатит является очень серьёзным и сложным в плане излечения заболеванием, поэтому к его терапии следует подходить очень ответственно. При возникновении острой фазы болезни, требуется немедленное помещение больного человека в стационар, где за ним будет осуществляться круглосуточный медикаментозный контроль.
Вопрос о том, что лучше всего принимать при панкреатите и холецистите, является исключительной прерогативой специалиста, который по результатам диагностического исследования осведомлён об истинном состоянии секреторных органов пищеварительной системы пациента.
Принципы медикаментозной терапии при этом заболевании основываются на решении определённых задач с помощью следующих мероприятий:
- нормализация продуцирования секреторными органами пищеварительных ферментов,
- устранение инфекционного очага, послужившего первопричиной болезни,
- избавление пациента от мучительной симптоматики,
- восстановление активности и работоспособности человека.
Лекарственные средства при назначении терапевтического курса играют основную роль. Но только их приёма недостаточно. Победить холецистопанкреатит можно только при комплексном лечении.
В него помимо применения традиционных медикаментозных средств должно быть включено обязательное диетическое питание и применение целебных отваров, приготовленных по проверенным веками рецептам народной медицины.
А также для эффективного очищения организма от скопившихся в нём токсических веществ пациентам рекомендуется регулярное употребление определённых видов минеральных вод, которые подбирает лечащий врач в зависимости от общего состояния организма.
Список литературы
- Костюченко А.Л., Филин В.И. Неотложная панкреатология: справочник для врачей, издание 2-е, исправленное и дополненное. СПб. Издательство «Деан», 2000 г.
- Лопаткина Т.Н. Хронический панкреатит: проблемы диагностики, роль нарушений желчевыделения и подходы к лечению. Клин. фармакол. тер. 2004 г. №1, стр.9–11.
- Ильченко А.А., Быстровская Е.В. Опыт применения дюспаталина при функциональных нарушениях сфинктера Одди у больных, перенесших холецистэктомию. Минушкин О.Н., Масловский Л.В. Диагностика и лечение функциональных расстройств билиарного тракта. РМЖ. Раздел «Гастроэнтерология» 2010 г. том 18, №4.
- Крыжановский, С.А. Современные лекарственные средства: Более 10 000 наименований / С.А. Крыжановский, М.Б. Вититнова. М. Рипол-Классик 2009 г.
Источник: https://mfarma.ru/pankreatin/lekarstva-dlya-lecheniya-pankreatita-i-holestitsita
Общие правила питания при сочетании двух болезней
Питание при желчекаменной болезни и панкреатите имеет ряд ограничений. Назначается стол 5А или 5П по Певзнеру. Выбор между двумя вариантами зависит от характера заболевания. При локализации острого процесса в желчном назначают «А», в поджелудочной железе — «П».
- стимуляция выделения желчи;
- восстановление функций печени;
- нормализация работы поджелудочной железы;
- щадящий режим работы для органов ЖКТ;
- снятие спазма с желчного пузыря;
- профилактика жирового гепатита, хронического панкреатита.
Основной принцип правильного питания при панкреатите и ЖКБ — рациональность. Этот принцип предусматривает:
- приемы пищи должны быть частыми, но малыми по объему;
- правильная кулинарная обработка: варка, приготовление на пару, тушение, запекание;
- исключение холестериновых продуктов для профилактики образования камней в желчном пузыре;
- температура при подаче — 37-40°C;
- продукты с изобилием «полезных» жирных кислот, грубоволокнистой клетчатки;
- водный режим — 1,5-2 литра в сутки.
Лечение панкреатита после холецистэктомии
После удаления желчного пузыря пациенту назначают лечение с минимальным количеством лекарств:
- Антибиотики. Назначают сразу после хирургического вмешательства, чтобы предупредить воспаление ложа пузыря, органов, возле которых он находился, и его главного выводного протока. Прием антибактериальных препаратов длится 3-5 дней.
- Обезболивающее. Для снятия боли и спазмов, которые могут появиться после удаления желчного, прописывают анальгетики (Баралгин, Пенталгин) и спазмолитики (Дротаверин, Бускопан).
- Суспензия или таблетки Урсофальк — предупреждают образование камней в желчевыводящем протоке.
- Таблетки Панкреатин — для улучшения пищеварения.
В индивидуальном порядке некоторым пациентам, для профилактики панкреатита, назначают прием желчегонных средств и ферментов, которые нормализуют микрофлору кишечника и улучшают работу всей пищеварительной системы.
При удаленном желчном пузыре учащаются обострения хронического панкреатита. Для купирования болевого синдрома врачи назначают таким пациентам прием анальгетиков и противовоспалительных средств (Парацетамол, Кетанов, Диклофенак). В тяжелых случаях пациента госпитализируют и для снятия болевого синдрома вводят внутривенные обезболивающие.
Осложнения после удаления желчного пузыря случаются редко и чаще всего по причине нарушения диеты. Поэтому очень важно первый год после операции следовать всем предписаниям лечащего врача.
Принципы составления меню
Ежедневно меню зависит от стадии заболевания. В остром периоде больному назначают несколько дней голодания с плавным переходом на естественное питание. В период ремиссии целью диеты является профилактика обострений и активация восстановительных процессов в органах.
Какие продукты разрешены
Продукты питания при сочетании панкреатита и ЖКБ должны содержать грубоволокнистую клетчатку, витамины, много магния.

Камнерастворяющий эффект есть у отвара с шиповником. При ЖКБ пить такой отвар необходимо каждый день.
Пища должна быть механически щадящей: протертая, перемолотая на мясорубке, измельченная блендером. Питье должно быть теплым несладким. Такое питание обеспечит:
- нормализацию пищеварения;
- противовоспалительный эффект;
- спазмолитическое действие.
Продукты питания, разрешенные при панкреатите и ЖКБ:
- нежирные сорта мяса: курица (филе без кожицы), кролик, постная говядина, телятина;
- рыба: хек, минтай, палтус;
- яйца в виде белкового омлета;
- растительные жиры: оливковое, кокосовое, льняное, подсолнечное масла;
- сливочное масло при стойкой ремиссии;
- крупы: гречка, овсянка, рис;
- сухарики из пшеничного хлеба;
- фрукты, овощи в печеном виде;
- овощные супы, некрепкие мясные бульоны;
- диетические запеканки из творога;
- макароны из мягких сортов.
Пить можно компот, слабый чай, напиток из цикория, теплую минеральную воду, разведенный ягодный морс.
Полностью или частично ограниченные продукты
При заболеваниях ЖКТ следуют полностью исключить следующие продукты:
- жирные сорта мяса;
- сало;
- кофе;
- колбасные изделия;
- спиртные напитки;
- маргарин, спред;
- копчёности;
- мясные субпродукты (печень, почки, мозг);
- жирные молочные продукты (творог, сыр, сметана, сливки, цельное молоко);
- зелень;
- кислые фрукты и ягоды;
- газированные сладкие напитки;
- макароны из твердых сортов пшеницы;
- консервацию, даже домашнюю;
- мучное.
Если назначена диета 5, то нельзя злоупотреблять пряностями, специями. Различные соусы с приправами и уксусом — дополнительная нагрузка на поджелудочную железу.

Все продукты, используемые в готовке, должны быть свежими.
Мед и другие продукты пчеловодства можно кушать в ограниченном количестве.
Пример недельного рациона
- Завтрак: галетное печенье с кусочком обезжиренного сыра, слабый зеленый чай.
- Ланч: белковый омлет, 50 г белых сухариков, чайная ложка меда, отвар из сухофруктов.
- Обед: слизистая рисовая каша, заправленная оливковым маслом, паровая куриная котлета, запеченное яблоко, кофе из цикория.
- Полдник: нежирный творог.
- Ужин: каша из овсяных отрубей, салат из моркови и яблок, ягодный компот.
- Завтрак: гречневая каша на безлактозном молоке с медом, зеленый чай.
- Ланч: запеченное яблоко.
- Обед: овощное пюре из кабачков и брокколи, отварная телятина.
- Полдник: стакан нежирного кефира.
- Ужин: овощной бульон, стаканчик греческого йогурта, хлебец.
- Завтрак: овсяная каша на разведенном молоке (1:1), ложка меда, галета, зеленый чай.
- Ланч: стакан кефира и хлебец.
- Обед: слабый куриный бульон, хлеб, шиповниковый отвар.
- Полдник: стакан нежирного мягкого творожка.
- Ужин: паровая рыба с запеченным овощами, компот из сухофруктов.
- Завтрак: белковый омлет на пару, галетное печенье, зеленый чай.
- Ланч: творог с чаем.
- Обед: куриное филе, запечённое с овощами.
- Полдник: крем-суп из овощей.
- Ужин: запеченное яблоко, чай с медом.
- Завтрак: творожная запеканка с чаем.
- Ланч: хлебец и шиповниковый отвар.
- Обед: тарелка овощного супа с белыми сухариками, немного сливочного масла или сметаны можно добавить в суп при стойкой ремиссии.
- Полдник: греческий йогурт, компот из сухофруктов.
- Ужин: куриные кнели, салат из моркови, зеленый чай.
- Завтрак: овсянка, мед, чай.
- Ланч: хлебец и отвар из шиповника.
- Обед: рыбный суп, порция сухариков из белого хлеба, компот.
- Полдник: стакан нежирной ряженки.
- Ужин: тушеные овощи, кусок отварной телятины, зеленый чай.
- Завтрак: фруктовые желе, галетное печенье, кофе из цикория.
- Ланч: рыбные кнели, салат из моркови.
- Обед: мясное суфле, хлебец, компот.
- Полдник: запеченное яблоко.
- Ужин: рыбная запеканка, горсть изюма, зеленый чай.
Такой рацион подойдет при желчнокаменной болезни и панкреатите. Блюда можно менять в зависимости от вкусовых предпочтений и стадии болезни.
Функции поджелудочной железы и желчного пузыря в организме
Функции, которые выполняют ПЖ и ЖП, направлены на максимальное переваривание поступающей пищи. Роль этих органов в процессе пищеварения различна, но их общая деятельность предполагает расщепление компонентов пищи и обеспечение организма необходимыми веществами и энергией.
Поджелудочная железа в силу своего строения предназначена для синтеза панкреатического сока, в состав которого входит 20 ферментов, объединенных в 3 группы:
- липаза — расщепляет жиры;
- протеаза — белки;
- амилаза — углеводы.
Эти энзимы продуцируются в неактивном виде. Их структура изменяется под воздействием энзима двенадцатиперстной кишки — энтерокиназы. Она выделяется при попадании пищевого комка из желудка и становится активной, в свою очередь, в присутствии желчи, превращая трипсиноген (протеаза) в трипсин. При его участии активируются и другие ферменты ПЖ, которые поступают в просвет кишки при попадании туда пищи.
Желчь является катализатором для ферментов ПЖ и ДПК. Качественный состав и количество выделяемых энзимов зависят от употребляемой пищи.
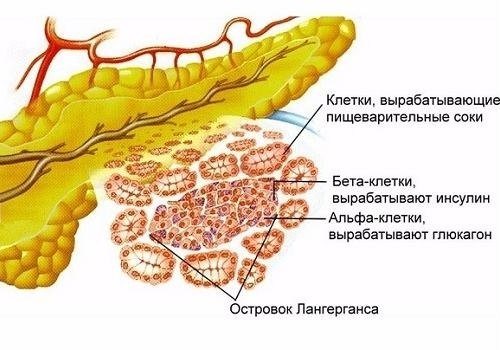
В сутки ПЖ вырабатывает 1,5−2 л поджелудочного сока. По мелким протокам ацинусов (островков, состоящих из железистых клеток, имеющих свои протоки и сосуды) секрет поступает в более крупные выводные каналы, по которым вливается в главный — вирсунгов — проток. Через него вливается в тонкую кишку небольшими порциями. Необходимое количество панкреатического секрета регулируется сфинктером Одди.
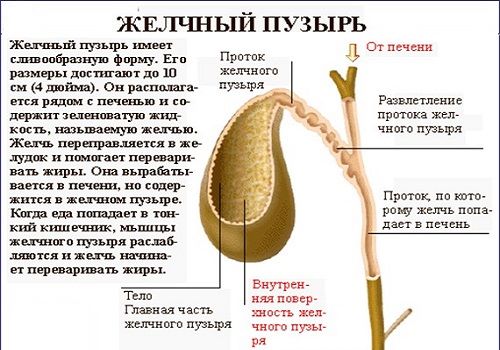
Основные функции ЖП:
- накопление желчи, вырабатываемой печенью;
- осуществление и контроль ее поступления в ДПК.
Желчь вырабатывается печенью постоянно. А также непрерывно она поступает в печеночный проток и ЖП. В пузыре может скапливаться до 50 мл желчи (это его объем), которая при необходимости, благодаря сокращению мышечных стенок, поступает через выводящий и общий желчный канал в ДПК. Функциональной особенностью желчного пузыря является способность концентрировать желчь таким образом, чтобы в его пространстве в 50 мл ее накапливалось в высококонцентрированном виде соответствующей объему в 1 л и более.
Желчь и желчные пигменты участвуют в расщеплении и усвоении липидов. Выход содержимого ЖП связан с процессом пищеварения и контролируется вегетативной нервной системой: орган получает сигнал о поступлении в ДПК пищевого комка (химуса) и сокращается, выбрасывая секрет в проток. Это происходит в ответ на жирную пищу. В противном случае при непрерывном поступлении в кишечник (при отсутствии пищи и кишечного содержимого), слизистая органа повреждалась бы под агрессивным воздействием кислот.
ЖП не является незаменимым органом: после его резекции функции накопления желчи выполняет ДПК.
Как связан желчный пузырь с поджелудочной железой?
Желчный пузырь связан с ПЖ анатомически и функционально.
Анатомически протоки ПЖ (вирсунгов и добавочный — санториниев, который располагается в головке ПЖ и может соединяться с главным либо быть самостоятельным) и холедох (проток желчного пузыря) впадают в просвет ДПК. Существует несколько вариантов их конечного расположения:
- 1 тип — 55%: вирсунгов и общий желчный объединяются в общую ампулу;
- 2 тип — 33%: протоки сливаются в один вблизи ДПК без образования ампулы;
- 3 тип — 4%: каналы не объединяются;
- 4 тип — 8%: сливаются на большом расстоянии от фатерова соска.
Как приготовить полезные диетические блюда
Пациентам легче придерживаться диеты, если блюда в ней разнообразные и вкусные. Важно соблюдать правила кулинарной обработки и подачи еды.
Следующие рецепты подходят для питания больных при диетах 5П и 5А:
- Паровые котлеты из индюшки. Ингредиенты: 200 г индюшачьего филе, 30 г белого хлеба, 50 мл молока, 3 чайные ложки растительного масла, соль по вкусу. Хлебную мякоть замочить на полчаса в молоке. Из мяса приготовить фарш, добавить масло, соль, хлеб с молоком. Хорошо перемешать, сформировать котлеты. Выложить на сетку пароварки, готовить 30-40 минут.
- Рыба в молочном соусе «Бешамель». Филе любой нежирной рыбы запечь в фольге. Для соуса необходимо 150 мл молока (жирность до 3,2%), чайная ложка сливочного масла, чайная ложка муки, щепотка сахара, соль по вкусу. На сковороде растопить масло, муку всыпать с помощью сита. Муку обжаривать 2 минуты. Влить молоко (должно быть горячим) тоненькой струйкой. После закипания варить еще 10 минут. Добавить сахар и соль. Залить рыбу готовым соусом.
- Диетическое оливье. Для приготовления понадобится одна некрупная морковь, две картофелины, два яйца, 300 г отварного куриного филе, свежий огурец, ложка нежирной сметаны. Картофель и морковь очистить, отварить в подсоленной воде. Яйца сварить вкрутую. Огурец очистить от кожуры. Все ингредиенты порезать на кубики, перемешать, посолить, заправить сметаной.
- Фруктовый торт без выпечки. Ингредиенты: 1 спелый банан, банка консервированных персиков (можно взять 2 свежих), 300 мл несладкого йогурта, галетное печенье, 200 мл воды, пакетик желатина. Желатин залить теплой водой, дать раствориться. Добавить йогурт и перемешать. Дно посудины застелить пергаментом. Печенье поломать на крошку. Слоями выложить ингредиенты. Готовый торт отправить на ночь в холодильник. Утром десерт готов.
Питание при желчнокаменной болезни и панкреатите
Желчнокаменная болезнь (ЖКБ) – это патологическое состояние, при котором в желчном пузыре образуется твердый осадок. Основная причина нарушения заключается в плохом, неправильно налаженном питании, генетической предрасположенности, нарушении обмена веществ, инфекциях.
Если верить статистике, женщины более подвержены заболеванию, нежели мужчины, но желчнокаменная болезнь у них протекает намного легче. Наиболее распространенными являются камни: холестериновые, пигментные, известковые и комбинированного типа.
Длительное время болезнь протекает без симптомов, когда образования в желчном пузыре достигают определенного размера, они дают о себе знать дискомфортными ощущениями и болевым синдромом.
Патология практически всегда сопровождается серьезными нарушениями в работе органов пищеварительной системы, это может быть:
- привкус горечи в ротовой полости;
- тошнота;
- нарушение стула.
Воспалительный процесс протекает на фоне повышенной температуры тела. Крупные камни становятся причиной мощных болей под правым ребром. Для заболевания характерно возникновение желтушности склер глаз, кожных покровов.
Причиной приступа может быть физическая нагрузка, стресс или переохлаждение. Нередко специфическая симптоматика обостряется вскоре после употребления копченой, жареной и жирной пищи, пряностей и острых приправ.
Осложнениями желчнокаменной болезни станут печеночные колики, желчный перитонит, острый или хронический панкреатит, гангрена желчного пузыря. Для улучшения самочувствия принимают панкреатин при желчнокаменной болезни.
Лечение медикаментами заболеваний поджелудочной железы
Поджелудочная железа в человеческом организме выполняет функции по производству ферментов для расщепления и переваривания пищи, а также по выработке части гормонов. Если не уделять должного внимания заботе о железе, это приведёт к ухудшению самочувствия, спровоцирует ряд заболеваний, лечиться от которых придётся долго и мучительно.
Заболевания поджелудочной железы
Образ жизни человека оказывает сильное влияние на работу пищеварительной системы. Неправильное питание (жирная, острая и солёная пища, пищевые добавки и газированные напитки), малоподвижность, алкоголь, различные инфекции, лекарства, принимаемые без необходимых показаний, наряду с некоторыми заболеваниями негативно сказываются на работе поджелудочной железы. Часто орган страдает от воспалительного процесса под названием панкреатит. Как правило, остальные болезни поджелудочной железы (панкреонекроз, сахарный диабет, кисты, свищи, абсцессы, рак) становятся следствием запущенного воспаления.
Поджелудочная железа вырабатывает панкреатический сок, состоящий из ферментов и бикарбонатов, в норме поступающий вместе с желчью в двенадцатиперстную кишку и запускающий процесс пищеварения. Если общий проток окажется перекрыт, ферменты не смогут покинуть поджелудочную железу, начнут разрушать орган, провоцируя воспаление. Причиной явления часто выступает желчнокаменная болезнь. Когда камень из желчного пузыря перекрывает общий проток, страдает преимущественно поджелудочная железа. Симптомы заболевания, лечение медикаментами и принципы профилактики рассмотрим в статье.
Острый панкреатит представляет угрозу для жизни пациента, часто приводит к опасным осложнениям и инвалидности. Точная диагностика и своевременное лечение чрезвычайно важны. К признакам острого панкреатита относятся:
- болезненные ощущения вверху живота, переходящие в спину либо опоясывающие;
- высокая температура;
- тошнота и рвота;
- частый жидкий стул светлого цвета;
- сухость во рту.
Лечение поджелудочной железы начинают со снятия нагрузки на пострадавший орган. Пациенту первые дни прописывается голодание и покой. Разрешается пить минеральную негазированную воду и слабоконцентрированный чай без сахара. На третий – четвёртый день назначается щадящая диета, разработанная лечащим врачом, исходя из тяжести заболевания и степени воспалительного процесса.
Лечение медикаментами заболеваний поджелудочной железы проводят по порядку. Первоначально назначаются ферментативные (Мезим, Панкреатин, Креон, Энзистал, Фестал и др.) и антисекреторные препараты (Пирензепин, Омепразол, Рабепразол и др.), которые позволяют «отдохнуть» и восстановиться больному органу. Помните, слишком продолжительный приём подобного рода медикаментов приводит к снижению выработки панкреатического сока в будущем. Пациенты должны принимать лекарства в прописанной дозировке, чётко соблюдать длительность курса.
Периодически приступы острого панкреатита сопровождаются сильнейшими болями, способными спровоцировать болевой шок. Для борьбы с явлением назначаются спазмолитики (Папаверин, Но-Шпа) и анальгетики (Пентазоцин, Баралгин). В тяжёлых случаях применяют наркотические препараты (Промедол, Трамал). Главный признак положительной динамики лечения – ощутимое уменьшение либо отсутствие болевого синдрома. Если к воспалению присовокупилась бактериальная инфекция, прописывается курс антибиотиков (Амоксиклав, Цефтриаксон, Ванкоцин). Часто панкреатит сопровождается повышенной кислотностью желудка, что способно спровоцировать язвы желудка и двенадцатиперстной кишки, рекомендуется приём антацидов (Маалокс, Алмагель).
Вышеперечисленные методы лечения приведут к положительным результатам, если устранится первопричина воспаления. В статье речь пойдёт о желчнокаменной болезни (ЖКБ), как о вероятном виновнике развития панкреатита.
Желчнокаменная болезнь
Желчнокаменная болезнь – формирование камней в желчном пузыре либо желчных протоках. Патология получила широкое распространение, преимущественно в благополучных странах, что связывают с изменением состава и норм питания. По статистике, заболеванию чаще подвержены женщины среднего и старшего возраста. В группе риска находятся люди с избыточной массой тела, ведущие малоподвижный образ жизни. Терапия желчнокаменной болезни проводится врачом-гастроэнтерологом, занимает несколько лет.
Общие сведения о ЖКБ
Камни желчного пузыря разделяют на 3 вида:
- холестериновые;
- билирубиновые;
- известковые.
Если у пациента обнаружены камни последних двух видов либо холестериновые, но большого диаметра, таблетки уже не помогут, за дело принимаются хирурги.
К ведущим причинам возникновения ЖКБ относят:
- избыточное потребление жирной и рафинированной пищи;
- недостаточное количество клетчатки в рационе;
- отсутствие физической активности;
- гормональные нарушения;
- воспаление желчного пузыря;
- продолжительный приём препаратов для сгущения желчи.
Способы профилактики ЖКБ просты и вполне очевидны.
- боль в правом боку различного характера и интенсивности;
- горечь во рту;
- поносы и метеоризм.
Диагностируется ЖКБ на основании жалоб пациента и в результате биохимического анализа крови. Для подтверждения диагноза проводят ультразвуковое исследование органов брюшной полости. Простота, безопасность, высокая информативность и низкая стоимость сделали УЗИ основным методом диагностики ЖКБ. Исследование позволяет установить наличие либо отсутствие камней в желчном пузыре и протоках, определить точное расположение образований, количество, размер и форму.
Методы лечения ЖКБ
На основании результатов обследования принимается решение о способах лечения. Известно 3 варианта:
- хирургический;
- ударно-волновая литотрипсия (метод дробления камней звуковой волной);
- использование специальных препаратов.
Перед началом лечения врач обязан донести до пациента простую истину – без нормализации образа жизни и изменения пищевых привычек о выздоровлении нет смысла говорить. Способы лечения не принесут ощутимых результатов, если больной не начнёт заботиться о собственном организме.
Распространённый способ, применяемый для лечения, удаление желчного пузыря. Проводится двумя способами: холецистэктомия (классическая полостная операция) и лапароскопическая холецистэктомия (проводится специальным аппаратом через небольшой надрез). Положительно себя зарекомендовала ударно-волновая литотрипсия – неинвазивный метод дробления камней.
Медикаментозное лечение ЖКБ проводится, если камни небольшие (до 2 см), дислоцируются в желчном пузыре и занимают половину объёма. Лечение лекарственными препаратами применяется единственно для избавления от холестериновых камней. Определить состав возможно методом зондирования двенадцатиперстной кишки с целью забора порции желчи для дальнейшего исследования в лаборатории либо при помощи рентгенографии с контрастным веществом.
Ударно-волновая литотрипсия
Метод считается инновационным в лечении ЖКБ, позволяет избежать хирургического вмешательства. Его действенность при должном отборе пациентов составляет 65-70%. Для дробления камней используются специальные аппараты, генерирующие акустические волны. Оценку результативности лечения проводят спустя три месяца – полтора года. В указанный период желчный пузырь освобождается от фрагментов камней. Зачастую больному требуется пройти несколько сеансов методики. Согласно статистике, вероятность повторного образования камней составляет 50%.
Использовать ударно-волновую литотрипсию допустимо, если:
- диаметр камней менее 2 см;
- желчный пузырь не воспалён;
- сохранились моторика желчного пузыря и проходимость протоков.
Помимо вышеперечисленных условий учитывают противопоказания:
- язвенный анамнез (наличие язвы желудка либо двенадцатиперстной кишки);
- кальцинированные камни;
- беременность.
При использовании метода крупные камни распадаются на маленькие фрагменты либо превращаются в песок. Дробящий эффект достигается направленным действием ударных волн. После процедуры остатки камней переносятся током желчи в двенадцатиперстную кишку и выводятся из организма с каловыми массами. На выходе частицы должны оказаться размером менее 0,5 см в диаметре, в противном случае куски рискуют застрять в желчных протоках и спровоцировать осложнения.
Даже после излечения от болезни упомянутым методом в последующие 3-6 месяцев назначаются препараты для растворения камней в желчном пузыре с профилактической целью, сохраняется высокая вероятность повторного появления.
Лечение ЖКБ лекарственными препаратами
Препараты при желчнокаменной болезни работают на:
- растворение камней;
- возбуждение моторики желчного пузыря;
- увеличение выработки желчи.
Второй пункт возможно реализовать посредством использования лекарственных средств, потреблением достаточного объёма жидкости в сочетании с физическими нагрузками.
Медикаментозное лечение желчнокаменной болезни проводится препаратами желчных кислот, желчегонными средствами и препаратом Зифлан.
Препараты желчных кислот
Эта группа лекарственных средств применяется уже на протяжении десятилетий и подтвердила результативность. Работа средств направлена на приведение желчных кислот и холестерина к сбалансированному соотношению. В основе препаратов Урсосан, Урсофальк и Урсохол лежит урсодезоксихолевая кислота. Достигая желчи, кислота образует в печёночном секрете состав, растворяющий холестериновые камни. Хенодезоксихолевая кислота (Хенохол, Хенофальк, Хеносан) переводит холестерин из твёрдого состояния в состояние жидких кристаллов посредством химических реакций. Указанные два вида медикаментов используются совместно для достижения лучшего эффекта. Курс приёма длится в среднем 6 месяцев – 2 года. Для контроля лечения дважды в год назначается УЗИ брюшной полости.
При лечении желчнокаменной болезни группой препаратов требуется учитывать их несовместимость с Холестирамином и с гормоном эстроген. Одновременное использование антацидов с препаратами желчных кислот существенно снижает эффективность последних. Известен ряд противопоказаний:
- беременность и период лактации;
- каменный холецистит;
- язвенная болезнь;
- болезни печени.
Желчегонные препараты
К медикаментам, усиливающим моторику желчного пузыря и протоков, относят Зиксорин, Аллохол, Берберин, Фламин. Для продуктивного лечения во избежание негативных последствий учитывают противопоказания к использованию препаратов.
Лекарства описанного типа не назначаются, если у пациента диагностированы: эрозия слизистых оболочек желудочно-кишечного тракта, гепатит, цирроз печени, панкреатит либо диарея.
Зифлан
Зифлан производится на основе экстракта бессмертника. Благодаря натуральному составу практически отсутствуют побочные действия. В противопоказаниях к препарату указаны механическая желтуха и непереносимость компонентов. Лекарственный препарат не рекомендуется беременным и кормящим матерям. Описана вероятность аллергических реакций. Зифлан побуждает клетки печени вырабатывать желчь с правильным составом, не выпадающим в осадок. Препарат нормализует отток желчи, повышает тонус и стимулирует моторику желчного пузыря. Зифлан – превосходный инструмент для лечения желчнокаменной болезни. В профилактических целях периодически необходимо повторять курс приёма.
Несмотря на технологический прогресс и возможности медицины, человечество ещё не изобрело «золотой таблетки», способной окончательно излечить людей от различных заболеваний и вернуть здоровье. Придётся постараться и изменить привычный образ жизни.
Использованные источники:gastrotract.ru
Способы лечения
Отличных положительных результатов помогает добиться диета при панкреатите и желчекаменной болезни, правильное сбалансированное питание дает избежать операционного вмешательства и удаления пораженного органа. Диета незаменима также при медикаментозном и хирургическом лечении.
Для устранения проблемы рекомендованы спазмолитики (для устранения боли), антибиотики (для ликвидации инфекции), гепатопротекторы (для защиты печени от застоя желчи, повреждений).
Когда консервативное лечение не приносит предполагаемого результата, имеет место острый приступ заболевания, показано проведение операции по удалению желчного пузыря. После вмешательства пациент должен длительное время придерживаться диетического стола №5 по Певзнеру.
Именно питание и диета становятся главными факторами выздоровления, причем независимо от:
- степени тяжести болезни;
- особенностей организма пациента;
- стадии недуга.
Для минимизации риска возникновения повторного приступа следует полностью исключать запрещенные продукты питания, придерживаться рекомендаций диетолога относительно правильных способов термической обработки пищи.
Какое влияние оказывают органы друг на друга?
Поскольку органы пищеварительной системы тесно связаны между собой, патология любого из них не может протекать изолированно. Особенно это касается желчнокаменной болезни — холелитиаза, которая по своей распространенности в последние годы не уступает болезням сердца. При обтурации общего протока камнем происходит скопление большого количества панкреатического секрета и желчи не только в общих протоках, но и в мелких каналах ПЖ. Давление в них резко повышается, поскольку печень и ПЖ продолжают функционировать и производить поджелудочный сок и желчь. Мелкие и хрупкие протоки ПЖ разрываются, их содержимое поступает в паренхиму органа. Одновременно повреждаются клетки ткани и близлежащие сосуды. При травме (разрыве протоков) ферменты активируются, в паренхиме начинается процесс самопереваривания железы — развивается панкреатит, который может осложниться массивным панкреонекрозом. Одновременно воспаляются стенки ЖП, приводя к холециститу, застою желчи, гиперспленизму, асциту.
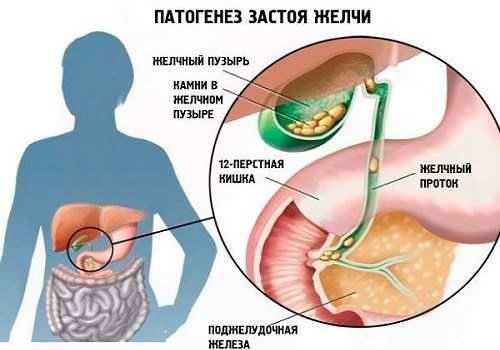
Поэтому при первых симптомах, даже невыраженных и, как кажется, незначительных нельзя заниматься самолечением и применять народные методы. Необходимо немедленно обращаться к специалисту.
Как будут работать органы в случае резекции одного из них?
Желчный пузырь – вспомогательный орган, поэтому при патологических образованиях или выраженном воспалительном процессе (флегмонозном или гангренозном холецистите), который сопровождается панкреатитом, показана холецистэктомия. В противном случае это вызовет развитие панкреонекроза – жизнеугрожающего состояния с неблагоприятным прогнозом. Чем раньше проведена операция, тем меньше риск развития панкреатита. Функции ЖП принимает двенадцатиперстная кишка: вырабатываемая печенью желчь, поступает в ее просвет. Это происходит постоянно, по мере выработки желчи, а не в момент приема пищи. Поэтому поражается слизистая ДПК, происходит расстройство микрофлоры в толстом кишечнике, что приводит к нарушениям стула (запору или поносу), может развиться панкреатит.
При удалении ПЖ или ее пораженной части назначается заместительная терапия: пациент принимает сахароснижающие препараты при имеющемся сахарном диабете или ферменты. Дозировка определяется эндокринологом или гастроэнтерологом индивидуально в каждом случае. Прием этих лекарств необходим на протяжении длительного времени (месяцы, годы, иногда — всю жизнь). Помимо медикаментозной терапии, человек должен соблюдать жесткую диету: стол № 9 — при сахарном диабете, стол № 5 — при панкреатите.
Во избежание тяжелых последствий и пожизненного приема препаратов со строгой диетой нужно беречь здоровье, отказаться от вредных привычек и вовремя обращаться к врачу.
Как питаться при желчнокаменной болезни
Питание при желчнокаменной болезни и панкреатите может изменяться по мере выздоровления пациента. В период обострения требуется избегать ряда блюд, которые можно будет кушать во время стойкой ремиссии.
Важно знать, что блюда готовят на пару или отваривают с минимальным количеством соли. Полностью убирают жареные и копченые продукты. При обострении вся пища обязательно должна быть перетерта, кушают маленькими порциями не реже 5-6 раз в сутки. Вредно есть перед сном, торопиться и плохо пережевывать пищу.
Разрешено употреблять мясо курицы, кролика, говядину, рыбу тощих сортов, в том числе и речную. Под запрет попали свинина, копчености и колбаса. Что касается куриных и перепелиных яиц, их едят только в вареном виде, также разрешается готовить белковый паровой омлет.
Можно ли мед, кофе?
При панкреатите и камнях в желчном пузыре сладости допускаются, но в строго ограниченном количестве. Для организма пользу принесет натуральный мед, он богат ценными веществами и незаменим в рационе человека. Однако нужно не забывать, что на этот продукт пчеловодстваесть повышенный риск развития аллергических реакций.
Отзывы пациентов рассказывают, что существует даже ряд рецептов для лечения желчнокаменной болезни. Можно употреблять 2-3 раза в день мед, разбавленный со стаканом теплой кипяченой воды.
Против застоя желчи принимают травяной настой с медом, средство готовят из хмеля, корня валерианы, клевера. Если смешать сок черной редьки с медом, получится лечебное и профилактическое средство против панкреатита, холецистита и других нарушений. Смешивают стакан сока редьки, столько же меда, употребляют по столовой ложке пару раз в сутки.
Перед применением предложенных рецептов требуется провериться на наличие индивидуальной непереносимости меда.
Диета при дуодените и панкреатите исключает потребление кофе:
- растворимого;
- заварного;
- напитков с кофеином.
Особенно вреден растворимый кофе и энергетические напитки, в которых кофеина содержится рекордное количество.
Когда пациент страдает сразу от целого «букета» заболеваний, кофе полностью исключают из меню. Если привычка взбадривать себя таким напитком не покидает человека, кофе пьют с обезжиренным молоком и только утром.
Лечение холецистита и панкреатита лекарствами – подробный перечень препаратов
Холецистит представляет собой патологический процесс в желчном пузыре. Почти во всех случаях он возникает в одно время с панкреатитом, что представляет собой воспаление поджелудочной железы. Симптомы обоих болезней удивительно схожи. Из-за этого лечить болезнь приходится в одно время и практически одними лекарственными средствами.
Лечение холецистита и панкреатита лекарствами
Причины возникновения заболеваний
Развиться болезнь может по нескольким причинам, среди которых выделяются следующие:
- постоянное наличие инфекции в носу, горле и гортани;
- проблемы с обменом веществ, которые могут быть спровоцированы погрешностями в питании и при наличии заболеваний ЖКТ;
- развитие сахарного диабета;
- небольшая подвижность пациента;
- постоянные запоры и расстройства;
- чрезмерная масса тела и ожирение;
- небольшой тонус внутренних органов;
- неправильное питание, которое может быть богато мучными, жареными и солеными продуктами;
- недостаточно калорийное питание, которое может привести даже к анорексии;
- потребление большого количества острых продуктов;
- чрезмерное употребление алкоголя;
- частые пищевые отравления или интоксикация организма другими вредными веществами.
Внимание!
Очень опасно, когда у человека скапливается сразу несколько факторов, которые могут привести к развитию холецистита и панкреатита. В таких случаях существует вероятность развития осложненной формы болезней, которая может даже привести к онкологии.
Панкреатит Холецистит
Лекарственные средства против холецистита
При консервативном лекарственном лечении холецистита применяются следующие препараты:
Урсофальк
Урсофальк выпускается в виде капсул и суспензии
Относится к группе препаратам, содержащим урсодезоксихолевую кислоту). Данная группа медикаментов способствует уменьшению холестериновых камней, повышает эмульгацию жиров. Ограниченно эффективны — у 10 процентов пациентов.
Бускопан
Бускопан — один из самых действенных спазмолитиков при лечении заболеваний жёлчного пузыря
Лекарственный препарат относится к классу спазмолитиков, купирует колики. У него избирательное действие, он расслабляет стенки ЖКТ, не влияя на клетки, которые находятся в физиологическом состоянии. Боль проходит примерно через полчаса, эффект сохраняется в течение шести часов.
Дюспаталин
Дюспаталин (мебеверина гидрохлорид) снимает спазмы в кишечнике
Ещё один спазмолитик. Применяется именно при болях в животе или кишечнике (лучше всего действует на толстую кишку). Действует примерно через четверть часа, устраняя или ослабляя болевой синдром без влияния на остальные отделы ЖКТ.
Мотилиум
Мотилиум снимает приступы тошноты, рвоты и интоксикации организма
Лекарственное средство снимает приступы тошноты, рвоты и интоксикации организма. Оно быстро выводит из органов и тканей шлаки, облегчая течение болезней и убирая болевой синдром. Принимать препарат можно только с пяти лет и в том случае, когда масса тела пациента достигла 20 кг.
Классическая дозировка медицинского средства составляет 10 мг активного вещества, которая принимается два-три раза в сутки. Пить таблетки необходимо строго за полчаса до приема пищи. При этом обязательно сделать корректировку дозировки, если пациент страдает болезнями печени и почек.
Продолжительность терапии может быть определена только гастроэнтерологом.
Холосас
Холосас помогает при проблемах с желчным пузырем и интоксикацией организма
Лекарственный препарат выпускается в форме сиропа. Он отлично помогает при проблемах с желчным пузырем и интоксикацией организма. Холосас можно использовать также при болезнях печени, которые явились осложнением панкреатита и холецистита. Лекарственное средство можно применять не только взрослым, но и детям. Дозировки и курс терапии рассчитываются индивидуально в каждом случае.
Классические дозировки при этом составляют для детей 2,5 мл сиропа два-три раза в сутки за полчаса до еды. Взрослые принимают по 5 мл активного вещества также два-три раза в сутки за 30 минут до потребления пищи.
Иногда при лечении у больных возникала сильная изжога, которая требовала систематического лечения.
Во время беременности использование Холосаса может быть инициировано только врачом-гастроэнтерологом, если на это имеются реальные причины.
Гимекромон
Одестон применяется для устранения исключительно жёлчных болей
Применяется исключительно для устранения жёлчных болей, восстанавливает движение жёлчи. Принимается за 30 минут до еды, курс составляет две-три недели. Нельзя использовать при почечной, печёночной недостаточностях, язве 12-пёрстной кишки, гемофилии и непроходимости выводных путей жёлчи.
Альверин
Метеоспазмил — аналог альверина
Спазмолитик, содержит два действующих вещества: обезболивающий альверин и пеногаситель симетикона. Благодаря комбинации веществ медикамент быстро устраняет метеоризм, частый у пациентов с заболеваниями жёлчных путей. Принимается по таблетке по необходимости.
Тримебутин
Тримедат — препарат для снятия болей при холецистите
Нормализует моторику ЖКТ, купируя боли в животе в течение 1 часа, устраняет диспепсию. Приём осуществляется три раза в сутки. Обычно хорошо переносится пациентами.
При отсутствии эффекта от консервативного лечения применяется хирургическое. Основным его методом остаётся холецистэктомия. она предотвращает не только осложнения при остром протекании болезни, но и в отдаленном будущем и рак жёлчного пузыря. Удаление органа происходит сейчас лапароскопическим способом, не противопоказана и беременным женщинам, и пожилым людям.
Прегабалин
Прегабалин — препарат для уменьшения болей при панкреатите
Противосудорожный медикамент показывает хорошие результаты по устранению упорной панкреатической боли. Используется и при лечении нейропатического болевого синдрома. Кроме того, препарат отказывает противотревожное действие, что может дополнительно улучшить самочувствие больных.
Ферментные препараты
Медикаменты, применяемые для заместительной терапии в случае ферментной недостаточности, — это «Фестал», «Мезим», «Креон». Каждый из этих препаратов содержит неодинаковое количество липазы, протеазы и амилазы.
Дозировку и лекарство должен выбрать врач с учётом того, что человеку необходимо получать за основной приём пищи не менее 25 тысяч и не более 40 тысяч единиц. Наиболее эффективны при приёме во время или сразу после еды.
Дозировка рассчитывается индивидуально для каждого пациента.
Панкреатин
Панкреатин принимается для облегчения пищеварительного процесса и нормализации выработки ферментов
Препарат принимается для облегчения пищеварительного процесса и нормализации выработки ферментов. Принимать препарат могут даже маленькие дети до одного года. Дозировка при этом определяется исключительно лечащим врачом. Продолжительность лечения также зависит от здоровья пациента и его реакции на препарат. Длится терапия может несколько месяцев.
Классическая дозировка препарата составляет 400 тысяч ЕД/сут при значительных проблемах с поджелудочной железой.
Дети от полутора лет до 16 лет принимают максимум 100 тысяч ЕД/сут, маленькие дети до полутора лет могут принимать до 50 тысяч ЕД/сут. При проблемах с печенью и почками может понадобиться незначительная корректировка дозировки.
Если поджелудочная железа имеет относительные проблемы и только проявила симптомы болезни, можно назначать более низкие дозировки.
Внимание!
Данная инструкция не рассматривает индивидуального течения болезни. Именно поэтому свою дозировку следует уточнить у лечащего врача.
Стоимость лекарственных средств
ПрепаратИзображениеНазначениеЦена
| Мотилиум | Спазмолитик | 600 рублей |
| Бускопан | Спазмолитик | 300 рублей |
| Холосас | Для выработки желчи | 100 рублей |
| Фестал | Для улучшения пищеварения и снижения нагрузки на желчный пузырь и поджелудочную | 150-600 рублей |
| Мезим | Для улучшения пищеварения и снижения нагрузки на желчный пузырь и поджелудочную | 85-290 рублей |
| Панкреатин | Для улучшения пищеварения и снижения нагрузки на желчный пузырь и поджелудочную | 50 рублей |
Внимание!
Стоимость лекарственного средства может отличаться из-за страны происхождения. Заграничные аналоги во много раз дороже, но при этом зачастую показывают гораздо быстрый и заметный результат.
Дополнительные методы лечения
Чтобы поддержать лечение при использовании лекарственных препаратов, назначаются дополнительные методы терапии.
- При холецистите назначают ультразвуковое прогревание и электрофорез на печень, обычно достаточно 10 процедур. После таких сеансов значительно улучшится выработка желчи, наладится кровообращение органа, постепенно пройдет дискомфорт и болевые ощущения.
- Такие же процедуры назначают при развитии панкреатита. Но при этом аппарат устанавливают на животе. Обычно прогревается несколько участков, чтобы снизить воспаление и защитить рядом находящиеся органы.
- Минеральные ванные. Для процедуры лучше выбирать процедуру с углекислым газом и раствором натрий хлорида. Вода при этом в ванной должна быть не более +37 градусов и не менее +35 градусов.
- Употребление по 150 мл минеральной воды «Ессентуки» и «Боржоми», можно брать любую лечебно-столовую, значительно облегчает пищеварение и снижает нагрузку на желчный пузырь и поджелудочную железу.
- После перехода болезни в стадию ремиссии и снятия обострения можно принимать грязевые ванные и использовать специальные аппликации для их приклеивания на область печени и поджелудочной железы.
- Обязательно следует соблюдать диету, исключив из рациона все жареное, мучное, острое, сладкое и соленое.
Применение Боржоми и Ессентуки облегчает пищеварение и снижает нагрузку на желчный пузырь
Внимание!
Физиотерапия может быть использована для лечения болезней, которые не находятся в стадии обострения. Иначе проблема может значительно ухудшиться и привести к необходимости срочной операции.
Осложнения холецистита и панкреатита
Если не лечить болезнь, могут возникнуть ряд серьезных осложнений. При этом иногда часть из них развиваются даже при проведении адекватной терапии. Среди них выделяются следующие:
- развитие заболеваний печени, в том числе гепатита;
- развитие гастрита и язвы, в том числе их осложненных форм;
- проявление симптомов сахарного диабета;
- плохая перевариваемость пищевых продуктов, из-за чего может усилиться запор и диарея;
- недостаточное потребление витаминов и полезных минералов;
- развитие перитонита, при котором возможен летальный исход;
- развитие онкологических заболеваний.
Внимание!
Первые же признаки болезни вынуждают срочно посетить гастроэнтеролога для прохождения полного обследования на выявление всех проблем с желчным пузырем и поджелудочной железой.
Перед началом терапии стоит предварительно проконсультироваться с лечащим врачом, так как стоит внимательно подбирать дозировки препаратов. Они иногда значительно отличаются от классических, которые прописаны в инструкции. Связано это может быть с осложнениями, проблемами с печенью, сердцем и почками. Длительность терапии во многих случаях также зависит от пациента и его состояния.
Полезные и вредные овощи, фрукты
Желчнокаменная болезнь, гастродуоденит и панкреатит хронический требуют от пациента употребления многих фруктов, овощей, некоторые из них даже станут лечебными. Народная медицина предлагает натощак выпивать по несколько ложек клубничного сока, рецепт помогает бороться с камнями в желчном пузыре, воспалительным процессом в поджелудочной железе. Помимо этого, клубника поможет привести к норме показатели низкоплотного холестерина крови.
Диетологи не запрещают кушать дыню, арбуз, бананы, яблоки, авокадо, черешню, груши и различные ягоды. Исключением станут кислые сорта яблок, ягод, например, клюква.
Диета предусматривает употребление свеклы, спелых томатов, картошки, моркови, тыквы и кабачков. С осторожностью кушают любые виды капусты, особенно белокочанную и савойскую. Капуста может употребляться только в период ремиссии, исключительно в отварном или тушеном виде.
Много споров вызывает употребление помидоров, врачи сходятся во мнении, что томаты обязательно должны быть спелыми, не кислыми, их цвет может быть любым. Для уверенности в нормальной переносимости продукта не помешает снять с овощей кожицу, кушать только мякоть.
Как питаться при ЖКБ и панкреатите расскажет эксперт в видео в этой статье.
Заболевания желчного пузыря
К болезням ЖП относятся следующие патологии:
- воспалительный процесс – холецистит;
- образование конкрементов в просвете пузыря — желчнокаменная болезнь;
- нарушение моторики протоков — дискинезия;
- полипы;
- злокачественные новообразования;
- паразитарные болезни (лямблиоз, описторхоз, фасцилез).
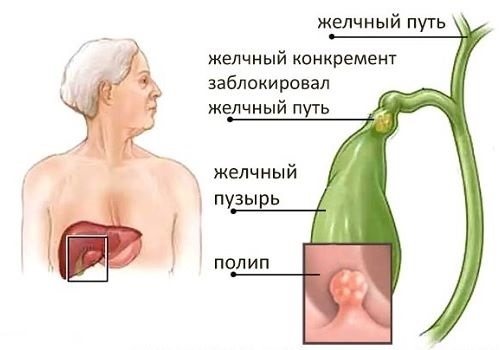
Любой патологический процесс в ЖП сопровождается воспалением — холециститом.
Конкременты, которые образуются в просвете ЖП, состоят из холестерина и солей кальция, связанных между собой билирубином. Камень, полип или опухоль могут заблокировать пузырный проток, что приведет не только к развитию желчной колики, но и может вызвать острый панкреатит.